
半月板損傷の完全ガイド|症状・治療・リハビリと手術の判断基準
半月板損傷の症状・分類(縦断裂・バケツ柄・水平断裂)・保存療法vs手術の判断基準・縫合術と部分切除術の違い・術後リハビリ・変形性膝関節症リスクまで、エビデンスに基づき徹底解説します。
この記事のポイント
半月板損傷とは、膝の中にある「C字型のクッション」にヒビや裂け目ができる状態のことで、裂け方には縦断裂、横断裂、水平断裂、バケツ柄断裂などいくつかのタイプがあります。
血が通っている外側部分の損傷や若い方の場合は縫い合わせる手術(縫合術)が選ばれることが多く、将来の変形性膝関節症を防ぐ効果が期待できます。一方、加齢による軽い損傷や年配の方の小さな傷では、リハビリを中心とした保存療法がまず行われます。
手術を考える目安は「膝が動かなくなるロッキング」「3か月以上続く痛み」「前十字靱帯の損傷も一緒にある」などです。
目次
「膝をひねった瞬間にゴリッと音がした」「階段の昇り降りで膝が引っかかる」「急に膝が動かなくなった」。こんな症状でお悩みの方は、半月板損傷かもしれません。
半月板(はんげつばん)とは、太ももの骨とすねの骨の間にある「C字型のクッション」で、体重がかかる衝撃を分散したり膝を安定させたりする大切な役割を担っています。半月板は内側の3分の2にほとんど血が通っていないため、一度傷ついても自然に治りにくい組織です。だからこそ、早めの診断と正しい治療選びが、将来の膝の健康を大きく左右します。
近年の大規模研究をまとめた分析では、半月板をできるだけ残す「縫合術」のほうが切り取る手術よりも将来の変形性膝関節症のリスクをぐっと下げることがわかってきました。つまり「どの治療を選ぶか」は、10年後・20年後の膝の状態を決める大事な分かれ道なのです。
この記事では、半月板損傷のタイプ、症状、検査方法、保存療法と手術の選び方、縫合術と切除術のちがい、リハビリの進め方、そして将来の変形性膝関節症リスクまで、わかりやすく解説します。手術を勧められて迷っている方、リハビリ中で改善が感じられない方、スポーツ復帰を目指す方など、どなたにも役立つ内容です。
半月板とは|膝の「衝撃吸収装置」としての役割
半月板(はんげつばん)とは、膝の中にある「C字型のクッション」で、太ももの骨とすねの骨の間にはさまれており、内側と外側にそれぞれ1枚ずつあります。厚さは約3〜5ミリで、ゴムパッキンのような働きで膝を守っています。
半月板が担っている4つの大切な働き
- 体重を分散する:歩くときは体重の2〜3倍、ジャンプの着地では5〜7倍の力が膝にかかります。半月板はその力を広い範囲に分散してくれます
- 衝撃を吸収する:ゴムのような弾力で衝撃をやわらげ、軟骨(膝のクッション)のすり減りを防ぎます
- 膝を安定させる:骨と骨の間にしっかりはまり、膝がぐらつかないよう支えます
- 関節の動きをなめらかにする:関節液をかき混ぜ、軟骨に栄養を届ける手助けをします
外側は治りやすく、内側は治りにくい
半月板でとくに大事なのが「血の通い方のちがい」です。血管は外側のふちだけに通っていて、内側に行くほど血が届きにくくなります。この血の通い方が、治療方針を決める大きなポイントになります。
- 外側(レッドゾーン):血がよく通っているので、自然に治る力が高い部分。縫い合わせる手術が向いています
- 中間(レッド・ホワイトゾーン):血の通いがやや少なく、縫っても治りづらい部分
- 内側(ホワイトゾーン):血がほとんど通わず、自然には治りにくい部分。縫ってもくっつきにくいため、傷んだ部分を取り除く手術になることが多い
聖路加国際病院の資料によると、半月板で血が通っているのは外側のわずか10〜25%だけで、それ以外の部分が傷つくと自然には治りにくいため手術を検討することも多くなります。
内側の半月板は、外側より3〜5倍傷みやすい
内側の半月板は関節を包む袋(関節包)や内側の靱帯にしっかり固定されていてあまり動かないため、ひねった時に強い力が集中しやすく傷つきやすいのです。内側の半月板が傷む頻度は、外側の約3〜5倍といわれています。
とくに前十字靱帯(ACL)をケガしたときは、内側の半月板も一緒に裂けやすいことが知られています。
半月板損傷の分類|縦断裂・横断裂・バケツ柄・水平断裂の違い
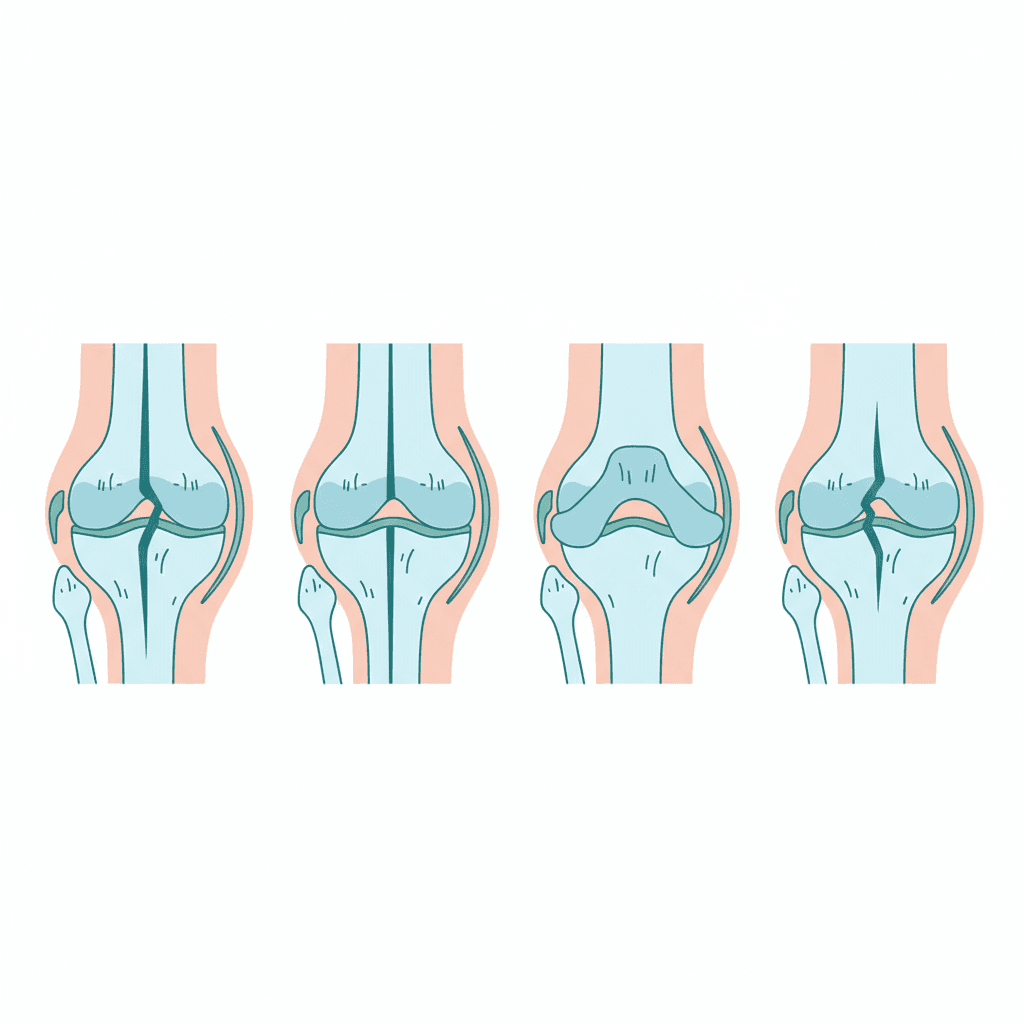
半月板の傷み方は、形と原因によっていくつかのタイプに分けられます。自分の損傷タイプを知っておくと、治療方針を選ぶときに役立ちます。MRI画像を医師と一緒に見るときも、タイプがわかると話がスムーズになります。
形によるタイプ分け(5つ)
| タイプ | 特徴 | 治療方針 | 多い年齢 |
|---|---|---|---|
| 縦断裂(たてだんれつ) | 半月板が縦方向に裂ける。外側に多い | 外側なら縫合術が向いている | 若い〜中年(ケガ) |
| バケツ柄断裂(ばけつがらだんれつ) | 縦断裂が進み、バケツの取っ手のように半月板がめくれ、関節内に引っかかって膝が動かなくなる重症タイプ | 膝が動かなくなるため手術が必要。戻してから縫合する | 若い方(スポーツ中のケガ) |
| 横断裂(放射状断裂) | 半月板を横方向に切るように裂ける | 血の通いが少ない場所では、傷んだ部分を取り除くことが多い | 中高年 |
| 水平断裂(すいへいだんれつ) | 半月板を上下に分けるように裂ける | 加齢による損傷に多く、まず保存療法 | 中高年〜高齢(加齢による変化) |
| フラップ(弁状)断裂 | ななめに裂け、めくれた部分が不安定になる | めくれた部分がはさまると膝が動かなくなる。取り除く手術が多い | すべての年代 |
複合断裂と「半月板の根」の損傷
いくつかの形が混ざった「複合断裂」や、半月板の根元が切れる「半月板根損傷(はんげつばんこんそんしょう)」も近年注目されています。とくに内側の半月板の後ろの根元が切れると軟骨が急速にすり減ってしまうおそれがあるため、早めのMRIと縫合術(根元をつなぎ直す手術)が強くすすめられます。
ある10年間の追跡研究では、内側の半月板の根損傷を切り取った方の99.3%が変形性膝関節症に進んだのに対し、縫合した方では53%にとどまりました。
原因によるタイプ分け
- ケガによる損傷:スポーツ中のひねり、ジャンプの着地、交通事故など、強い力で急に起きるタイプ。10〜30代に多い
- 加齢による損傷:年齢とともに半月板の水分や弾力が減り、日常の動作で少しずつ裂けるタイプ。40代以降に多く、MRIで見つかっても痛みがない方もたくさんいます
- 円板状半月板:生まれつき半月板が円盤のように厚く、ふつうより傷みやすい形。外側の半月板に多い
国際的な分類(ISAKOS分類)
国際関節鏡・膝・整形外科スポーツ医学会(ISAKOS)という団体では、損傷の位置(前・中・後)、中心からの距離(外側か内側か)、形、範囲、組織の状態を組み合わせて記録します。手術記録や紹介状でよく使われる書き方で、セカンドオピニオンを取るときにも役立ちます。
半月板損傷の主な症状|ロッキング・キャッチング・水腫
半月板損傷の症状は、傷んだ場所や形、範囲によってさまざまです。次のような症状がいくつか当てはまる方は、早めに整形外科を受診しましょう。
主な6つの症状
- 膝の痛み:傷んだ部分(内側または外側の関節のすきま)を押すと痛みます。階段の昇り降り、深くしゃがむ動作、ひねる動作で痛みが強くなります。じっとしていてもズキズキすることもあります
- ロッキング(かんとん症状):裂けた半月板のかけらが関節にはさまり、膝が急に動かなくなる現象です。バケツ柄断裂でよく起こります。手術を検討する代表的なサインです
- キャッチング(引っかかり感):膝を曲げ伸ばしする途中で「カクッ」「ゴリッ」と引っかかる感覚です。めくれた半月板のかけらが原因のことが多いです
- 膝に水がたまる(関節水腫):半月板の傷みにより関節の内側(滑膜)が刺激され、関節液が増えて膝が腫れる状態です。ケガの直後だけでなく、数日後にじわじわ腫れることもあります
- 音がする:膝を動かしたときに「ポキッ」「ゴリゴリ」という音が聞こえます
- 膝くずれ:体重をかけた瞬間に膝が一瞬カクンと抜ける感覚です。前十字靱帯も一緒にケガしているとはっきり出ます
ケガの直後と、長びいてからでは症状がちがう
ケガによる半月板損傷では、直後に関節内に血がたまり、強い痛みと腫れが出ます。一方、加齢による損傷では症状が軽く、「階段で時々痛む」「正座ができなくなった」くらいで受診される方も多いです。
放っておくとどうなる?
- 半月板の働きが落ちて軟骨がすり減り、変形性膝関節症に進みやすくなります
- 関節内にかけら(関節ねずみ)ができ、ロッキングをくり返すことがあります
- 筋力が落ちたり膝が硬くなったりして、日常生活が不自由になります
- 前十字靱帯も傷んでいる場合は、膝の不安定さが続き、再ケガのリスクが上がります
膝の痛みや引っかかり感が2週間以上続くときは、自己判断せず整形外科を受診しましょう。加齢による損傷なら保存療法でよくなる可能性もあり、早めに診てもらうことで治療の選択肢が広がります。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
半月板損傷の診断方法|徒手検査とMRIの流れ
半月板損傷の診断は「問診→手で行う検査→画像検査」の3ステップで進みます。最終的な診断にはMRIが欠かせませんが、手で行う検査でも高い精度で見当をつけられます。
ステップ1:問診
まず、いつどんな動作で痛めたか、症状の経過、膝が動かなくなることや引っかかりがあるか、スポーツ歴や病歴を確認します。ケガのきっかけがはっきりしていればケガによる損傷、きっかけがなく少しずつ悪くなっている場合は加齢による損傷が疑われます。
ステップ2:手で行う検査
| 検査名 | 方法 | 陽性のサイン |
|---|---|---|
| マクマレーテスト | あおむけで膝を深く曲げ、すねを外側・内側にひねりながら伸ばす | クリック音、または関節のすきまに痛み |
| アプレーテスト | うつぶせで膝を90度に曲げ、すねを押しながらひねる | 押したときに痛く、引っぱったときは痛くない |
| 関節のすきまの痛み | 膝を軽く曲げて関節のすきまを触る | 内側または外側の関節のすきまを押すと痛い |
| テサリーテスト | 片足で立ち、膝を20度曲げて上半身をひねる | 膝の痛みや引っかかり。精度が高い検査 |
ステップ3:画像検査
- レントゲン:半月板そのものは写りませんが、骨の変形や関節のすきまのせまさ、変形性膝関節症の進み具合をみる検査です
- MRI:半月板損傷の診断に欠かせない検査です。損傷の場所・形・範囲、靱帯や軟骨の傷みまで総合的にわかります。発見率90%以上と高精度です
- 超音波:表面近くの評価に使えますが、MRIの代わりにはなりません
- 関節鏡(カメラ):治療も兼ねて行われることがあります
MRI画像で確認したい5つのポイント
主治医からMRI画像を見せてもらうとき、次のポイントをチェックしてみると治療方針が理解しやすくなります。
- どこが傷んでいるか:内側か外側か、前・中・後ろのどこか
- 血の通い方:外側(治りやすい)か、内側(治りにくい)か
- 形:縦断裂か、水平断裂か、バケツ柄か
- 他の損傷:靱帯や軟骨の傷みはあるか
- 他の部分の状態:他の半月板や軟骨のすり減りはあるか
MRI画像を自分のスマホで撮らせてもらい、セカンドオピニオンのときに持参するのもおすすめです。
保存療法 vs 手術療法|判断基準と選び方
半月板損傷の治療は「保存療法」か「手術療法」のどちらかで、どちらがよいかは損傷のタイプ、年齢、活動レベル、他のケガの有無をみて総合的に決めます。最近は、加齢による損傷にはまず保存療法を十分に試すのが世界的な標準です。
手術を考える代表的なサイン
- ロッキングがくり返し起こる:半月板のかけらが関節にはさまる状態は、保存療法では改善が難しいです。早めの手術がおすすめです
- 3か月以上のリハビリで改善しない:十分なリハビリをしても痛みや腫れが続く場合は、手術を検討します
- 前十字靱帯(ACL)も一緒にケガしている:膝のぐらつきを放っておくと半月板の傷みが広がるので、靱帯の再建と同時に半月板も手術します
- バケツ柄断裂や根損傷:構造的に保存療法では治りにくいため、基本的には手術です
- 若い方やスポーツ選手:将来の膝の健康を守るため、治りやすい外側の損傷は積極的に縫合術を選びます
保存療法がまず選ばれるケース
- 加齢による損傷で症状が軽い中高年
- 小さな水平断裂やごく軽い損傷
- ロッキングがなく、日常生活にほぼ困っていない
- MRIで損傷はあるが、ほとんど症状がない(加齢変化として)
保存療法と手術療法のメリット・デメリット
| メリット | デメリット | |
|---|---|---|
| 保存療法 | 体への負担なし/手術のリスクを避けられる/費用が安い/自然に治る力を活かせる | 効果がわかるまで2〜3か月かかる/構造が崩れた損傷は治らない/活動に制限がいる |
| 手術療法 | ロッキングが確実に治る/損傷の根本治療/切除術なら早く復帰できる | 体への負担・感染のリスク/縫合術はリハビリが長い/費用が高い |
「加齢による損傷に手術は効果なし」という大きな発見
2018年に発表されたフィンランドの大規模研究(FIDELITY試験)は、半月板治療の常識を大きく揺さぶりました。35〜65歳の加齢による損傷の患者146名を「関節鏡で半月板を一部切除する手術」と「ふりをするだけの偽手術」の2グループに分け2年間追跡したところ、両グループで症状の改善に差はなかったのです。
この研究をきっかけに、世界の整形外科学会は加齢による損傷に対して手軽に手術をすすめず、保存療法を優先する方向に大きくかじを切りました。つまり「MRIで半月板損傷が見つかった=手術」ではなく、症状、年齢、損傷のタイプをよく見て本当に手術が必要かを慎重に判断することが、後悔のない選択につながります。
縫合術 vs 部分切除術|手術法の違いと長期予後
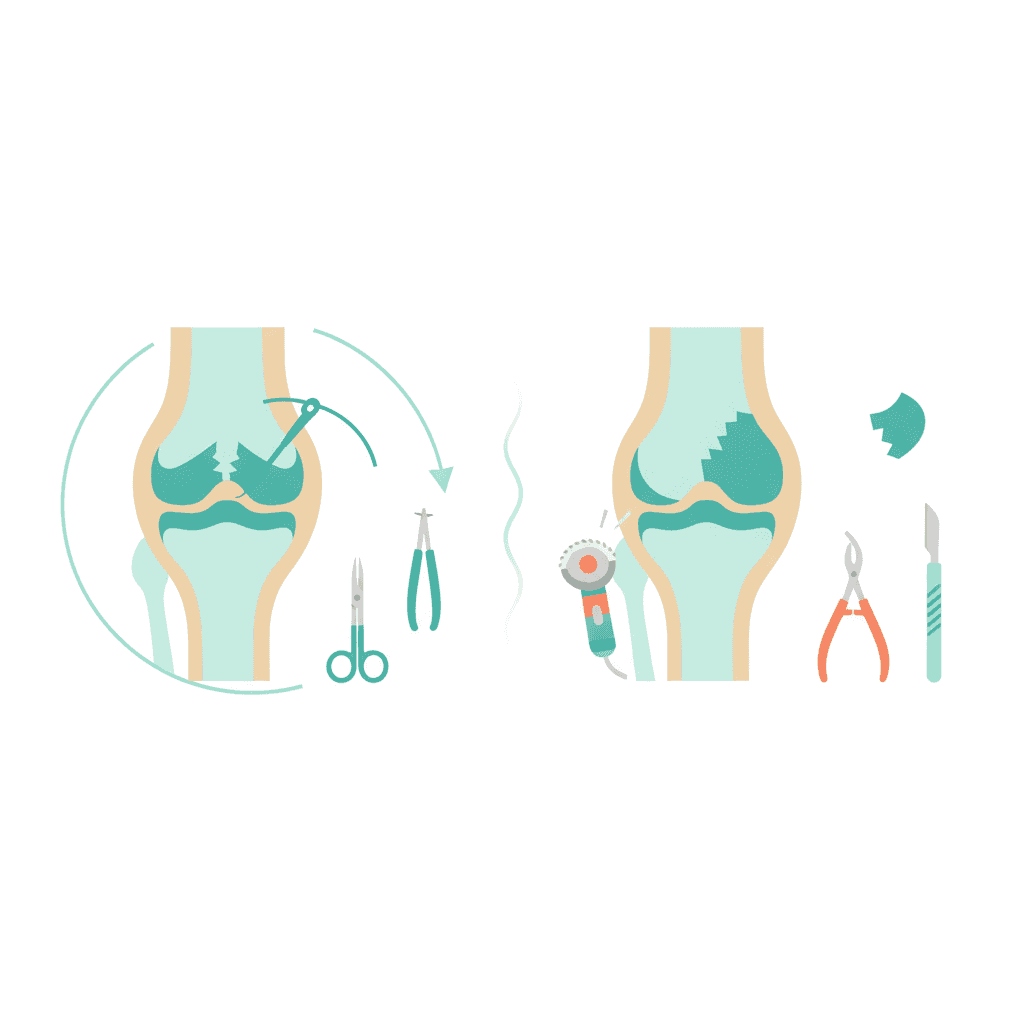
手術が必要となったとき、次に大切な選択が「縫合術(縫い合わせる)」か「部分切除術(傷んだ部分を取り除く)」かです。最近の研究では、できるだけ半月板を残す縫合術のほうが、長い目でみて膝にやさしいことが一貫して示されています。
半月板縫合術(縫い合わせる手術)の特徴
縫合術とは、傷んだ半月板を特殊な糸やアンカーで縫い合わせ、自然に治る力を引き出す手術です。関節鏡(カメラ)で行い、縫い方には3種類(インサイド・アウト法、アウトサイド・イン法、オールインサイド法)があります。
- 向いている方:外側(血が通う部分)の縦断裂、バケツ柄断裂、半月板根損傷、若い方のケガ
- 術後の体重のかけ方:2〜4週間は松葉杖を使い、少しずつ体重をかけます
- 膝装具:2〜6週間つけます。膝を曲げる角度も制限(通常0〜90度)
- スポーツ復帰:4〜6か月
- 再び切れるリスク:約10〜25%(部位や手技による)
半月板部分切除術(傷んだ部分を取り除く手術)の特徴
部分切除術とは、傷んだ半月板の一部をカメラで取り除き、残りの半月板を安定させる手術です。
- 向いている方:内側(血が通いにくい部分)の損傷、縫合が難しい複雑な傷、加齢変化が強い方
- 術後の体重のかけ方:手術翌日から体重をかけられることが多いです
- 日常生活復帰:1〜2週間
- スポーツ復帰:4〜6週間
- 長期的なリスク:変形性膝関節症に進みやすくなる
長期的な結果の大きな差、大規模な研究が示すエビデンス
大規模な研究をまとめた分析では、20の研究・31,783例を統合して調べた結果、急性の半月板損傷に対する縫合術は切除術と比べて変形性膝関節症に進む割合や人工関節置換術が必要になる割合がはっきり低いことがわかりました(平均6年追跡)。膝の機能点数(リスホルム)では切除術がやや上回ったものの、長期的な膝の保護効果では縫合術のほうが明らかに優れていたのです。
さらに内側の半月板根損傷を10年追跡した研究では、切除した方の99.3%が変形性膝関節症に進んだのに対し、縫合した方では53%にとどまりました。スウェーデンの大規模登録研究でも、縫合術のほうが切除術より変形性膝関節症になるリスクが25〜50%低いと報告されています。
縫合術と部分切除術の比較表
| 項目 | 縫合術 | 部分切除術 |
|---|---|---|
| 向いている部位 | 外側(血が通う部分)が中心 | 内側(血が通いにくい部分)が中心 |
| 術後の体重のかけ方 | 2〜4週間の制限あり | ほぼ制限なし |
| 日常生活復帰 | 4〜6週間 | 1〜2週間 |
| スポーツ復帰 | 4〜6か月 | 4〜6週間 |
| 将来の膝関節症リスク | 低い(温存効果) | 高い(衝撃分散が落ちる) |
| 再手術のリスク | 高め(再び切れて縫い直し) | 低め |
| 向いている方 | 若い方・スポーツ選手・将来の膝を守りたい方 | 早く復帰したい方・加齢による損傷 |
独自分析:どちらを選ぶか、判断のコツ
主治医から両方の選択肢を出されたら、次の4つの観点で考えてみてください。
- 年齢と活動レベル:40歳未満で活動的→縫合術が優先/60歳以上で日常生活中心→切除術も妥当
- 傷んだ場所:外側(血が通う部分)なら縫合術の成功率が高い
- 復帰の期限:大会や仕事復帰の期限があるなら切除術が有利
- 10年後の膝を優先するなら:長期的な膝の健康を第一にするなら、縫合術を選ぶ
保存療法の具体的な進め方|リハビリ・薬物療法・注射
保存療法は「安静・お薬・リハビリ・注射」を組み合わせて進めます。ただ安静にするだけでなく、計画的なリハビリが最も大切な柱になります。
急性期(ケガから2週間まで):炎症を抑える
- RICE処置:安静、冷やす、圧迫する、高くあげる(足を心臓より上に)
- 体重をかけない:痛みが強いときは松葉杖を使います
- サポーターをつける:膝を安定させ腫れを抑えます
- お薬:痛み止め(ロキソプロフェン、セレコキシブ、アセトアミノフェンなど)
- 水抜き:水がたまって痛いときは注射で抜きます
亜急性期(2週間〜1か月):動く範囲と筋力を回復
- 膝を曲げ伸ばしする練習(痛くない範囲で)
- 太ももに力を入れる練習(膝を伸ばしたまま太ももに力を入れる)
- 足上げ運動(あおむけで伸ばした足をゆっくり持ち上げる)
- 体重をかけない状態での膝の曲げ伸ばし
回復期(1〜3か月):体重をかけながら筋力アップ
- スクワット(壁にもたれる軽いものから):太もも前とお尻を鍛えます。膝がつま先より前に出ないように注意
- 段差の昇り降り:低い段差から始めて、少しずつ高くしていく
- バランス練習:片足立ちやバランスボード
- エアロバイク:軽い負荷から始めます。膝への負担を抑えながら運動できます
- 水中ウォーキング:水の浮力で膝への負担を減らしつつ全身運動ができます
お薬の選び方
| お薬 | 期待できる効果 | 注意点 |
|---|---|---|
| 痛み止め(飲み薬) | 痛みと炎症をやわらげる | 胃腸の不調、腎臓の弱い方は注意 |
| アセトアミノフェン | 痛みをやわらげる(炎症には弱め) | 肝臓の弱い方は注意 |
| 湿布・塗り薬 | その部分の痛みをやわらげる | 皮膚のかぶれに注意 |
関節内注射の選び方
- ヒアルロン酸注射:関節液のうるおいを改善し、痛みや動きを良くします。週1回×5回がよくある方法です
- ステロイド注射:強い炎症に短期的に効きますが、回数が多いと軟骨に悪影響があるため、年数回までです
- PRP療法(自分の血液を使う治療):自分の血液から血小板を濃縮して注射します。自由診療で数万円〜数十万円かかります
保存療法中の日常生活の注意点
- 正座や深くしゃがむ動作はさけましょう
- 和式トイレより洋式トイレを使いましょう
- 体重管理(1kg減で膝への負担が約3kg減ります)
- 階段は手すりを使い、痛くない足の運び方を心がけましょう
- 長時間同じ姿勢でいるのは避け、こまめに動きましょう
保存療法の効果がわかるまでには少なくとも2〜3か月かかります。この間に症状が良くなれば続け、よくならなければ手術を再検討するのが一般的な流れです。
術後リハビリのスケジュール|切除術と縫合術で何が違うか
半月板手術の成功は、リハビリの質で決まるといっても大げさではありません。手術の種類により体重のかけ方・曲げていい角度・スポーツ復帰の時期が大きく変わるため、理学療法士と連携しながら段階的に進めることが欠かせません。
部分切除術のあとのリハビリ(標準的な進め方)
| 時期 | 目標 | 内容 |
|---|---|---|
| 術後0〜3日 | 痛みと腫れを抑える | 冷やす、足を高くあげる、足首を動かす、太ももに力を入れる練習 |
| 術後1週 | 体重をかけて歩く | 杖なし歩行、膝を動かす練習、エアロバイク |
| 術後2〜3週 | 筋力を戻す | スクワット、レッグプレス、バランス練習 |
| 術後1か月 | 軽い運動を再開 | ジョギング、水泳 |
| 術後6〜8週 | スポーツ復帰 | 素早い動きの練習、競技に合わせた動作 |
縫合術のあとのリハビリ(標準的な進め方)
| 時期 | 目標 | 内容 |
|---|---|---|
| 術後0〜2週 | 縫った部分を守り、炎症を抑える | 装具で固定、松葉杖、膝の曲げ角度は0〜60度まで、体重は3分の1まで |
| 術後2〜4週 | 動かせる範囲を広げる | 装具の下で0〜90度まで曲げる、少しずつ体重をかける |
| 術後4〜6週 | 筋力強化を始める | 装具をはずす、全範囲で曲げる、エアロバイク開始 |
| 術後2〜3か月 | 動きのある練習 | ジョギング、バランス練習、素早い動き |
| 術後4〜6か月 | スポーツ復帰 | ひねる動作、競技復帰 |
リハビリで特に大切な4つのポイント
- 太もも前の筋力を戻す:手術後にいちばん落ちやすい筋肉です。太ももに力を入れる練習、足上げ運動、スクワットで段階的に鍛えます
- 太もも裏とのバランス:前後の筋肉バランスが崩れると、膝がぐらつきやすくなります
- 股関節と体幹を安定させる:膝だけでなく、足全体の連動を取り戻します
- 神経と筋肉の連携:バランス練習、片足立ち、ジャンプ練習などで、関節の位置感覚を立て直します
復帰時期の注意、焦りが再び切れる原因になる
とくに縫合術では、術後の痛みがやわらいだ時期に「もう動ける」と無理をしてしまうことがあります。ところが縫った部分がまだ十分くっつかないうちに負荷をかけると、再び切れるリスクがぐんと上がってしまいます。
縫った部分が生物学的にくっつくまでにはふつう3〜6か月かかるため、痛みの有無にかかわらず、時期の制限を守ることがとても大切です。
スポーツ復帰の目安
- ケガした側と健康な側の筋力比が90%以上
- 片足で跳ぶテスト(前方・側方・三段跳び)で健康な側の90%以上
- ひねる動きをしても痛みや違和感がない
- 水がたまっていない
独自分析|半月板損傷と変形性膝関節症リスクの最新エビデンス統合
半月板損傷の治療で最も重要なのが、「将来、変形性膝関節症(膝の軟骨がすり減っていく病気)になるかどうか」というポイントです。hiza-biyori編集部が主要な国際研究をまとめて分析したところ、治療の選び方によって10年後の膝の状態が大きく変わることが見えてきました。
主な研究の比較(独自集計)
| 研究 | 対象 | 追跡期間 | 縫合術/保存療法の関節症率 | 部分切除術の関節症率 |
|---|---|---|---|---|
| Migliorini et al. (2023) | 31,783例の統合解析 | 平均6年 | はっきり低い | はっきり高い |
| Hurmuz et al. (2024) | 内側根損傷298例 | 中期追跡 | 21.3% | 51.4% |
| Faucett et al. (2019) | 中年の内側根損傷 | 10年 | 53% | 99.3% |
| Persson et al. (2018) | スウェーデン登録研究 | 長期 | リスク低め | 縫合術より25〜50%高い |
なぜ切除術は関節症を早めてしまうのか
半月板を切り取ると体重を分散していた面積が減ってしまい、残った軟骨に局所的に強い負担がかかります。実験では、内側の半月板を20%切り取るだけで軟骨にかかる最大の圧力が約2.4倍に上がるという報告があり、つまり「少し取るだけ」でも軟骨がすり減るリスクは大きく上がってしまうのです。
半月板損傷後の関節症予防に大切な3つのポイント
- 半月板をできるだけ残す:可能なら縫合術を。切除が必要でも最小限に
- 筋力を保つ:太もも前の筋力が膝への負担を支えます。術後もリハビリ中も、筋力トレーニングは欠かせません
- 体重管理と生活習慣:BMI25未満を目指し、階段や正座をさけ、適度な運動を続けましょう
半月板移植や再生医療という新しい選択肢
最近は、半月板を切除したあとの「半月板が働かない膝」に対して、次のような治療も研究・導入されています。
- 半月板移植:提供者(ドナー)の半月板を移植する方法。適応は限られますが、若い方の強い症状に行われます
- 人工半月板インプラント:コラーゲン素材の人工足場で組織の再生をうながします
- 自分の幹細胞を使う治療:国内でも臨床研究が進んでいます
サプリメント・栄養素の役割
半月板損傷後の軟骨保護・関節症予防の観点から、消費者庁の機能性表示食品データベースには次の成分が関連して登録されています。
- グルコサミン塩酸塩・N-アセチルグルコサミン:軟骨の構成成分。膝関節の柔軟性維持に関する機能性表示がたくさんあります
- 非変性II型コラーゲン:関節症予防への関心が高まっている成分です
- プロテオグリカン:軟骨の主要な成分で、機能性表示食品の届出が増えています
- ヒアルロン酸:関節液のうるおいを保つ働きに関係します
ただしサプリメントはあくまで補助的な役割で、医療的な治療、適切なリハビリ、体重管理の代わりにはなりません。医師と相談しながら、日々の栄養補給のひとつとして取り入れる姿勢が大切です。
半月板損傷後の日常生活|再発予防とセルフケアのコツ
治療がひと段落しても、半月板損傷の経験がある膝は「変形性膝関節症になりやすい膝」です。5年後・10年後の膝の健康を守るため、次のセルフケアを毎日の生活に取り入れましょう。
毎日取り入れたい7つの習慣
- 太もも前の筋肉を毎日使う:軽いスクワット10回×3セット、壁スクワット30秒キープなどを習慣に
- 体重を適正に保つ:BMI25未満、できれば22〜24を目標に
- 正座や深くしゃがむ動作はさける:膝を強く曲げる動作は半月板への負担が大きくなります
- 適度な有酸素運動:水泳・自転車・ウォーキングを週150分以上
- たんぱく質をしっかり摂る:筋肉を保つため体重1kgあたり1.0〜1.2gが目安
- 階段は手すりを使う:とくに下るときに膝への衝撃が大きくなります
- 膝を温める入浴習慣:血のめぐりを良くし、筋肉のやわらかさを保ちます
さけたい動作・スポーツ
- 急に方向転換するスポーツ(サッカー、バスケットボール、テニス)の無理な再開
- ランニングの急な再開や距離の急増
- 重い物を持ったままのひねり動作
- 長時間の正座やあぐら
再発のサインを見逃さない
次のサインが出たら、もう一度整形外科を受診しましょう。
- 階段の昇り降りで膝の内側(または外側)が鋭く痛む
- 膝の引っかかり感が戻ってきた
- はっきりした腫れや水がたまっている
- 正座ができなくなった
- 膝が急に動かなくなった(ロッキング)
サポーター・装具の選び方
- スポーツ用サポーター:運動時の安定と圧迫サポートに
- 機能性膝装具:前十字靱帯も一緒にケガしている方に役立ちます
- テーピング:一時的に膝を安定させたいときに
食事・栄養のポイント
- ビタミンD・カルシウム:骨の健康を守ります
- オメガ3脂肪酸(青魚):炎症を抑える働き
- コラーゲン・プロテオグリカン:結合組織を支える成分
- ビタミンC:コラーゲンを作るのに必要
- 糖質や飽和脂肪酸の摂りすぎをひかえる:全身の慢性炎症を防ぎます
半月板損傷に関するよくある質問
半月板損傷に関するよくある質問
Q1. 半月板損傷は自然に治りますか?
血が通っている外側(レッドゾーン)の小さな損傷であれば自然に治る可能性がありますが、内側(ホワイトゾーン)の損傷は自然治癒が期待しにくい部分です。加齢による損傷や軽い損傷で症状が軽ければ、保存療法で症状を抑えながら様子を見るケースも多いです。
Q2. MRIで半月板損傷と言われたら、必ず手術が必要ですか?
いいえ、必ずしもそうではありません。40歳以上では、痛みがなくてもMRIで変性所見が見つかることがよくあります。
FIDELITY試験など複数の研究で、加齢による損傷への手術と偽手術で効果が同じだったとも報告されています。症状の強さ、ロッキングの有無、保存療法への反応などを総合して判断します。
Q3. 手術は入院が必要ですか?日帰りもできますか?
関節鏡手術は体への負担が少ないため、施設によって日帰り〜2〜3日の短期入院がふつうです。縫合術で厳しい荷重制限が必要な場合や、前十字靱帯の再建を同時に行う場合は1〜2週間の入院になることがあります。
Q4. 半月板縫合術で再び切れる確率はどのくらいですか?
場所や手技、活動量で差はありますが、約10〜25%と報告されており、内側半月板の後ろの縦断裂などは比較的良好な成績です。ただし、喫煙や早すぎる活動再開はリスクを高めるので注意しましょう。
Q5. 半月板損傷を放っておくとどうなりますか?
ロッキングがくり返されることで軟骨が傷んだり、関節内にかけらができたり、変形性膝関節症に進みやすくなったりします。痛みが2週間以上続くときは、放置せず整形外科を受診しましょう。
Q6. サプリメントは半月板損傷に効果がありますか?
サプリメントは半月板そのものを再生させるものではなく、あくまで軟骨成分の栄養補給や関節の健康サポートを目的とした食品です。グルコサミン、プロテオグリカン、コラーゲンなどは機能性表示食品として届出されています。
医療的治療の代わりではなく、「一緒に取り入れる栄養サポート」として活用するのが現実的です。
Q7. スポーツにはいつから復帰できますか?
部分切除術では術後4〜6週間、縫合術では術後4〜6か月が一般的な目安です。コンタクトスポーツや、ひねる動作の多い競技では、筋力比90%以上や片足跳びテストの合格などの基準を満たしてから復帰するのがおすすめです。
Q8. セカンドオピニオンは取った方が良いですか?
「縫合か切除かで迷う」「若くてスポーツ復帰を目指している」「手術をすすめられたが納得できない」などの場合は、別の膝関節専門医(JOSKAS認定医など)にセカンドオピニオンを取ることをおすすめします。MRI画像のデータ(CD-R)と紹介状を持参するとスムーズです。
Q9. 変形性膝関節症に進まないための対策は?
できるだけ半月板を残す手術選び、術後のしっかりしたリハビリ、適正体重の維持、太もも前の筋力キープ、膝に負担のかかる動作をさけることが大切です。サプリメントでの栄養補給も、補助的に取り入れると良いでしょう。
Q10. 治療費はどのくらいかかりますか?
保険適用の関節鏡手術は、3割負担で約10〜20万円です(高額療養費制度も使えます)。PRP療法などの自由診療は数万円〜数十万円と幅があり、加入している医療保険から手術給付金が出る場合もあるので、事前に確認してみましょう。
参考文献・出典
- [1]Meniscal repair versus partial meniscectomy for acute meniscal tears: a meta-analysis- Migliorini et al., Knee Surgery, Sports Traumatology, Arthroscopy (2023)
20研究31,783例の統合解析。急性半月板損傷における縫合術の長期OA進行リスク低減効果を示したメタアナリシス
- [2]Meniscal Root Repair vs Meniscectomy or Nonoperative Management to Prevent Knee Osteoarthritis After Medial Meniscus Root Tears- Faucett et al., American Journal of Sports Medicine (2019)
内側半月板根損傷10年追跡研究。縫合術53%、部分切除術99.3%のOA進行率を報告
- [3]Increased risk of osteoarthritis in patients with meniscal tears after partial meniscectomy- Persson et al., Osteoarthritis and Cartilage (2018)
スウェーデン大規模レジストリ研究。縫合術が部分切除術比でOA相談リスクを25-50%低下させることを示した
- [4]Arthroscopic Partial Meniscectomy versus Placebo Surgery for a Degenerative Meniscus Tear (FIDELITY Trial)- Sihvonen et al., New England Journal of Medicine / Annals of the Rheumatic Diseases
変性断裂に対する関節鏡下部分切除術と偽手術のRCT。両群の成績に有意差なし
- [5]
- [6]
- [7]
- [8]
半月板損傷の治療は医療機関での判断が最優先ですが、リハビリ期や将来の変形性膝関節症予防のために、日々の栄養補給にも目を向けたい方は多いのではないでしょうか。グルコサミン、プロテオグリカン、非変性II型コラーゲンなど、半月板や軟骨に関連する成分は近年多くの機能性表示食品に届出されており、選択肢が増えています。hiza-biyoriでは消費者庁の機能性表示食品データベースを基準に、膝サプリを成分量・届出根拠・価格の観点からランキング形式で比較しました。
※サプリメントは医薬品ではなく、半月板損傷や変形性膝関節症を治療・予防するものではありません。医療機関での診断・治療を最優先し、栄養補給はあくまで補助的に活用してください。
まとめ|半月板損傷は「温存重視」の時代へ
半月板損傷の治療はこの10〜20年で大きく変わってきました。かつては「切ればよい」と考えられていた損傷半月板も、今では「できるだけ残す」が世界の標準になっています。
大規模な研究をまとめた分析、10年の追跡研究、スウェーデンの登録研究のいずれも、縫合術で半月板を残すほうが長期的な膝の健康を守るうえで明らかに優れていることを示しています。一方で、加齢による損傷にはFIDELITY試験が示したように必ずしも手術が必要というわけではなく、保存療法、リハビリ、体重管理、筋力キープだけで十分コントロールできるケースも多いのです。
大切なのは「自分の損傷タイプ、年齢、活動レベル、将来の目標」をふまえ、主治医としっかり話し合うことで、納得のいく選択をしましょう。
この記事で押さえておきたい6つのポイントをまとめます。
- 半月板のタイプを知る:縦断裂、バケツ柄、水平断裂、根損傷などでタイプにより治療が変わります
- 血の通う外側か、通いにくい内側かが将来を決める:血が通う外側なら縫合で治りやすいです
- ロッキング、3か月以上の症状、前十字靱帯のケガは手術を検討
- 若い方・スポーツ選手は縫合術を優先:長期的な膝の健康のために
- リハビリ期間は手術の種類で大きく変わる:縫合術は4〜6か月、切除術は4〜6週間
- 変形性膝関節症の予防は一生の課題:筋力・体重・栄養・適度な活動を続けることが大切
膝に違和感や痛みがある方は、放っておかず整形外科(できれば膝関節専門医)を受診してください。早めの診断と対応が、10年後・20年後の膝の健康を守る一番の投資になります。
この記事が、あなたと主治医との対話をより良いものにし、後悔のない治療選択につながれば幸いです。
続けて読む

2026/4/19
プロテオグリカンとは|効果・副作用・届出データから見る実態
プロテオグリカンの効果・副作用・推奨摂取量を医学データで解説。消費者庁機能性表示食品DBの届出件数、サケ鼻軟骨由来の臨床試験、グルコサミン・II型コラーゲンとの比較まで網羅。

2026/4/19
O脚と膝痛の関係|原因・セルフチェック・矯正法を徹底解説
O脚は膝の内側に荷重が集中し、変形性膝関節症の進行リスクを約2.9倍に高めます。原因・セルフチェック・自宅矯正運動・インソール・医療矯正までエビデンスに基づき徹底解説。

2026/4/19
膝サポーター・テーピングの選び方|症状タイプ別に整形外科医が解説
膝サポーター・テーピングの選び方を症状タイプ別に徹底解説。保温/安定/固定/矯正の目的別分類、変形性膝関節症・スポーツ・O脚矯正・術後リハビリ用の違い、医療用装具との境界、基本の巻き方、サイズ選びまで整形外科的な視点で網羅します。

2026/4/19
ランナー膝(腸脛靭帯炎・鵞足炎)の症状・治療・予防|復帰ロードマップ
ランナー膝は外側の腸脛靭帯炎と内側の鵞足炎に大別される。症状の見分け方、ジャンパー膝との違い、RICE治療、段階的リハビリ、プライオメトリクス、シューズ選び、週次復帰プロトコルまで徹底解説。

2026/4/19
膝の軟骨は再生するのか|自然治癒・再生医療・サプリの科学的現実
膝の軟骨は本当に再生するのか。自然治癒の生物学的限界、2026年保険適用された自家培養軟骨ジャック、PRP・幹細胞治療の最新エビデンス、運動療法とサプリメントの効果を公的データで整理しました。