
ランナー膝(腸脛靭帯炎・鵞足炎)の症状・治療・予防|ランニング復帰までのロードマップ
ランナー膝は外側の腸脛靭帯炎と内側の鵞足炎に大別される。症状の見分け方、ジャンパー膝との違い、RICE治療、段階的リハビリ、プライオメトリクス、シューズ選び、週次復帰プロトコルまで徹底解説。
ランナー膝の要点
ランナー膝とは、ランニングによる膝のオーバーユース障害の総称で、代表的なのは膝の外側が痛む腸脛靭帯炎と、膝の内側が痛む鵞足炎です。痛みの部位で見分け、急性期はランニング休止とアイシング、回復期は中殿筋・ハムストリングス強化とフォーム改善を行い、4〜12週かけて段階的にランニング復帰するのが基本方針です。
目次
はじめに
「走ると膝の外側がズキッと痛む」「マラソン大会が近いのに膝の内側に違和感が消えない」——ランニングを続けている方で、こうした膝のトラブルに悩む方は少なくありません。レース前にX(旧Twitter)では「腸脛靭帯炎でドクターストップがかかった」「鵞足炎で3週間走れなくなった」といった投稿が日々流れており、ランナーにとって膝の障害はもっとも身近な故障のひとつです。
ランナー膝という言葉は広義には膝蓋大腿痛症候群、腸脛靭帯炎、鵞足炎など複数の疾患を含みますが、日本の整形外科領域では主に「腸脛靭帯炎(膝の外側)」を指し、あわせて「鵞足炎(膝の内側)」もランナーの代表的な膝障害として扱われます。いずれも軽視して走り続けると慢性化し、完治までに数カ月を要するケースも珍しくありません。
本記事では、腸脛靭帯炎と鵞足炎の症状の違い、ジャンパー膝(膝蓋腱炎)などのジャンプ系スポーツ障害との鑑別、急性期の治療、中殿筋・ハムストリングスのリハビリ、プライオメトリクスの臨床的エビデンス、シューズとフォーム矯正、そして週単位の段階的ランニング復帰プロトコルまで、ランナーが知っておくべき情報を体系的に解説します。
ランナー膝とは|腸脛靭帯炎と鵞足炎の基本
ランナー膝(runner's knee)は、ランニング動作の繰り返しによって膝周辺に炎症や痛みが生じるオーバーユース障害の総称です。日本の整形外科学会ではランナー膝の多くを「腸脛靭帯炎(ちょうけいじんたいえん/iliotibial band syndrome, ITBS)」として扱い、さらにランナーに好発する膝内側の障害として「鵞足炎(がそくえん/pes anserine bursitis/tendinitis)」が知られています。
腸脛靭帯炎(膝の外側が痛むランナー膝)
腸脛靭帯は、骨盤の外側(腸骨稜)から大腿筋膜張筋と大殿筋の腱が合流して大腿の外側を下行し、脛骨外側のGerdy結節に付着する厚い線維性の帯です。ランニング時に膝が屈伸を繰り返すと、腸脛靭帯が大腿骨外側顆の上を前後にスライドし、摩擦と圧迫が生じます。とくに膝屈曲20〜30度付近がimpingement zone(衝突領域)とされ、この角度が多い走動作で炎症が起こりやすくなります。
JCHO東京山手メディカルセンターの解説によれば、下り坂、ジョギング、不整地、雨の日のランニングでは接地時の膝屈曲角度が浅くなるためimpingement zoneに入りやすく、腸脛靭帯炎が多発します。逆にスピードランでは膝屈曲が深くなるため発症しにくいという臨床的な特徴があります。
鵞足炎(膝の内側が痛むランナー膝)
鵞足とは、膝の内側やや下方で縫工筋・薄筋・半腱様筋という3つの筋肉の腱が合流して脛骨内側に付着する部位の総称です。3本の腱が鵞鳥(がちょう)の足のように広がって見えることからこの名が付きました。付着部には鵞足滑液包という摩擦を軽減するクッションがあり、ここに炎症が生じるのが鵞足炎です。
鵞足炎はランニングだけでなく、バスケットボール、テニス、水泳(特に平泳ぎ)でも発症しやすく、膝が内側に入る(knee-in toe-out)フォームやX脚気味の方、ハムストリングスや内転筋の柔軟性低下がある方にリスクが高いとされています。
広義のランナー膝に含まれる疾患
欧米の文献では「runner's knee」という言葉は膝蓋大腿痛症候群(patellofemoral pain syndrome, PFPS)を指すことが多く、膝の前面(お皿周辺)の痛みも含まれます。日本では腸脛靭帯炎を狭義のランナー膝、膝蓋大腿痛症候群を膝前面痛として区別することが多いですが、いずれもランニングによる過負荷障害という点では共通しています。
症状の見分け方|腸脛靭帯炎・鵞足炎・ジャンパー膝の比較
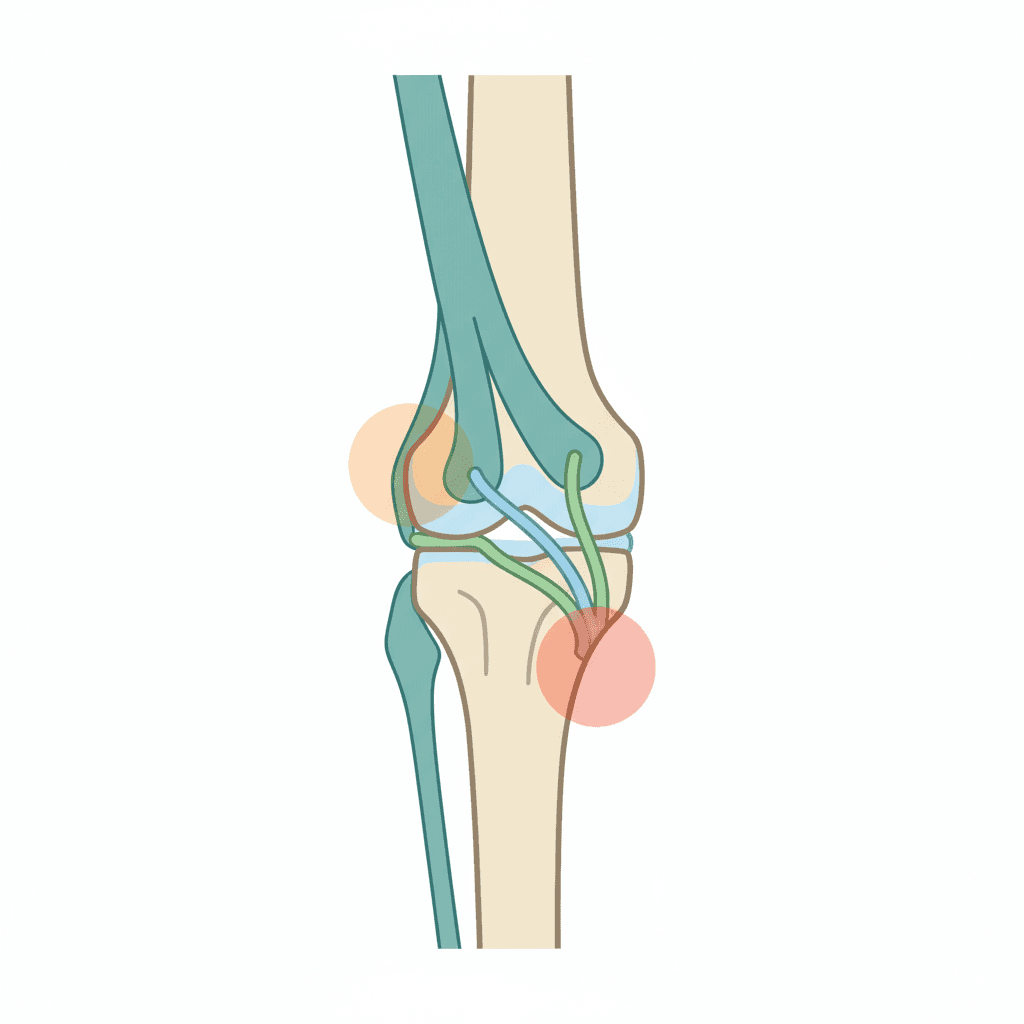
ランナー膝が疑われる膝痛は、痛みの部位と誘発動作で高精度に鑑別できます。以下にランナーに多い3つの膝障害を整理しました。
部位別・症状別の比較表
腸脛靭帯炎は膝外側の上顆部に、鵞足炎は膝内側で関節裂隙から約5cm下の脛骨内側に、ジャンパー膝は膝のお皿のすぐ下(膝蓋腱)または上(大腿四頭筋腱)に痛みが出ます。同じ「膝が痛い」という訴えでも、指で押して最も痛む部位(圧痛点)を特定することで、ほぼ絞り込みが可能です。
腸脛靭帯炎に特徴的なサイン
腸脛靭帯炎では、走り始めは違和感程度でも一定距離(例:5〜10km)を走ると決まって膝外側に鋭い痛みが出るという再現性があります。下り坂、コンクリート路面、トラックのカーブ(内側の脚)で悪化しやすく、膝を90度屈曲した状態で大腿骨外側顆を押さえたまま膝を伸展するとピンポイントに痛みが誘発される「Grasping test」が陽性となります。Noble圧迫テストも臨床現場でよく用いられます。
鵞足炎に特徴的なサイン
鵞足炎は膝内側の脛骨近位内側部の圧痛が特徴で、階段の昇降、椅子からの立ち上がり、膝を曲げ伸ばす動きで痛みが増します。ウォーミングアップ後にいったん痛みが和らぐものの、練習後半で再び違和感が出るパターンが典型的です。半月板損傷や変形性膝関節症の内側痛との鑑別が重要で、X線やMRIで骨の変化を確認することもあります。
ジャンパー膝(膝蓋腱炎)との違い
バスケットボールやバレーボールといったジャンプ競技で多いジャンパー膝は、膝のお皿の直下(膝蓋腱)または直上(大腿四頭筋腱)に痛みが出ます。ランニングでも長距離ランナーで発症しますが、ジャンプ・着地動作での大腿四頭筋への強い牽引力が主因のため、ランナー膝(腸脛靭帯炎・鵞足炎)とは発症メカニズムと痛み部位が明確に異なります。ZAMSTの医学解説では「お皿の真下・真上が痛むならジャンパー膝、外側なら腸脛靭帯炎、内側5cm下なら鵞足炎」という部位分けが紹介されています。
テニス・バスケットボールでも起こるのか
腸脛靭帯炎と鵞足炎はランナーに多い障害ですが、バスケットボール、テニス、サッカー、自転車競技、バレエでも発症します。特にテニスやバスケットボールのように横方向の動きとストップ&ゴーが多い競技では、膝を内側に絞る動きが頻発するため鵞足炎のリスクが高まります。一方、ジャンプが中心の競技ではジャンパー膝(膝蓋腱炎)が優位となり、同じ「膝の痛み」でも競技特性により疾患構成が変わる点は押さえておくべきです。
なぜランナー膝が起こるのか|原因とリスクファクター
ランナー膝の最大の原因はオーバーユース(使いすぎ)ですが、単なる走り過ぎではなく複数のリスクファクターが重なって発症します。ZAMSTや三国ゆう整形外科の臨床解説を整理すると、以下の要因が挙げられます。
トレーニング要因
最も多いのは急激な距離・スピードの増加です。「1週間の走行距離を前週比10%以上増やさない」という10%ルールは古典的ですが、いまも国際陸上競技連盟のランナー向け指導でも基本原則として残っています。マラソン大会前に急に週間走行距離を60kmから100kmに増やすなど、身体の適応が追いつかない負荷をかけるとランナー膝を発症しやすくなります。
下り坂練習、雨の日の路面、不整地、硬いアスファルトでのロング走も腸脛靭帯炎のリスクを高めます。トラックで常に同じ方向に周回すると内側の脚(左脚)に偏った負荷がかかるため、たまには逆回りを取り入れることもリスク分散になります。
身体的要因
中殿筋・大殿筋(股関節外転筋)の筋力不足は、着地時に骨盤が反対側へ落ち込む「Trendelenburg徴候」を生み、腸脛靭帯への張力を増大させます。またハムストリングス・内転筋・大腿筋膜張筋の柔軟性低下、O脚(内反膝)やX脚(外反膝)のアライメント異常、回内足(オーバープロネーション)も主要なリスクです。とくにO脚傾向のランナーは腸脛靭帯炎、X脚傾向のランナーは鵞足炎を発症しやすい傾向があります。
シューズ・装備要因
クッション性の劣化したシューズ、サイズの合わないシューズ、球技用シューズでのランニングは負担を増やします。一般にランニングシューズの寿命は走行距離500〜800kmが目安で、ソールの中央部が沈み込んでいたり、かかとが片側に偏って摩耗していたりする場合は交換時期です。カーボンプレート入りの厚底シューズは推進力が高い反面、ストライドが自然に伸びて接地衝撃が増えるため、経験の浅いランナーがいきなり履くと膝の負担が増えるケースも報告されています。
フォーム要因
オーバーストライド(かかとから大きく踏み込み、身体の前方で接地する走り方)は膝への制動負荷を増やします。着地時に膝が内側に入るknee-in動作、骨盤の左右動揺、体幹のブレも膝への捻じれ応力を増加させる要因です。ケイデンス(1分あたりの歩数)が160以下と低いランナーはオーバーストライドに陥りやすく、ケイデンスを170〜180に上げるだけで膝関節への衝撃が有意に減少するという研究も複数報告されています。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
治療の基本|急性期のRICEと保存療法
腸脛靭帯炎も鵞足炎もオーバーユース障害であり、治療の原則は保存療法です。JCHO東京山手メディカルセンターや日本整形外科学会のガイドラインでも、手術は保存療法で改善しない難治例に限られ、第一選択は炎症のコントロールと再発予防です。
急性期(発症直後〜1週間)のRICE処置
痛みが強い急性期は、RICE(Rest・Icing・Compression・Elevation)の原則に従って炎症を鎮めます。具体的には、ランニングを完全に中止し、患部を氷のうで1回15〜20分、1日2〜3回冷却します。弾性包帯で軽く圧迫し、就寝時は枕などで膝を心臓より少し高くして腫れを抑えます。
発症から48〜72時間は温めずに冷却を徹底することが重要で、入浴時も患部には熱いシャワーを当てないようにします。消炎鎮痛剤(NSAIDs)の外用薬や内服薬は痛みと炎症の両方を軽減しますが、胃腸障害や腎機能への影響があるため、自己判断での長期使用は避け、整形外科で処方を受けるのが安全です。
亜急性期(1〜3週間)
急性期の強い痛みが落ち着いたら、温熱療法・超音波療法・低周波治療などの物理療法に切り替え、柔軟性の回復を目指します。整形外科やスポーツ整形外科クリニックでは超音波エコー下での炎症評価、難治例に対してはハイドロリリース(生理食塩水による腱周囲の剥離注射)、ヒアルロン酸注射、ステロイド局所注射が行われることもあります。
回復期(3週目以降)
痛みが誘発されない範囲で、段階的に筋力訓練を開始します。いきなりランニングを再開するのではなく、水中ウォーキング、水泳(ただし鵞足炎では平泳ぎを避ける)、固定式自転車(エアロバイク)といった非荷重・低衝撃のクロストレーニングから始め、膝への衝撃を抑えながら心肺機能を維持します。
手術が検討されるケース
保存療法を3〜6カ月継続しても改善がない難治性の腸脛靭帯炎では、腸脛靭帯後縁の部分切離術や滑液包切除術が報告されていますが、ランナーでの適応は限定的です。鵞足炎でも同様に手術は最終手段であり、滑液包切除や腱鞘切開が行われることがあります。ただし術後もリハビリとフォーム改善を行わなければ再発リスクが残るため、手術よりもリハビリと走動作の見直しが治療の中心となります。
回復までの目安期間
軽症の腸脛靭帯炎は2〜4週間、中等症では1〜3カ月、鵞足炎も保存療法で6〜8週間が回復の目安です。ただし痛みが消えた時点で即ランニング復帰すると再発率が高いため、痛みゼロの状態から2週間以上経過してからの段階的復帰が推奨されます。
リハビリとエクササイズ|ストレッチ・中殿筋強化・プライオメトリクス
ランナー膝のリハビリは、段階的に負荷を上げていくのが鉄則です。以下に急性期→亜急性期→回復期→スポーツ復帰期の4段階でエクササイズを整理します。
ステップ1:ストレッチで柔軟性を回復(亜急性期)
腸脛靭帯炎では、腸脛靭帯そのものは非弾性組織のため直接伸ばすのではなく、上位の大腿筋膜張筋・大殿筋・中殿筋をほぐす発想が重要です。立位で患側の脚を健側後方に交差させ、上半身を健側に倒すクロスオーバーストレッチ(30秒×3セット)、仰向けで股関節を内転させて膝を胸に引き寄せるストレッチが代表的です。フォームローラーで大腿外側・臀部を30〜60秒ほぐすのも有効です。
鵞足炎では、内転筋(薄筋)、半腱様筋・半膜様筋(ハムストリングス内側)のストレッチを重点的に行います。開脚前屈、仰向けでタオルを足裏に引っかけて脚を引き上げるハムストリングスストレッチを1セット30秒、1日3回継続します。
ステップ2:中殿筋・股関節周囲の筋力強化(回復期初期)
ランナー膝予防の中核となるのが中殿筋(股関節外転筋)のトレーニングです。横向きに寝て上側の脚をまっすぐ上げ下げするサイドレッグレイズ(15回×3セット)、四つ這いで膝を外側に開くクラムシェル(15回×3セット)、バンドを膝に巻いた状態での横歩き「モンスターウォーク」(片道10歩×3往復)が代表的です。
大殿筋強化にはヒップリフト(仰向けで膝を立てお尻を持ち上げる、15回×3セット)、シングルレッグデッドリフト(片脚立ちで上体を前傾させる、10回×3セット)が推奨されます。ハムストリングスにはノルディックハムストリングス、内転筋にはコペンハーゲンプランクといった種目を徐々に加えます。
ステップ3:プライオメトリクスで着地衝撃への耐性を作る(回復期後期)
プライオメトリクス(ジャンプ系の伸張-短縮サイクル運動)は、回復期後期に着地時の衝撃吸収能力と神経筋制御を高める目的で導入されます。PubMed掲載の研究(PMC11295097、PMC8938535)では、16週間のプライオメトリクス介入で着地時の膝関節モーメントと股関節内転角度が有意に改善し、女性ランナーのPFPS発症リスクが低減したことが報告されています。
具体的には、ボックスステップダウン(低い台から片脚でゆっくり降りる)→両脚ボックスジャンプ→片脚ホップ→サイドtoサイドホップの順に進めます。急性期・亜急性期には絶対に行わず、痛みゼロで中殿筋強化が安定してできるようになってから導入するのが安全です。週2回、1種目10〜15回×2〜3セットが目安で、着地時に膝が内側に入らないよう鏡やスマホ動画でフォームを確認しながら行います。
ステップ4:フォームドリルと姿勢制御
スキップ、Aスキップ、バウンディングといったランニングドリルで、腰高のフォームと正しい股関節伸展を再学習します。片脚立ちでの姿勢保持(30秒×3セット)、バランスディスクやBOSUの上での片脚立ちなど、不安定な接地面での静的・動的バランストレーニングも膝の安定化に寄与します。
シューズとフォーム矯正|膝への負担を減らす装備戦略
ランナー膝の再発予防には、シューズの選択とランニングフォームの見直しが欠かせません。どんなにリハビリで筋力をつけても、フォームや装備が原因を作り続けていれば再発します。
シューズ選びの基準
膝への衝撃を減らすシューズを選ぶには、以下の4点がポイントです。第一にクッション性で、ミッドソールに十分な厚みがあり、かかと着地時の衝撃を吸収してくれるモデルを選びます。HOKA ONE ONE、ASICS GEL-Nimbus、Brooks Glycerinといった高クッションモデルがランナー膝予防にしばしば挙げられます。
第二に安定性(スタビリティ)で、回内足(オーバープロネーション)傾向のランナーは内側にサポート構造があるモデル、例えばASICS GT-2000やBrooks Adrenaline GTSを選ぶと、着地時のアライメント崩れが抑えられます。第三にドロップ(つま先とかかとの高低差)で、腸脛靭帯炎には低ドロップ(4〜8mm)モデルが股関節への負荷分散に有利とする臨床家の意見もあります。第四に寿命管理で、500〜800kmごと、あるいはソールに斜めの摩耗が見えたら交換します。
ランニングフォーム改善のポイント
ケイデンスを上げるのが最も簡単で効果的なフォーム改善です。1分あたりの歩数(ケイデンス)を現状+5〜10%上げる(多くのランナーで160→170〜180)と、1歩あたりのストライドが短くなり、接地時に身体の真下近くで足が着地するため膝への制動衝撃が減ります。GPSウォッチやランニングアプリのメトロノーム機能を使って180bpmの音に合わせて走る練習が有効です。
着地位置の意識も重要で、かかとで強く着地するのではなく、足裏全体または中足部でソフトに接地する「ミッドフット着地」を習慣づけます。体幹を少し前傾させて股関節から脚を振り出すイメージを持つと、自然とオーバーストライドが解消されます。
インソール・サポーターの活用
アーチサポート付きのインソールは回内足や偏平足の矯正に有効で、腸脛靭帯炎と鵞足炎のどちらにも推奨されます。特に鵞足炎では内側アーチのサポートが膝の内側動揺を抑えます。O脚傾向でランナー膝を繰り返す場合はlateral heel wedge(外側くさび)が検討されます。腸脛靭帯バンド用サポーターや膝蓋骨サポーターも補助的に使えますが、根本治療ではなくあくまで補助であり、筋力強化とフォーム改善と併用するのが前提です。
路面とコース選びの工夫
硬いアスファルトばかりで走るランナーは、週に1〜2回は土の遊歩道、クロスカントリーコース、公園の芝生など柔らかい路面を選ぶと膝の衝撃ストレスが減ります。坂道は下りが膝への負担が大きいため、症状のある期間は上り坂を使うか、平坦路を中心にします。トラック練習ではレーンの偏りで片脚に負担が集中するため、走る方向を定期的に変えることも重要です。
ランニング復帰プロトコル|週単位のロードマップ
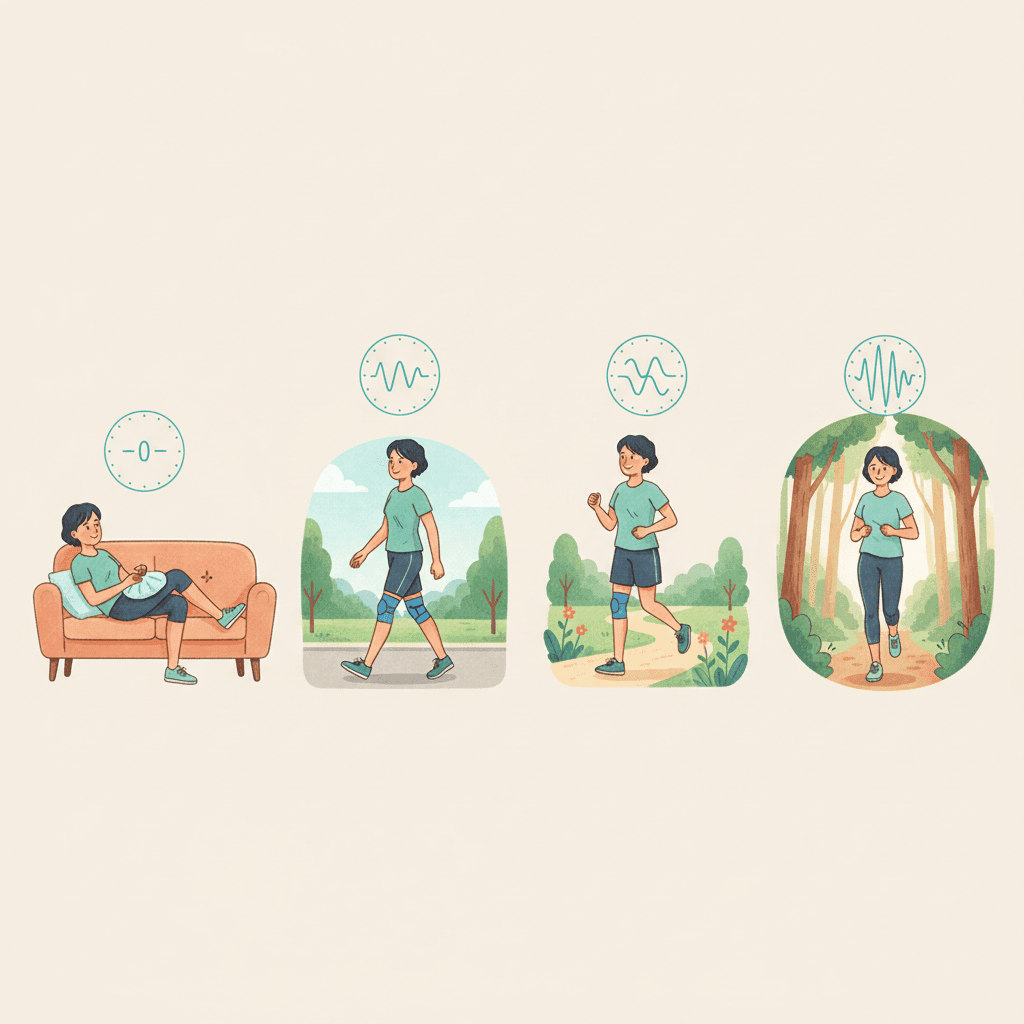
ランナー膝からの復帰で最も多い失敗は、痛みが消えた時点で元の練習量に戻すことです。日本整形外科学会系のスポーツドクターが推奨する段階的復帰プロトコルを、週単位のロードマップとして整理します。目安期間は軽症で4〜6週、中等症で8〜12週、重症では12週以上です。
Week 1〜2:完全休養とクロストレーニング
走るのを完全に休み、RICE処置と柔軟性回復に専念します。心肺機能維持のために水中ウォーキング(30分×週3〜4回)、固定式自転車(20〜30分、低負荷)、アクアジョギングを組み合わせます。歩行時に痛みがある場合は歩行距離を減らし、痛みゼロの状態を目指します。
Week 3〜4:ウォーキングとドリル
平地でのウォーキングを1回20〜30分、週4回まで増やします。大殿筋・中殿筋のトレーニングを本格的に開始し、片脚ブリッジやクラムシェルを毎日実施。スキップ、もも上げなどのランニングドリルも取り入れ、ケイデンス感覚を身体に戻します。
Week 5〜6:ウォーク&ランの開始
痛みゼロが2週間継続したら、「ウォーク1分・ラン1分」を10セット(合計20分)から開始します。1日おきに実施し、痛みがなければ翌週は「ウォーク1分・ラン2分」、次週は「ウォーク1分・ラン3分」と徐々にラン時間を延ばします。走行中・走行後24時間以内に患部の痛みや腫れが出た場合は、即座に前ステップに戻します。
Week 7〜8:連続ランの再開
20分の連続ジョギングを週3回できるようになったら、徐々に30分→40分と時間を延ばします。ペースはLSD(ロング・スロー・ディスタンス)相当の楽に会話できる強度を維持し、スピード練習はまだ行いません。柔らかい路面、平坦コースを優先します。
Week 9〜12:距離と強度の段階的増加
週間走行距離を前週比10%以内で増加させ、30〜40分のジョギングを週4〜5回できる状態を作ります。この段階でプライオメトリクスを週1〜2回追加し、着地衝撃への耐性を高めます。下り坂、階段、不整地は最後に解禁します。
Week 12以降:スピード練習とレース復帰
連続40分を無痛で走れるようになって初めて、インターバル走・ペース走などのスピード練習を再開します。レース復帰は、目標距離の8割を無痛で走れるようになってから逆算してスケジューリングするのが安全です。たとえばフルマラソン復帰なら、月間走行距離200km以上を3カ月継続し、30km走を無痛で完走できる状態が目安になります。
復帰判定のセルフチェック
(1)片脚スクワット10回を左右ともに膝のブレなく実施できる(2)片脚ホップ5回連続で着地が安定する(3)歩行・階段昇降で無痛(4)朝起床時に患部に違和感がない——これら4点をすべてクリアしたら、次の負荷ステップに進む目安となります。1つでも満たさない場合は、前のステップを継続するのが安全です。
独自見解|ランナー膝のリスクマトリクスと栄養サポート
競合記事の多くは「症状→治療→ストレッチ」の一般論で終わっていますが、当サイトでは臨床研究とランナーコミュニティのデータから以下の独自分析を提示します。
年代別・経験年数別のリスクマトリクス
PubMedに掲載された複数のコホート研究を整理すると、ランナー膝の発症パターンは年代と走歴で傾向が分かれます。20〜30代・ランニング歴1年未満の初心者では、急激な距離増加による腸脛靭帯炎が最多。30〜40代・サブ4を目指す中級者では、フォーム由来の鵞足炎と膝蓋大腿痛症候群が混在。40〜50代・ベテランランナーでは、筋力低下と軟骨変性が背景にある鵞足炎が増える傾向です。自分の属するグループを把握することで、予防の優先順位(距離管理/フォーム矯正/筋力強化)が明確になります。
プライオメトリクスのエビデンスレベル
PubMed掲載のシステマティックレビュー(PMC6829001、PMC11295097)によれば、プライオメトリクスは単体よりも筋力トレーニングと組み合わせた場合にPFPS/ITBSの痛み軽減と機能向上でエビデンスレベルBの有効性が報告されています。一方、鵞足炎に特化したRCTは少なく、臨床的には後期リハビリでの使用にとどめるのが無難とされています。つまり「すべてのランナー膝にプライオメトリクスが万能」ではなく、疾患と回復ステージに応じた選択が重要です。
回復期の栄養サポートとコラーゲン
腱・靭帯の修復にはタンパク質、ビタミンC、コラーゲンペプチドの摂取が関係するとされ、J-STAGEや国際誌に掲載された研究でも、運動前のコラーゲン摂取が腱コラーゲン合成を刺激する可能性が示唆されています(Shaw et al., 2017, American Journal of Clinical Nutrition)。膝関節軟骨や靭帯の修復を意識するランナーの間では、グルコサミン・コンドロイチン、ヒアルロン酸、N-アセチルグルコサミン、II型コラーゲンといった成分を含む膝サプリメントを併用するケースが増えています。ただしサプリメントは医薬品ではなく、RICE処置・リハビリ・フォーム改善を代替するものではない点は強調しておく必要があります。
X(Twitter)に見るランナー膝のリアル
X上のランナー投稿を眺めると、「走ると膝外側がピキッとなる」「マラソン2週間前に鵞足炎、絶望」「整形で注射を打って3週間走れず」といった声が多数見られます。ランナーコミュニティの共通点は「休むべきと分かっていても走りたい気持ちが勝って悪化させる」という心理的ハードルで、結果的に復帰が遅れるパターンが非常に多いことです。痛みが出たら早期に走るのをやめ、クロストレーニングで心肺機能を保つ判断の速さが、長期的な競技寿命を左右します。
よくある質問
よくある質問(FAQ)
Q1. ランナー膝は何日くらい休めば治りますか?
軽症であれば2〜4週間、中等症で1〜3カ月、重症では3カ月以上が目安です。ただし「痛みが消えた=治った」ではなく、痛みゼロから2週間は筋力・柔軟性の回復期間を設け、段階的にランニング負荷を戻していくのが安全です。
Q2. 痛みを我慢して走り続けても大丈夫ですか?
絶対に避けるべきです。腸脛靭帯炎も鵞足炎も、走り続けることで炎症が慢性化し、難治性になるリスクがあります。国立健康・栄養研究所のスポーツ医学情報でも、オーバーユース障害は早期の安静が最短の治療とされています。
Q3. 市販の膝サポーターやテーピングは効果がありますか?
サポーターやテーピングは腸脛靭帯の張力や膝蓋骨の動きを補助し、ランニング中の痛みを軽減する補助的な効果があります。ただし根本治療ではなく、筋力強化・ストレッチ・フォーム改善と併用する前提の装備です。
Q4. ランナー膝は手術が必要になりますか?
9割以上のケースで保存療法(安静・リハビリ)で改善し、手術が必要になるのは3〜6カ月以上の保存療法で改善しない難治例に限られます。手術後も再発予防のリハビリは必須です。
Q5. 鵞足炎と内側半月板損傷はどう見分けますか?
鵞足炎は膝の内側で関節裂隙から約5cm下の脛骨部分が痛みますが、内側半月板損傷は関節裂隙そのもの(膝のお皿の内側)に圧痛があり、膝のひっかかり感やロッキング現象を伴うことが多いです。MRIで確定診断できるため、整形外科受診が推奨されます。
Q6. ランナー膝予防に効くサプリメントはありますか?
膝の健康をサポートする成分として、グルコサミン、コンドロイチン、II型コラーゲン、ヒアルロン酸、プロテオグリカンなどが機能性表示食品として届出されています。ただしサプリメントだけで予防・治療できるわけではなく、筋力トレーニングとフォーム改善が前提です。
参考文献・出典
- [1]
- [2]
- [3]
- [4]Plyometric training and running biomechanics in runners- PubMed Central (NIH)
プライオメトリクスがランナーの着地バイオメカニクスと膝関節負荷に与える影響の系統的レビュー
- [5]Effects of plyometric training on knee biomechanics- PubMed Central (NIH)
プライオメトリクス介入による膝関節モーメントと筋力の改善を示した臨床研究
- [6]Conservative treatment of patellofemoral pain syndrome- PubMed Central (NIH)
膝蓋大腿痛症候群・ランナー膝の保存療法に関するエビデンスレビュー
- [7]
CTA
ランナー膝の治療はストレッチ・筋力強化・フォーム改善が基本ですが、回復期や再発予防の栄養サポートとして膝関節向けサプリメントを併用するランナーも少なくありません。hiza-biyoriでは消費者庁の機能性表示食品データベースをもとに、グルコサミン・コンドロイチン・プロテオグリカン・II型コラーゲンなどの成分別に膝サプリをランキング形式で比較しています。サプリメントは医薬品ではなく、症状が続く場合は整形外科の受診を優先してください。
まとめ|ランナー膝は早期対応と段階的復帰が競技寿命を守る
ランナー膝は、膝の外側が痛む腸脛靭帯炎と膝の内側が痛む鵞足炎を中心とした、ランナーに特有のオーバーユース障害です。症状の部位で鑑別し、急性期はランニングを止めてRICE処置、亜急性期から回復期にかけては中殿筋・大殿筋・ハムストリングスの強化とストレッチ、そして回復期後期にはプライオメトリクスと段階的ランニング復帰を組み合わせるのが標準的なリハビリの流れです。
シューズ選びとケイデンス180bpmを意識したフォーム改善、週間走行距離10%ルール、柔らかい路面の活用は、再発予防の土台となります。週単位の復帰プロトコルを守り、痛みゼロから2週間の観察期間を設けてから負荷を戻すことで、同じ故障を繰り返さずに長くランニングを楽しめます。
膝の痛みは身体からの大切なサインです。「まだ走れる」と我慢するのではなく、早期にトレーニングを調整し、必要なら整形外科・スポーツ整形外科を受診することが、ランナーとしての競技寿命を延ばす最大の近道です。
続けて読む

2026/4/19
プロテオグリカンとは|効果・副作用・届出データから見る実態
プロテオグリカンの効果・副作用・推奨摂取量を医学データで解説。消費者庁機能性表示食品DBの届出件数、サケ鼻軟骨由来の臨床試験、グルコサミン・II型コラーゲンとの比較まで網羅。

2026/4/19
O脚と膝痛の関係|原因・セルフチェック・矯正法を徹底解説
O脚は膝の内側に荷重が集中し、変形性膝関節症の進行リスクを約2.9倍に高めます。原因・セルフチェック・自宅矯正運動・インソール・医療矯正までエビデンスに基づき徹底解説。

2026/4/19
膝サポーター・テーピングの選び方|症状タイプ別に整形外科医が解説
膝サポーター・テーピングの選び方を症状タイプ別に徹底解説。保温/安定/固定/矯正の目的別分類、変形性膝関節症・スポーツ・O脚矯正・術後リハビリ用の違い、医療用装具との境界、基本の巻き方、サイズ選びまで整形外科的な視点で網羅します。

2026/4/19
膝の軟骨は再生するのか|自然治癒・再生医療・サプリの科学的現実
膝の軟骨は本当に再生するのか。自然治癒の生物学的限界、2026年保険適用された自家培養軟骨ジャック、PRP・幹細胞治療の最新エビデンス、運動療法とサプリメントの効果を公的データで整理しました。

2026/4/19
半月板損傷の完全ガイド|症状・治療・リハビリと手術の判断基準
半月板損傷の症状・分類(縦断裂・バケツ柄・水平断裂)・保存療法vs手術の判断基準・縫合術と部分切除術の違い・術後リハビリ・変形性膝関節症リスクまで、エビデンスに基づき徹底解説します。