
膝の病気一覧|症状・原因・治療法を整形外科医監修レベルで徹底解説
膝の主要14疾患を症状・原因・診断・治療・予防まで網羅。変形性膝関節症、半月板損傷、靭帯損傷、鵞足炎、ランナー膝、関節リウマチ、痛風など、部位×年齢別クロスマトリクスで自分の症状を特定できます。
この記事のポイント
膝の病気は、加齢による「変形性膝関節症」、スポーツ外傷の「半月板損傷・前十字靭帯損傷」、ランナー膝とも呼ばれる「腸脛靭帯炎・鵞足炎」、炎症性の「関節リウマチ・痛風」など14種類以上が主要疾患です。痛む部位・年齢・発症きっかけの3要素で疑うべき疾患が異なるため、自己判断せず整形外科での診断が重要です。
目次
はじめに:膝の痛みは「どの病気」かで対応が180度変わる
「階段を降りるとき膝の内側が痛む」「走った後に外側が痛くなる」「朝起きると両膝がこわばる」——膝の痛みに悩む方は、日本全国で推定2,500万人(X線学的変化あり)、自覚症状のある方だけでも約800万人にのぼるとされます(日本整形外科学会「変形性膝関節症診療ガイドライン2023」)。
しかし、ひとくちに「膝の痛み」といっても、その背景にある疾患は14種類以上あり、疾患ごとに原因・治療法・予後は大きく異なります。たとえば変形性膝関節症は中高年の内側痛、腸脛靭帯炎はランナーの外側痛、オスグッド病は成長期の脛骨粗面の痛みと、年齢・部位・活動レベルによって疑うべき病気が明確に違います。
この記事は、膝の主要疾患を症状→原因→診断→治療→予防の構造で統一し、百科事典的に網羅したハブ記事です。さらに、競合サイトにはない独自の「部位×年齢×原因クロスマトリクス」で、自分の症状から疑うべき疾患を素早く絞り込めるよう設計しました。最後に救急受診が必要な「Red Flag症状」も明示しますので、ご自身や家族の膝痛の原因をきちんと理解するための入口として活用してください。
※本記事は一般的な医学情報の提供を目的としており、個別の診断・治療の代替にはなりません。症状がある場合は必ず整形外科を受診してください。
膝関節の基本構造と、痛みの発生メカニズム
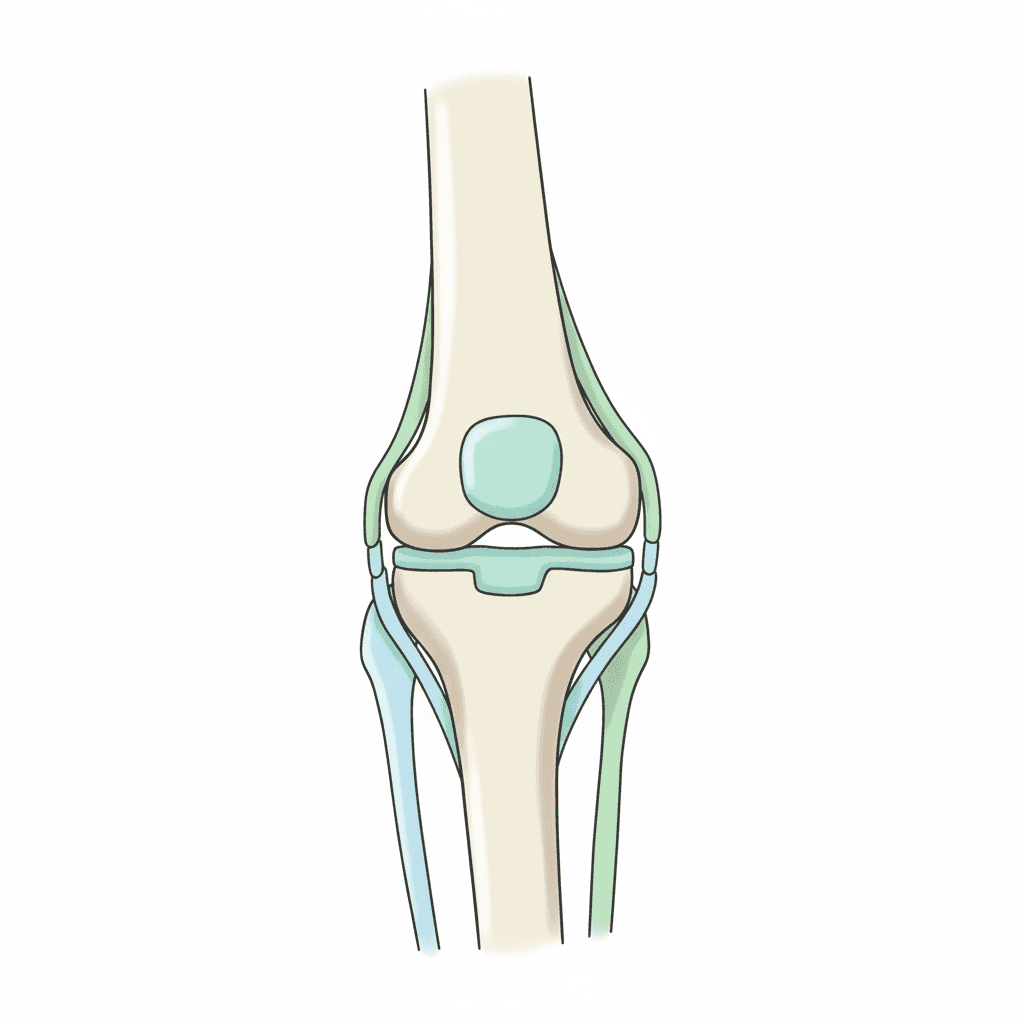
膝の病気を理解するには、まず膝関節の構造を把握することが近道です。膝関節は大腿骨(太ももの骨)・脛骨(すねの骨)・膝蓋骨(膝のお皿)の3つの骨で構成され、それらを軟骨・半月板・靭帯・腱・筋肉・関節包・滑膜が取り巻いて安定性と可動性を両立させています。
膝を支える主要な組織
- 関節軟骨:大腿骨と脛骨の接触面を覆う厚さ数mmのクッション。すり減ると変形性膝関節症に。
- 半月板:大腿骨と脛骨の間にある三日月状の線維軟骨。内側・外側に1枚ずつあり、衝撃を吸収する。
- 前十字靭帯(ACL)・後十字靭帯(PCL):膝の前後方向の安定性を保つ。スポーツ外傷で損傷しやすい。
- 内側側副靭帯(MCL)・外側側副靭帯(LCL):膝の左右方向の安定性を保つ。
- 膝蓋腱・大腿四頭筋腱:膝を伸ばす力を脛骨に伝える。
- 滑膜・関節包:関節液を分泌し、潤滑と栄養供給を担う。炎症が起きると腫れや水たまり(関節水腫)の原因に。
- 鵞足(がそく):膝の内側下方で、縫工筋・薄筋・半腱様筋の3本の腱が集まる部位。ランナーで炎症を起こしやすい。
- 腸脛靭帯:骨盤から膝の外側に走る長い靭帯。ランナー膝の原因部位。
痛みが起こる3つのパターン
膝の痛みは発生メカニズムによって大きく3つに分類できます。
- 機械的な摩耗・変性(退行性):加齢や体重による軟骨のすり減り。例:変形性膝関節症、半月板変性断裂
- 外傷(急性):スポーツや転倒による靭帯・半月板・骨の損傷。例:前十字靭帯損傷、半月板損傷、膝蓋骨骨折
- 炎症(免疫・代謝異常):自己免疫や結晶沈着による滑膜炎。例:関節リウマチ、痛風、偽痛風、化膿性関節炎
この区分を念頭に置くと、後述する各疾患の位置づけが理解しやすくなります。
【独自分析】症状の部位 × 年齢 × 原因クロスマトリクス
膝の病気は多数あるため、網羅的な一覧を眺めるだけでは「自分はどれか」が分かりにくいものです。そこで本記事では、痛む部位・年齢層・発症のきっかけの3軸から、疑うべき疾患を絞り込めるクロスマトリクスを独自作成しました。以下の表で自分に当てはまる行を探し、該当する疾患の詳細セクションへ進んでください。
部位 × 年齢 × 原因マトリクス(主要疾患)
| 痛む部位 | 年齢層 | 主なきっかけ | 疑うべき疾患 |
|---|---|---|---|
| 膝の内側(広範囲) | 50代以上、特に女性 | 加齢・肥満・階段下り | 変形性膝関節症 |
| 膝の内側(皿の5cm下) | 10〜40代ランナー | 走行距離増・平泳ぎ | 鵞足炎 |
| 膝の外側 | 10〜40代ランナー・自転車 | 長距離走・下り坂 | 腸脛靭帯炎(ランナー膝) |
| 膝のお皿の直下 | 10〜30代ジャンプ競技 | ジャンプ・着地 | 膝蓋腱炎(ジャンパー膝) |
| 膝のお皿の下(脛骨粗面) | 10〜15歳(成長期) | スポーツ活動・急成長 | オスグッド・シュラッター病 |
| 膝全体(ロック・引っかかり) | 10〜30代(外傷)/50代以上(変性) | 捻り動作・階段・しゃがみ込み | 半月板損傷 |
| 膝全体(不安定感・抜ける) | 10〜30代アスリート | 方向転換・ジャンプ着地・「ブチッ」という音 | 前十字靭帯損傷(ACL) |
| 膝後面(押し込まれる痛み) | 全年齢(スポーツ・交通外傷) | ダッシュボード損傷・転倒 | 後十字靭帯損傷(PCL) |
| 両膝(朝のこわばり30分以上) | 30〜60代、女性に多い | 原因不明の多関節炎 | 関節リウマチ |
| 片膝(赤く熱感・激痛) | 40代以上の男性 | 暴飲暴食・高尿酸血症 | 痛風発作 |
| 片膝(突然の腫れ・高齢) | 70代以上 | 誘因なく急性発症 | 偽痛風(CPPD) |
| 膝裏にしこり・膨隆 | 全年齢(特に中高年) | 変形性関節症・関節炎の合併 | ベーカー嚢腫 |
| 膝のロック・関節内の遊離感 | 10〜30代男性 | 繰り返しのスポーツ負荷 | 離断性骨軟骨炎 |
| 膝の深部痛・転倒後 | 全年齢 | 打撲・転倒・スポーツ外傷 | 軟骨損傷 |
このマトリクスの使い方
まず痛む部位を特定してください。内側・外側・前面(お皿)・後面・全体のどこに痛みがあるかで、候補疾患は大きく絞り込めます。次に年齢層を照らし合わせることで、たとえば「膝の内側が痛む50代女性」なら変形性膝関節症が最有力、「膝の内側が痛む30代ランナー」なら鵞足炎が有力、といった形で仮説を立てられます。最後に発症のきっかけ(加齢・スポーツ・外傷・原因不明)で絞り込めば、ほぼ3〜4疾患まで候補を狭められます。
ただし、このマトリクスはあくまで自己チェックの目安であり、確定診断ではありません。実際には複数疾患が合併することも多く(例:変形性膝関節症+半月板変性断裂)、画像検査(X線・MRI)と整形外科医の診察で初めて確定します。次章以降では、各疾患を症状→原因→診断→治療→予防の5項目で統一して解説します。
1. 変形性膝関節症(へんけいせいしつかんせつしょう)

膝の病気のうち、日本で最も患者数が多いのが変形性膝関節症です。日本整形外科学会の「変形性膝関節症診療ガイドライン2023」によると、X線学的変化を有する潜在患者は約2,500万人、自覚症状のある患者は約800万人、40歳以上の有病率は約55%、有症状者は約1,800万人と推定されています。男性より女性に多く、ROAD研究では男性42%・女性61.5%という有病率が報告されています。
症状
- 初期:朝起きた時の膝のこわばり、立ち上がり・歩き始めの違和感(動作開始時痛)
- 中期:階段の下り、正座やしゃがみ込み動作での痛み、関節水腫(水がたまる)、可動域制限
- 末期:安静時・夜間の痛み、O脚変形の顕在化、膝が完全に伸びない/曲がらない、歩行困難
原因
加齢による関節軟骨の変性・摩耗が基盤ですが、複合要因で発症します。主なリスク因子は、加齢・肥満・女性ホルモン変化(閉経)・遺伝・過去の外傷歴・O脚アライメント・筋力低下です。特に肥満(BMI25以上)は膝にかかる荷重を増大させ、進行を加速させます。
診断
問診・視診・触診に加え、X線撮影(立位正面像)が標準検査です。関節裂隙(骨と骨の隙間)の狭小化、骨棘(こつきょく:骨のとげ)形成、軟骨下骨の硬化を確認し、Kellgren-Lawrence分類(Grade 0〜4)で重症度を判定します。必要に応じてMRIで軟骨・半月板の詳細評価を行います。
治療
保存療法を第一選択とし、段階的に進めます。
- 生活指導:減量、杖の使用、正座・和式生活の回避
- 運動療法:大腿四頭筋の強化、関節可動域訓練、水中歩行
- 薬物療法:NSAIDs(外用・内服)、アセトアミノフェン
- 関節内注射:ヒアルロン酸ナトリウム(週1回×5回が標準)、ステロイド(短期)
- 装具療法:膝サポーター、外側楔状足底板
- 手術療法:高位脛骨骨切り術(HTO)、人工膝関節単顆置換術(UKA)、人工膝関節全置換術(TKA)
予防
体重管理、大腿四頭筋を中心とした下肢筋力維持、洋式生活への移行、適切な靴選びが予防の柱です。関連するサプリメント成分として、グルコサミン・コンドロイチン・コラーゲンペプチドなどが機能性表示食品として届出されていますが、医薬品ではなく補助的な位置づけです。
2. 半月板損傷(はんげつばんそんしょう)
半月板は大腿骨と脛骨の間にあるC字型の線維軟骨で、内側・外側に1枚ずつ存在し、荷重分散・衝撃吸収・関節安定化の役割を担います。半月板損傷はスポーツ外傷全体の約15%を占めるとされ、10〜30代の外傷性損傷と、40代以降の変性断裂に大別されます。特に女性では60代にピークがあり、内側半月板後根断裂(MMPRT)のような加齢に伴う断裂も臨床で増加しています。
症状
- 膝を捻った際の鋭い痛みと「ブチッ」という感覚
- 歩行時・階段昇降時の膝の痛み
- 膝の曲げ伸ばしでの引っかかり感(キャッチング)
- 膝が完全に伸びない・曲がらなくなる(ロッキング)
- 関節水腫(水がたまる)、腫れ
原因
若年者はスポーツ中の急な方向転換・ジャンプ着地・深いしゃがみ込みで受傷します。サッカー、バスケットボール、ラグビー、スキーで多発。中高年では軽微な動作(立ち上がり、しゃがみ込み)でも加齢性変性により断裂することがあり、これを変性断裂と呼びます。前十字靭帯損傷と合併するケースも多く報告されています。
診断
問診とMacMurrayテスト、Apleyテストなどの徒手検査に加え、MRIが診断の決め手です。X線では半月板自体は写りませんが、変形性変化や骨挫傷の評価に用います。断裂形態(縦断裂・横断裂・水平断裂・フラップ状断裂・バケツ柄断裂)により治療方針が変わります。
治療
軽度の損傷では、安静・NSAIDs・リハビリなどの保存療法で経過観察します。ロッキングが持続する場合、若年アスリート、大きな断裂では手術を検討します。手術法は関節鏡視下半月板縫合術(温存)と半月板部分切除術の2種類があり、近年は将来の変形性膝関節症リスクを下げるため、可能な限り縫合して温存する方針が主流です。
予防
スポーツ前の十分なウォーミングアップ、ハムストリングスと大腿四頭筋の筋力バランス強化、正しい着地フォームの習得が重要です。中高年では深いしゃがみ込みや急な立ち上がりを避け、体重管理を行うことで変性断裂のリスクを下げられます。
3. 前十字靭帯損傷(ACL損傷)
前十字靭帯(Anterior Cruciate Ligament:ACL)は膝関節の中心を走り、脛骨が前方へずれるのを防ぐ靭帯です。日本の中高生の運動部活動における年間受傷件数は約3,000件と報告され、受傷率は1,000人あたり男性0.48件・女性1.36件と、女性は男性の約2.8倍リスクが高いことが知られています(日本臨床スポーツ医学会)。
症状
- 受傷時の「ブチッ」「ポップ」という断裂音
- 強い膝の痛みと急激な腫れ(数時間以内に関節血腫)
- 歩行困難、体重をかけると膝が抜ける感覚(giving way)
- 時間経過とともに痛みは軽減するが、不安定感が残る
原因
非接触型損傷が約70%を占めます。典型的な受傷機転は、「ジャンプ着地時に膝が内側に入り外反・外旋する」「急な方向転換(カッティング動作)」「スキーでエッジが引っかかる」など。女性に多いのは、骨盤幅・Q角の大きさ、ホルモン周期による靭帯弛緩、筋力バランスの違いなど複合要因が関与すると考えられています(PMC 2023)。
診断
Lachmanテスト・前方引き出しテスト・Pivot Shiftテストの3つが徒手検査の柱です。画像診断はMRIが必須で、靭帯の連続性・断裂部位・合併損傷(半月板・軟骨)を評価します。関節血腫の吸引で血液が引ければ、ACL損傷の疑いが高まります。
治療
アスリートやスポーツ復帰希望者には関節鏡視下前十字靭帯再建術が標準治療です。自家腱(ハムストリング腱または骨付き膝蓋腱)を用いて新たな靭帯を作ります。手術後は6〜9ヶ月のリハビリを経てスポーツ復帰します。放置すると、半月板損傷・軟骨損傷・変形性膝関節症を高率に合併するため、若年アスリートでは手術が強く推奨されます。保存療法は活動レベルが低く不安定感が軽度な場合に選択されます。
予防
ジャンプ着地時のニーイン(膝が内側に入る動き)を矯正するACL損傷予防プログラム(FIFA11+、PEP、Sportsmetricsなど)がエビデンスレベルで有効と報告されています。プライオメトリクス、バランストレーニング、神経筋コントロール訓練を組み合わせた週2〜3回の介入で、女性アスリートのACL損傷リスクを約50%低減できるとするメタ解析もあります。
4. 後十字靭帯損傷(PCL損傷)
後十字靭帯(Posterior Cruciate Ligament:PCL)は前十字靭帯の後方にあり、脛骨が後方へずれるのを防ぐ役割を持ちます。ACL損傷に比べると頻度は少ないものの、交通外傷や重度スポーツ外傷で発生します。
症状
- 受傷直後の痛み、腫脹、歩行困難
- 膝後面の違和感、階段を下る際の不安定感
- 慢性期には脛骨の後方落ち込み(Posterior Sag Sign)
- ACL損傷より自覚症状が軽いことが多く、見逃されやすい
原因
代表的なのがダッシュボード損傷で、交通事故で膝を前方から強打することで脛骨が後方へ押し込まれて発生します。スポーツでは、膝を曲げた状態での転倒、ラグビーのタックル、柔道の投げ技でも起こります。
診断
後方引き出しテスト、Posterior Sag Signを確認します。MRIで靭帯の断裂部位と程度(I〜III度)を評価します。
治療
単独損傷の多くは保存療法で良好な経過をたどります。装具(PCL用ブレース)で脛骨の後方落ち込みを防ぎながら、大腿四頭筋強化でカバーします。他靭帯との複合損傷、脛骨の後方変位が大きい場合、慢性不安定性が残る場合はPCL再建術を検討します。
予防
交通事故時のシートベルト装着、スポーツ時の適切なプロテクター使用、大腿四頭筋の強化によって膝の安定性を高めることが予防につながります。
5. 内側・外側側副靭帯損傷(MCL/LCL損傷)
膝の左右の安定性を支える靭帯で、内側側副靭帯(MCL)は内反・外反ストレスの外反で、外側側副靭帯(LCL)は内反で損傷します。MCL損傷は膝靭帯損傷で最も頻度が高く、LCLの単独損傷は稀です。
症状
- MCL:膝の内側の痛み、押したときの圧痛、外反ストレス時の痛み・動揺性
- LCL:膝の外側の痛み、内反時の不安定感
- I度:靭帯の微細損傷、II度:部分断裂、III度:完全断裂で動揺性顕著
原因
MCLは膝外側から相手選手にぶつかられる(アメフト・サッカー)ことで受傷。LCLは反対に内側からの衝撃、または交通外傷で発生します。ACLやPCLとの複合損傷も少なくありません。
診断
内反・外反ストレステストに加え、MRIで靭帯の損傷部位・程度・合併損傷を評価します。
治療
MCLの単独損傷(I〜II度)は装具装着と保存療法で治癒しやすい靭帯です。III度でも膝蓋骨が後方へ落ち込んでいなければ保存療法で対応可能。LCLのIII度損傷や複合損傷では手術(靭帯修復・再建術)が必要です。
予防
コンタクトスポーツでは適切なプロテクター着用、筋力バランスの維持、外側からの衝撃を減らすポジショニングが重要です。
6. 鵞足炎(がそくえん)
鵞足とは、膝の内側から下方にかけて縫工筋・薄筋・半腱様筋の3本の腱が集まる部位で、その形がガチョウの足に似ていることから名付けられました。この腱付着部や滑液包に炎症が起こる疾患が鵞足炎です。ランニング障害の代表的な疾患の一つです。
症状
- 膝の内側・お皿の5cmほど下(脛骨内側)の痛み
- 押したときの圧痛、腫れ
- 運動開始時は違和感だけだが、練習後に痛みが強くなる
- 慢性化すると階段昇降や立ち上がりでも痛む
原因
鵞足部に繰り返しストレスがかかるオーバーユースが主因です。ランニング、長距離走、平泳ぎ、バスケットボール、ラケットスポーツで発症しやすく、特にX脚気味・膝が内側に入るフォーム・ハムストリングスの柔軟性低下がリスク因子となります。
診断
触診で鵞足部の圧痛を確認。内側半月板損傷、変形性膝関節症の内側型、脛骨内顆疲労骨折との鑑別診断が重要です。超音波検査やMRIで滑液包の腫れや腱の炎症を評価します。
治療
保存療法が中心で、約6〜8週間で改善することが多いとされます。
- 局所安静(ランニング休止)、アイシング
- 半膜様筋・半腱様筋・薄筋のストレッチング
- NSAIDs外用・内服
- 超音波などの物理療法
- 難治例ではヒアルロン酸・ステロイドの局所注射
- さらに難治ならば手術(支帯・腱鞘解離)
予防
股関節外転筋(中殿筋)・大殿筋の強化で下腿の外旋を防ぎ、ハムストリングス内側と内転筋のストレッチを習慣化します。ランニングシューズの適切な選択、インソール活用、過度な走行距離増加の回避(10%ルール)も重要です。
7. 腸脛靭帯炎(ランナー膝)
腸脛靭帯は骨盤の腸骨から脛骨外側に伸びる長い靭帯で、膝を曲げ伸ばしする際に大腿骨外側上顆と擦れ合います。これが繰り返されることで炎症を起こすのが腸脛靭帯炎で、ランナー膝とも呼ばれます。ランニング障害の中でも最多クラスの疾患です。
症状
- 膝の外側の痛み(大腿骨外側上顆付近)
- ランニングを続けていると痛みが増す、特に下り坂で悪化
- 休息で軽快するが、再び走ると再燃
- 進行すると歩行時・階段昇降でも痛む
原因
ランニング、自転車競技、サッカー、バスケットボールなどで発症しやすく、O脚・回内足(オーバープロネーション)・股関節外転筋力低下・急激な走行距離増加・硬い路面・下り坂の多用がリスク因子です。
診断
グラスピングテスト(Graspingテスト)で痛みの再現性を確認します。MRIや超音波検査で腸脛靭帯と大腿骨外側上顆の間の滑液包の腫れを確認できます。半月板損傷や外側側副靭帯損傷との鑑別が重要です。
治療
鵞足炎と同様、保存療法が基本です。
- ランニング休止・代替トレーニング(水泳・バイク)
- 腸脛靭帯・大殿筋・中殿筋のストレッチ
- フォームローラーによる腸脛靭帯のセルフリリース
- NSAIDs、物理療法
- 難治例では局所注射や外科的解離術
予防
中殿筋・大殿筋を中心とした股関節外転筋の強化(クラムシェル、サイドレッグレイズ、ヒップヒンジ系エクササイズ)が最重要です。走行前後のストレッチ、走行距離の漸増(週あたり増加を10%以内)、シューズとインソールの適切な選択も有効です。
8. 膝蓋腱炎(ジャンパー膝)
膝蓋腱炎は、膝蓋骨(お皿)の下端から脛骨粗面にかけて伸びる膝蓋腱に炎症が起こる疾患で、ジャンパー膝の別名で知られます。バレーボール、バスケットボール、バドミントン、高跳びなどジャンプ動作が多いスポーツで頻発します。
症状
- 膝のお皿の下端の痛み(押すと強い圧痛)
- ジャンプ、着地、階段昇降、しゃがみ込みでの痛み
- 運動後に強く、運動中は軽減することもある(ウォームアップ現象)
- 進行すると日常生活動作でも痛む
原因
膝蓋腱への繰り返しの牽引ストレス(ジャンプ・着地の衝撃)が主因。大腿四頭筋の柔軟性低下、ハムストリングスとのバランス不良、床の硬さ、急激な練習量増加がリスク因子です。
診断
膝蓋骨下端の圧痛、膝伸展抵抗運動での痛み誘発で診断します。超音波・MRIで膝蓋腱の肥厚や腱内の変性を評価します。オスグッド病(脛骨粗面の痛み)との違いを明確にすることが重要で、ジャンパー膝は腱そのもの、オスグッド病は腱の骨付着部の骨に問題があります。
治療
軽症は1〜2ヶ月、中等症は2〜3ヶ月の保存療法で改善することが多いとされます。
- 運動量の制限、アイシング
- 大腿四頭筋・ハムストリングスのストレッチ
- エキセントリック(遠心性)トレーニング(エビデンスあり)
- NSAIDs外用・内服
- 物理療法、衝撃波治療
- 難治例でPRP(多血小板血漿)療法、最終的に腱修復術
予防
ジャンプ着地時のフォーム矯正(膝を深く曲げてクッションを効かせる)、大腿四頭筋の柔軟性維持、適切なシューズと床面の選択、練習量の段階的な増加が予防の鍵です。
9. オスグッド・シュラッター病
オスグッド・シュラッター病は、成長期(10〜15歳前後)の子どもに好発する膝の障害で、膝蓋腱が付着する脛骨粗面に炎症と骨の隆起が生じる病気です。サッカー、バスケットボール、陸上など走る・跳ぶ動作の多いスポーツで多発します。
症状
- 脛骨粗面(膝のお皿のすぐ下の骨の出っ張り)の痛み
- 運動時の痛み、正座・ひざまずく動作での痛み
- 脛骨粗面の腫れ・隆起(見た目にも膨らむ)
- 安静時は症状軽減、運動再開で再燃
原因
成長期は骨の成長が筋・腱の成長を上回るため、大腿四頭筋と膝蓋腱が脛骨粗面を強く牽引します。成長軟骨がまだ骨化していないこの時期にスポーツで繰り返し牽引ストレスがかかることで、骨軟骨片が剥離・隆起します。大腿四頭筋の柔軟性低下、急な身長の伸び(成長スパート)がリスク因子です。
診断
年齢、スポーツ歴、脛骨粗面の圧痛・隆起から臨床診断が可能。X線で脛骨粗面の不整像、剥離骨片を確認します。
治療
成長期特有の疾患であるため、成長が終わると自然治癒することが多く、保存療法が中心です。
- 運動量の調整(完全休止は原則不要、痛みの範囲で継続可)
- 大腿四頭筋のストレッチ(最重要)
- アイシング、NSAIDs
- オスグッドバンド(脛骨粗面用サポーター)
- まれに遺残骨片による疼痛継続で骨片摘出術
予防
スポーツ前後の大腿四頭筋ストレッチの徹底、練習量の過度な増加回避、痛みが出たら早めに休養することで重症化を防ぎます。保護者・指導者が「成長期だから」と軽視せず、痛みのサインを見逃さないことが重要です。
10. 関節リウマチ(RA)
関節リウマチは自己免疫異常により滑膜に炎症が起こり、軟骨・骨を破壊する全身性の疾患です。日本の患者数は約60万〜100万人、有病率約0.65%、女性が約76%と男性の3倍以上の有病率です(日本リウマチ学会)。中高年で発症することが多く、膝を含む多関節に症状が出ます。
症状
- 朝のこわばり(30分以上持続):関節リウマチに特徴的
- 両側の関節の腫れ・痛み(手指・手首・膝など対称性)
- 膝の関節水腫、熱感、可動域制限
- 進行すると関節変形、全身倦怠感、微熱、皮下結節
原因
明確な原因は未解明ですが、遺伝的素因(HLA-DR4など)に感染・喫煙・腸内細菌などの環境因子が加わって自己抗体(リウマトイド因子・抗CCP抗体)が産生され、滑膜で慢性炎症が持続すると考えられています。
診断
2010年のACR/EULAR分類基準を用い、以下のスコアで診断します。関節の腫れ・痛みの数、血液検査(リウマトイド因子、抗CCP抗体、CRP、赤沈)、症状持続期間を総合評価します。X線、関節エコー、MRIで滑膜炎・骨びらんを評価します。
治療
早期診断・早期治療(Treat to Target:T2T)が原則。近年は寛解導入を目指します。
- DMARDs(疾患修飾性抗リウマチ薬):メトトレキサート(MTX)が第一選択
- 生物学的製剤:TNFα阻害薬、IL-6阻害薬、T細胞共刺激阻害薬など
- JAK阻害薬:経口の分子標的薬
- ステロイド(短期・少量)、NSAIDs
- 膝関節破壊が進行した場合は人工膝関節置換術
予防
発症予防は困難ですが、禁煙・歯周病治療・適正体重維持がリスク低減に寄与することが知られています。発症後は早期の抗リウマチ薬治療により関節破壊の進行を抑制できるため、「両膝の朝こわばりが30分以上続く」「手指の関節が腫れる」場合は早めにリウマチ専門医を受診することが重要です。
11. 痛風(つうふう:高尿酸血症性関節炎)
痛風は、血液中の尿酸が飽和して関節内で尿酸ナトリウム結晶を形成し、それが異物として認識されることで激しい急性関節炎を引き起こす疾患です。日本の治療患者数は2022年時点で約130万人と報告されており、1986年から約4倍に増加しています(国民生活基礎調査)。40代以上の男性に圧倒的に多く、高尿酸血症の有病率は成人男性で30%を超えます。
症状
- 突然の激しい痛み(夜間〜明け方に多い)
- 関節の赤み、熱感、強い腫れ
- 触れるだけでも痛む、歩行困難
- 足の親指の付け根(第1中足趾関節)が最多だが、膝関節にも発作が起こる
- 発作は数日〜1週間で自然軽快するが、放置すると繰り返す
原因
プリン体の過剰摂取(ビール・レバー・干物など)、果糖の過剰摂取、アルコール多飲、肥満、脱水、遺伝などで血清尿酸値が7.0mg/dL以上になると高尿酸血症と診断され、痛風発作のリスクが高まります。
診断
関節穿刺液の顕微鏡検査で針状の尿酸結晶を確認することがゴールドスタンダード。血清尿酸値、臨床症状、過去の発作歴、関節超音波(Double Contour Signなど)も診断に用います。
治療
急性期と間欠期・慢性期で治療が分かれます。
- 急性発作期:NSAIDs、コルヒチン、ステロイド局所注射・内服
- 発作間欠期・慢性期:尿酸降下薬(アロプリノール、フェブキソスタット、ベンズブロマロン)で血清尿酸値を6.0mg/dL以下に維持
- 食事療法、禁酒、体重管理、水分摂取励行
予防
生活習慣の是正が最重要です。プリン体の多い食品・果糖飲料・アルコール(特にビール)の節制、適正体重の維持、水分摂取(1日2L以上)、有酸素運動。定期健診で尿酸値を把握し、7.0mg/dL以上なら早めに医療機関に相談しましょう。
12. 偽痛風(CPPD結晶沈着症)
偽痛風は、関節軟骨にピロリン酸カルシウム(CPPD)結晶が沈着し、関節炎を引き起こす疾患です。痛風に症状が似ているため「偽痛風」と呼ばれますが、原因結晶が異なります。日本の疫学調査では、50歳以上の9.7%に関節軟骨石灰化が認められ、そのうち6.9%が偽痛風を発症(日本内科学会誌)。65〜75歳で10〜15%、85歳以上で30〜50%と高齢になるほど頻度が上がります。
症状
- 突然の膝の激しい痛み・腫れ・熱感
- 痛風と似ているが、痛風より膝や肩など大関節に好発
- 発熱を伴うこともある(化膿性関節炎との鑑別が必要)
- 男女差は少なく、高齢者に多い
原因
加齢に伴う軟骨の変性、遺伝性(家族性CPPD)、代謝異常(副甲状腺機能亢進症、ヘモクロマトーシス、低マグネシウム血症など)が背景にあります。外傷や手術が発作の誘因となることも。
診断
関節液検査でピロリン酸カルシウム結晶(菱形、複屈折性)を確認。X線で半月板や関節軟骨に沿った線状の石灰化像(軟骨石灰化症:chondrocalcinosis)が特徴的です。
治療
痛風のように尿酸降下薬で根本治療はできませんが、急性発作の対症療法を行います。
- NSAIDs、コルヒチン
- ステロイド関節内注射
- 安静、冷却、関節穿刺による関節液排出
- 基礎疾患(副甲状腺機能亢進症など)の治療
予防
明確な予防法はありませんが、基礎疾患のスクリーニング・管理、適度な運動での関節可動域維持、発作を誘発する脱水・過度な運動の回避が有効とされます。
13. ベーカー嚢腫(膝窩嚢胞)
ベーカー嚢腫は、膝関節から関節液が膝の後ろ側(膝窩:しっか)に漏れ出して袋状にたまる病態です。独立した病気というより、変形性膝関節症・関節リウマチ・半月板損傷など原因疾患の二次的な症状として出現することが多い疾患です。
症状
- 膝の後ろ(膝窩)のしこり・膨隆
- 膝を完全に伸ばしきれない、違和感
- 長く座った後の立ち上がりで引きつる感覚
- 嚢胞が破裂すると、ふくらはぎの急な腫れと痛み(深部静脈血栓症と紛らわしい)
原因
膝関節内の炎症や変性疾患により関節液の産生が過剰になり、関節包の薄い後面から漏れ出して袋状に貯留します。原因疾患としては変形性膝関節症、半月板損傷、関節リウマチ、痛風などがあります。
診断
触診、超音波検査(非侵襲で簡便)、MRIで嚢腫の大きさ・位置を評価します。嚢腫破裂による下腿腫脹は、深部静脈血栓症(DVT)との鑑別が必須です。
治療
原因疾患の治療が最優先です。嚢腫自体への治療としては以下があります。
- 無症候性なら経過観察
- 関節穿刺で嚢腫内容を吸引+ステロイド注入
- 原因疾患(変形性膝関節症・リウマチ)の治療で改善することが多い
- 難治性・巨大嚢腫は嚢腫摘出術
予防
原因となる膝関節疾患の早期診断・適切な治療が最良の予防策です。膝の違和感を放置せず、膝裏のしこりを触れたら早めに整形外科を受診しましょう。
14. 軟骨損傷・離断性骨軟骨炎(OCD)
膝の軟骨損傷は、外傷やスポーツによる限局性軟骨欠損から、変性による広範囲の摩耗まで様々です。離断性骨軟骨炎(Osteochondritis Dissecans:OCD)は、軟骨下骨の血流障害により軟骨片が部分的または完全に剥がれてしまう特殊な軟骨損傷で、10〜30代の男性スポーツ選手に多く見られます。
症状
- 運動時の膝の痛み、引っかかり感
- 膝関節内にカケラ(関節遊離体)ができるとロッキング・キャッチング
- 関節水腫、可動域制限
- OCDでは初期は無症状、進行すると突然のロッキング
原因
軟骨損傷は外傷(転倒、打撲、スポーツ衝突)、繰り返しの過度な荷重、軸のずれ(O脚・X脚)、半月板損傷・靭帯損傷の合併などで発生します。OCDは大腿骨内顆の外側(好発部位)への繰り返しのストレスによる局所血流障害が主因とされます。
診断
X線で骨軟骨片の剥離、遊離体の有無を確認。MRIで軟骨損傷の深さ(Outerbridge分類)、骨軟骨片の安定性、骨髄浮腫を評価します。関節鏡で直接観察することもあります。
治療
損傷の範囲・深さ、患者の年齢・活動レベルで方針が変わります。
- 小さな損傷:保存療法(免荷、リハビリ)
- 骨軟骨片が安定:免荷+経過観察(成長期OCDは自然治癒することも)
- 骨軟骨片が不安定/遊離:関節鏡視下固定術、骨軟骨片摘出
- 中〜大規模欠損:骨軟骨柱移植(モザイクプラスティ)、自家培養軟骨移植(ACI・JACC)
- 広範囲の変性:人工膝関節置換術
予防
小児〜青年期のスポーツでの過度な負荷を避け、適切な練習量の管理が重要です。成人では体重管理、下肢アライメントの評価、半月板・靭帯損傷の早期治療による二次的な軟骨損傷の予防が効果的です。
その他の膝疾患(補足:膝蓋骨脱臼・化膿性関節炎・骨壊死など)
ここまで主要14疾患を詳述しましたが、臨床で遭遇する膝疾患はさらに多岐にわたります。簡潔に補足しておきます。
膝蓋骨脱臼・亜脱臼
膝のお皿が外側にずれる疾患で、10〜20代女性に多い。ジャンプ着地や方向転換で発生。保存療法が中心だが、反復性脱臼では手術(内側膝蓋大腿靭帯再建術:MPFL再建術)を行います。
化膿性関節炎
細菌(主に黄色ブドウ球菌)が関節内に侵入して起こる感染症。緊急疾患で、急性の発熱・激しい痛み・腫れ・熱感を呈します。関節穿刺液の培養で診断し、即時の関節洗浄と抗菌薬治療が必要です。
大腿骨内顆骨壊死(特発性膝骨壊死:SONK)
大腿骨の先端の骨組織が壊死する疾患。中高年女性に多く、夜間痛・安静時痛が特徴で、原因は不明とされています。近年は内側半月板後根断裂(MMPRT)に続発する軟骨下脆弱性骨折(SIFK)との関連も指摘されています。
タナ障害(滑膜ひだ症候群)
膝関節内にある滑膜ひだ(タナ)が肥厚・炎症を起こし、膝の引っかかり感を生じる疾患。10〜20代に多く、保存療法が中心ですが、難治例では関節鏡で切除します。
膝蓋骨骨折・脛骨プラトー骨折
転倒・交通事故による外傷性骨折。膝蓋骨骨折は膝への直接打撃、脛骨プラトー骨折は高所からの転落や交通事故で発生。X線・CTで診断し、転位が大きければ観血的整復固定術が必要です。
腓骨神経麻痺
膝の外側を通る腓骨神経が圧迫されて起こる麻痺。下垂足(足首を持ち上げられない)、下腿外側〜足背のしびれが特徴。原因は圧迫(正座・ギプス・寝たきり)、外傷など。多くは保存療法で回復しますが、難治例は神経剥離術を行います。
これらの疾患も膝の症状として遭遇することがあり、前述のマトリクスで疑いが絞れない場合には、整形外科での診察が必要です。
受診の目安とRed Flag症状(救急受診が必要なサイン)
膝の痛みをいつ・どの診療科で相談すべきか、迷うことが多いと思います。以下を目安にしてください。
整形外科を受診すべきタイミング(数日〜1週間以内)
- 膝の痛みが1週間以上続き、セルフケアで改善しない
- 階段昇降、歩行、立ち上がりなど日常生活に支障が出る
- 膝に水がたまっている、腫れや熱感が続く
- 朝のこわばりが30分以上続く(関節リウマチの疑い)
- 軽い外傷後でも痛みが引かない、違和感が残る
- 過去に膝の手術歴・外傷歴がある
【緊急】Red Flag症状:即時救急受診
以下の症状は骨折・靭帯断裂・化膿性関節炎など重篤な疾患の可能性があり、早急な受診(診療時間外は救急外来)が必要です。
| 症状 | 疑われる疾患 | 対応 |
|---|---|---|
| 体重をかけられない激痛、立てない | 骨折、靭帯完全断裂 | 即救急受診 |
| 膝の明らかな変形・弯曲 | 骨折、脱臼 | 即救急受診 |
| 受傷時に「ブチッ」「ポップ」音があった | ACL断裂、半月板断裂 | 即整形外科/救急 |
| 数時間で急激に腫れた(関節血腫) | ACL損傷、骨折、PCL損傷 | 即受診 |
| 膝がガクガク抜ける・崩れる | 靭帯損傷、膝蓋骨脱臼 | 即受診 |
| 膝が完全に動かせない(ロッキング) | 半月板断裂、関節遊離体 | 緊急整形外科 |
| 発熱+赤み+熱感+激痛 | 化膿性関節炎(関節内感染) | 即救急受診 |
| ふくらはぎが急に腫れて痛む | ベーカー嚢腫破裂/深部静脈血栓症 | 即受診(DVT鑑別必要) |
受診までの応急処置:RICE療法
外傷後や急な痛みが出た場合、受診までの間はRICE療法を行います。
- R(Rest):安静にして膝への荷重を避ける
- I(Ice):氷嚢で15〜20分冷却を1〜2時間おきに繰り返す(凍傷に注意)
- C(Compression):弾性包帯で適度に圧迫する
- E(Elevation):心臓より高く膝を挙上する
整形外科受診時の伝え方
医師に以下を伝えると、診断がスムーズに進みます。
- いつから痛むか(急性 or 慢性)
- どこが痛むか(内側・外側・前面・後面・全体)
- どんな動作で痛むか(階段下り、しゃがみ込み、歩行開始時など)
- きっかけ(転倒、スポーツ、原因不明)
- 過去の膝の外傷・手術歴
- 他の関節症状・朝のこわばり・発熱の有無
- 服用中の薬(抗凝固薬、ステロイドなど)
高齢者、糖尿病・免疫抑制薬使用中の方、抗凝固薬服用中の方は、症状が軽くても早めに受診することが重要です。
よくある質問(FAQ)
- Q1. 膝の内側が痛い場合、どの病気が考えられますか?
- 50代以上の中高年であれば、変形性膝関節症の内側型が最多です。ランナーや若い方であれば鵞足炎、内側半月板損傷、内側側副靭帯損傷(MCL損傷)も疑われます。部位と年齢、発症のきっかけで疑う疾患が変わるため、本記事のクロスマトリクスを参考に整形外科で診断を受けてください。
- Q2. 膝が腫れている・水がたまっているとき、自分で抜いてもよいですか?
- 絶対に自己判断で抜かないでください。関節穿刺は感染予防のため無菌操作が必須で、医療機関でのみ行うべき処置です。また、関節液の性状(透明・黄色混濁・血性など)から原因疾患を推定できるため、医師が穿刺して検査に出すことで診断が進みます。
- Q3. 膝の痛みで整形外科を受診する際、どんな検査を受けますか?
- 問診・触診・徒手テストに続いて、X線(レントゲン)が第一選択です。骨の変形、関節裂隙の狭小化、骨折の有無が分かります。軟骨・半月板・靭帯の評価が必要な場合はMRIを、感染や結晶性関節炎の疑いがあれば関節穿刺液検査を、慢性炎症性疾患が疑われれば血液検査(リウマトイド因子、抗CCP抗体、CRP、尿酸値など)を行います。
- Q4. スポーツで膝を捻ったとき「ブチッ」という音がしました。どうすればよいですか?
- 前十字靭帯損傷や半月板損傷の可能性が高いサインです。すぐにスポーツを中止し、RICE療法を行って、なるべく早く整形外科を受診してください。受傷直後に歩けても、数時間で急激に腫れる(関節血腫)場合はACL損傷を強く疑います。放置すると半月板損傷や軟骨損傷を合併し、将来の変形性膝関節症リスクが高まります。
- Q5. 両膝が朝にこわばる症状が続きます。何の病気ですか?
- 朝のこわばりが30分以上持続する場合は、関節リウマチを強く疑います。変形性膝関節症のこわばりは通常5〜10分で軽快するのに対し、リウマチでは長時間持続するのが特徴です。手指の関節も腫れている、家族にリウマチの方がいる、微熱や倦怠感を伴う場合は、リウマチ専門医もしくは整形外科・リウマチ科を受診してください。早期治療で関節破壊を防げる時代になっています。
- Q6. 成長期の子どもが膝下を痛がります。オスグッド病ですか?
- 10〜15歳でスポーツをしている子どもの膝下(脛骨粗面)の痛み・隆起・圧痛があれば、オスグッド病の可能性が高いです。基本的には成長終了で自然治癒しますが、大腿四頭筋の柔軟性維持(ストレッチ)が必須です。「スポーツを完全休止する必要はないが、痛みが強い日は休む」「ストレッチを毎日行う」の2点を徹底してください。痛みが激しい、脛骨粗面の変形が強い場合は整形外科を受診しましょう。
- Q7. サプリメント(グルコサミンなど)は膝の病気に効きますか?
- グルコサミン・コンドロイチン・コラーゲンペプチドなどは機能性表示食品として「膝関節の違和感の緩和」などの届出がありますが、医薬品のような治療効果は保証されていません。国立健康・栄養研究所のデータベースでは、軽度〜中等度の膝痛に対して一部効果を示す研究がある一方、大規模RCT(GAIT trial)では有意な効果なしとする結果もあります。病気の治療ではなく、あくまで栄養補助の位置づけと理解することが重要です。具体的な選び方は別記事「膝サプリの選び方」で詳しく解説しています。
- Q8. 痛風発作が膝に起こることはありますか?
- あります。痛風は足の親指の付け根に最多ですが、膝関節にも発作が起こります。夜間〜明け方に突然始まる激痛、赤み、熱感、強い腫脹が典型的です。40代以上の男性で、過去に尿酸値が高いと指摘されたことがある方は可能性が高いです。初発時は関節穿刺液で尿酸結晶を確認して確定診断し、急性期はNSAIDsやコルヒチンで対応、間欠期には尿酸降下薬で再発予防します。
参考文献・出典
- [1]変形性膝関節症診療ガイドライン2023- 日本整形外科学会
変形性膝関節症の疫学・診断・保存療法・手術療法をエビデンスベースで体系化した最新の公式ガイドライン。患者数約2,500万人・有症状者約800万人のデータ出典。
- [2]
- [3]関節リウマチ診療ガイドライン2020- 日本リウマチ学会
関節リウマチの診断基準、Treat to Target(T2T)戦略、DMARDs・生物学的製剤・JAK阻害薬の使用方針を示す公式ガイドライン。
- [4]高尿酸血症・痛風の治療ガイドライン 第3版- 日本痛風・尿酸核酸学会
高尿酸血症と痛風の診断・治療・生活指導の最新エビデンスをまとめた公式ガイドライン。血清尿酸値6.0mg/dL以下の目標値の根拠を提示。
- [5]
- [6]
- [7]
- [8]Sex differences in ACL injury epidemiology- PMC (NCBI)
前十字靭帯損傷の性差に関する査読済み論文。女性アスリートの受傷リスクが男性の約2.8倍であることの国際的エビデンス。
膝の健康をサプリメントでもサポートしたい方へ
膝の病気は種類が多く、診断と治療の主役はあくまで医療機関ですが、進行予防や再発防止のためには日常的なセルフケアが欠かせません。特に変形性膝関節症・半月板変性・鵞足炎など慢性的な膝トラブルを抱える方にとって、軟骨成分や抗炎症栄養素を日々の食事だけで十分に摂るのは容易ではありません。
そこで注目されているのが、グルコサミン・コンドロイチン・プロテオグリカン・非変性II型コラーゲンなどを配合した膝ケアサプリメントです。hiza-biyoriでは、機能性表示食品の届出データや成分量、継続しやすい価格帯を基準に、編集部が厳選した膝サプリをランキング形式で比較しています。自分の症状と年代に合った1本を選ぶ判断材料として、ぜひお役立てください。
※サプリメントは診療の代替ではありません。症状がある場合は整形外科を受診してください。
まとめ:膝の病気を正しく知ることが、健康な膝の第一歩
膝の病気は、加齢による変性(変形性膝関節症)、スポーツ外傷(半月板・靭帯損傷)、オーバーユース(鵞足炎・腸脛靭帯炎・ジャンパー膝)、成長期特有の障害(オスグッド病)、自己免疫・代謝性疾患(関節リウマチ・痛風・偽痛風)、二次的な合併症(ベーカー嚢腫)まで、実に多彩で年齢・活動レベルによって疑うべき疾患が大きく異なります。
本記事のポイントの再確認
- 14疾患を症状→原因→診断→治療→予防で統一構造で解説し、疾患ごとの違いが比較しやすいようにしました
- 独自に作成した「部位×年齢×原因クロスマトリクス」で、自分の症状から疑うべき疾患を素早く絞り込める
- Red Flag症状を明示し、救急受診が必要なサインを見逃さないようにしました
- 日本整形外科学会ガイドライン2023、日本リウマチ学会、日本痛風・尿酸核酸学会など公的機関の最新データに基づいています
最後に:膝の不調を感じたら、まず整形外科へ
膝の痛みや違和感は、本記事で示したように多様な疾患のサインです。自己判断で「年のせい」「使いすぎ」と放置すると、変形性膝関節症の進行、ACL損傷放置による半月板・軟骨合併損傷、関節リウマチの早期治療機会の喪失など、取り返しのつかない結果につながりかねません。
Red Flag症状があればすぐに救急受診を、1週間以上続く症状があれば早めに整形外科受診を。診断がつけば、本記事の各疾患セクションやサイト内の詳細記事を活用して、ご自身の病態と治療方針を深く理解し、医師と二人三脚で治療に取り組んでください。
日々の体重管理、適度な運動、大腿四頭筋や股関節周囲筋の強化、正しいスポーツフォームの習得——こうした地道なセルフケアの積み重ねが、膝の健康を長く保つ一番の近道です。この記事が、あなたやご家族の膝の健康を守る一助となれば幸いです。
続けて読む

2026/4/18
【2025-2026】膝の再生医療最前線|PRP・幹細胞・ラジオ波焼灼と保険適用
膝の再生医療(PRP・APS・幹細胞・末梢神経ラジオ波焼灼・ジャック)の最新動向を解説。2023年保険適用のラジオ波、2026年1月保険収載の自家培養軟骨、費用・適応・エビデンスまで公的情報源に基づき徹底比較します。

2026/4/18
【2025-2026最新】膝サプリの有効性 研究まとめ|グルコサミン・UC-II
2024-2025年発表の膝サプリ関連メタアナリシス・RCT・各国ガイドライン動向を一次出典付きで徹底解説。グルコサミン、コンドロイチン、UC-II、コラーゲン、クルクミンの最新エビデンス総まとめ。

2026/4/18
膝のストレッチ・運動法完全ガイド|40代・50代・60代・70代以上の年代別メニュー
膝のストレッチ・運動を年代別に解説。40代の予防、50代のメンテナンス、60代の痛み対策、70代以上の維持期まで、大腿四頭筋トレ・ストレッチ・水中運動・NG運動・継続のコツを整形外科ガイドライン準拠で網羅。

2026/4/18
膝サプリの選び方【徹底比較】成分・価格・信頼性で選ぶ
膝サプリの選び方を成分・価格・信頼性の3軸で徹底比較。機能性表示食品データベースの届出数、臨床研究のエビデンス、医薬品との違いまで整形外科的視点で解説します。

2026/4/18
膝の痛みの原因と対処法【完全版】年齢別・症状別に徹底解説
膝の痛みの原因を「場所」「年齢」「症状」の3軸で整理し、変形性膝関節症から半月板損傷、痛風まで主要疾患と対処法を網羅。日本整形外科学会ガイドライン2023に基づく治療優先度とセルフケアを医学的エビデンスで解説。