
膝靭帯損傷の完全ガイド|ACL・PCL・MCL・LCLの症状と治療を徹底解説
膝の4大靭帯(ACL・PCL・MCL・LCL)損傷の症状・受傷機転・検査・治療・復帰期間を整形外科学会ガイドラインに基づき解説。女性ACLリスクが男性の約3倍の理由とFIFA11+予防プログラムも紹介。
膝靭帯損傷とは
膝靭帯損傷とは、膝を支える4本の靭帯(ACL・PCL・MCL・LCL)のいずれかが切れたり伸びたりした状態です。ACLは手術が原則、MCLは多くが保存療法で治ります。女性は男性の約3倍ACLを切りやすく、FIFA11+などの予防運動が有効です。
目次
はじめに
スポーツ中に「膝からバキッと音がした」「相手とぶつかって膝が外側にガクッと折れた」という経験はありませんか。こうした受傷では、膝の中や周囲を走る靭帯が傷ついていることがよくあります。靭帯とは骨と骨をつなぐ強いゴムバンドのような組織で、膝が前後左右にずれないように支えています。
膝には主要な靭帯が4本あります。前十字靭帯(ACL)、後十字靭帯(PCL)、内側側副靭帯(MCL)、外側側副靭帯(LCL)の4つで、それぞれ守っている方向や受傷しやすい動きが違います。正しい知識がないまま放っておくと、将来的に軟骨や半月板までダメージが広がり、変形性膝関節症に進んでしまうこともあります。
この記事では、4大靭帯の役割と見分け方、病院で行う検査、保存療法と手術の選び方、スポーツに戻るまでの期間、女性のACL損傷が男性の約3倍多い理由、予防プログラムFIFA11+までを整形外科学会のガイドラインや臨床研究に基づいて整理しました。読み終わる頃には、自分の膝の状態に何が起きているのか、次に何をすべきかが具体的に見えるはずです。
膝の4大靭帯の役割と位置関係
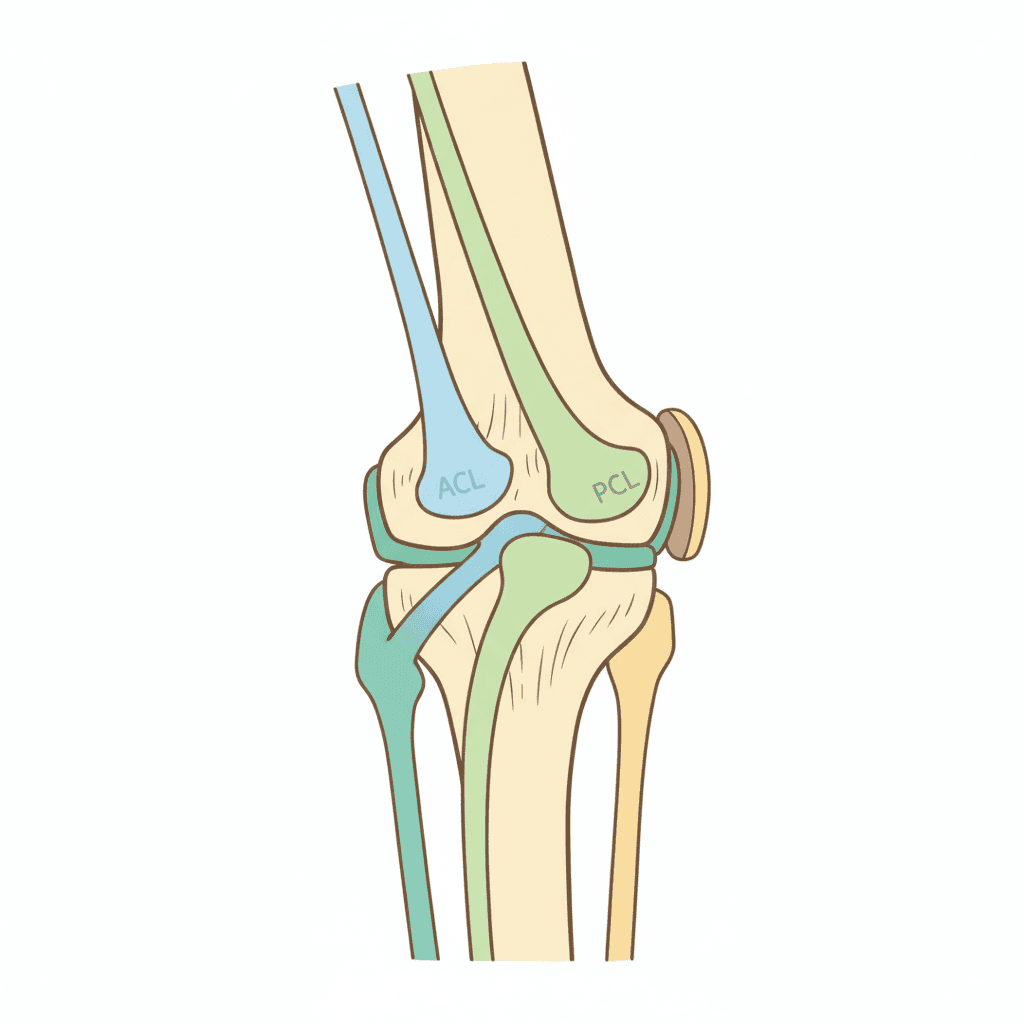
膝関節は大腿骨(太ももの骨)と脛骨(すねの骨)、そして膝蓋骨(お皿)の3つの骨が組み合わさってできています。この骨同士を内側からしっかり結びつけ、膝が前後や左右にずれないように守っているのが靭帯です。4本の靭帯はそれぞれ役割が決まっており、1本ずつ見ていくと膝の動きの仕組みがわかりやすくなります。
前十字靭帯(ACL):膝の中心を斜めに走る「要」
前十字靭帯(ぜんじゅうじじんたい、ACL)は膝関節の中心を斜めに走る靭帯で、脛骨が大腿骨に対して前にずれないよう引き止める役目があります。また、膝がひねられた時に回りすぎるのも防いでいます。血流が乏しい場所にあるため、一度切れると自然には治りにくいのが大きな特徴です。
後十字靭帯(PCL):強度ナンバーワンの太い靭帯
後十字靭帯(こうじゅうじじんたい、PCL)はACLと交差するように膝の中心を走り、今度は脛骨が後ろにずれないよう支えています。PCLは4本の靭帯の中で最も太く強靭で、断面積はACLの約2倍とされます。そのため単独で切れることは少なく、強い衝撃で傷つきます。
内側側副靭帯(MCL):膝の内側を守る
内側側副靭帯(ないそくそくふくじんたい、MCL)は膝の内側に帯のように走る靭帯で、膝が外向きにガクッと折れる(外反強制)のを防いでいます。4つの靭帯の中で最も損傷頻度が高く、サッカーやラグビーのタックル、スキーの転倒で傷つきやすい場所です。関節の外にあるため血流があり、治りやすいのが救いです。
外側側副靭帯(LCL):膝の外側を守る
外側側副靭帯(がいそくそくふくじんたい、LCL)はMCLとは逆に膝の外側にあり、膝が内向きにずれる(内反強制)のを止めています。単独で切れることは比較的少なく、他の靭帯や後外側の支持組織と一緒に傷つくケースが多いのが特徴です。見逃されると慢性的な不安定感の原因になります。
4大靭帯損傷の違い一覧:症状・受傷機転・治療方針
4本の靭帯はそれぞれ受傷しやすいシーンも、出る症状も、治療方針もまったく違います。ここで全体像を表でつかんでおくと、後の章が読みやすくなります。特に「手術が必要かどうか」「スポーツに戻るまでどれくらいかかるか」の違いは知っておきたいポイントです。
| 靭帯 | 主な受傷機転 | 特徴的な症状 | 治療の原則 | 復帰期間の目安 |
|---|---|---|---|---|
| ACL(前十字靭帯) | ジャンプ着地、急な方向転換、非接触で膝をひねる | 「バキッ」と破裂音、急激な腫れ、膝崩れ感 | スポーツ復帰希望なら手術が原則 | 手術後8〜12か月 |
| PCL(後十字靭帯) | ダッシュボード損傷、すねの前面への強打 | 膝裏の違和感、歩行は可能、症状が軽く見逃されやすい | 多くは保存療法、高度断裂は手術 | 保存で3〜6か月、手術で8〜12か月 |
| MCL(内側側副靭帯) | 膝の外側から衝撃、外反強制、タックル | 膝内側の痛み、外反時の不安定感 | 原則保存療法(装具固定) | 3〜8週間 |
| LCL(外側側副靭帯) | 膝の内側から衝撃、内反強制、複合損傷の一部 | 膝外側の痛み、腓骨神経麻痺を伴うことも | 単独軽症は保存、高度は手術 | 保存で6〜8週、手術で6〜9か月 |
この表からわかる通り、ACLとPCLは関節の中を走る「関節内靭帯」で血流が乏しく自然治癒しにくいのに対し、MCLとLCLは関節の外を走る「関節外靭帯」で治癒力があります。この解剖学的な違いが、治療方針の分かれ目になっています。
受傷機転と症状の見分け方:その動きで何が切れたか
どの靭帯が傷ついたかは、受傷した瞬間の動きである程度予想できます。「どんな動きでケガをしたか」を思い出しながら読むと、自分の膝で何が起きた可能性があるかがつかめます。症状の違いを知っておけば、受診時に医師へ伝える情報も整理できます。
ACL損傷:「バキッ」「ポキッ」の破裂音が8割
ACL損傷で最も多いのは、ジャンプの着地や急停止、方向転換といった動作で自分から膝をひねって受傷する「非接触型」です。バスケットボールやバレーボール、サッカー、スキーに多く見られます。受傷した人の約7〜8割が「バキッ」「ポキッ」という破裂音を自覚し、その後数時間以内に膝全体がパンパンに腫れてきます。これは靭帯が切れた時に関節内の血管が傷つき、血がたまる(関節血腫)ためです。
数日たつと痛みは引き、一見治ったように見えますが、膝の中の靭帯は切れたまま戻りません。ジャンプや切り返し動作をすると「膝がガクッと外れる」膝崩れ(giving way)が起こり、これを繰り返すうちに半月板や軟骨まで傷んでいきます。
PCL損傷:見逃されやすい「静かな損傷」
PCL損傷の代表例は、車の助手席でダッシュボードにすねを打ちつけるダッシュボード損傷です。スポーツでは膝を曲げた状態で転倒してすねを地面に強打するパターンで起こります。PCLはもともと太く強いため、軽度〜中等度の断裂では痛みや腫れが比較的少なく、歩行もできてしまうため「ただの打撲」と誤解されがちです。
しかし時間がたつと、階段を降りる時に違和感が出たり、膝裏の鈍い痛みが慢性化したりします。ACLと違って「急停止ができない」という派手な症状が出にくく、見逃されやすいのが怖いところです。
MCL損傷:内側の痛みと外反時の不安定感
MCL損傷は膝の外側から相手選手にタックルされたり、スキーで板が外に開いたりして、膝が外向きにガクッと折れる外反強制で起こります。症状は膝の内側に沿った痛みと圧痛、軽度の腫れが中心で、重症度によって次のように分類されます。
- 1度(軽症):靭帯線維の一部が伸びた状態。安静時の痛みは軽く、外反時に違和感
- 2度(中等症):部分断裂。外反時に明らかな不安定感、押すと強い痛み
- 3度(完全断裂):靭帯が完全に切れた状態。膝が明らかにグラつく
LCL損傷:しびれを伴うなら要注意
LCL損傷は膝の内側から衝撃を受けて、膝が内向きに折れる内反強制で起こります。症状は膝の外側の痛みと圧痛で、これは他の靭帯損傷と似ています。ただしLCLの近くには腓骨神経が走っており、一緒に傷つくと足先のしびれや、つま先が上がらない下垂足という症状が出ることがあります。この神経症状があれば、即座に整形外科を受診してください。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
病院で行われる検査:徒手検査からMRIまで
整形外科を受診すると、まず医師の手で膝をさまざまな方向に動かす徒手検査が行われます。どの靭帯が傷ついたかは、専門医なら診察でおおよそ見当がつきます。その後、画像検査で確定診断と他の組織の合併損傷を調べる流れになります。
ラックマンテスト:ACL損傷診断の標準
ラックマンテストは膝を軽く曲げた状態で、すねを前に引き出す検査です。ACLが切れていると脛骨が前に大きく動き、左右差が出ます。診断精度(感度・特異度)ともに約85〜90%と高く、ACL損傷を見つける最も信頼される徒手検査とされています。
ピボットシフトテスト:膝崩れを再現する
ピボットシフトテストは膝を内にひねりながらゆっくり曲げていく検査で、ACLが切れているとある角度で「カクン」と脛骨が戻る独特の感覚が出ます。これは日常生活で起こる膝崩れを診察室で再現する検査で、患者さんの膝崩れ体験の原因を確認できます。
その他の徒手検査
- 前方引き出しテスト:膝90度でACLの緩みを確認
- 後方引き出しテスト:脛骨が後ろに落ち込むかでPCLを確認
- 外反ストレステスト:膝を外向きに倒してMCLを確認
- 内反ストレステスト:膝を内向きに倒してLCLを確認
- サグサイン:仰向けで膝を90度に曲げ、すねが後ろに落ちればPCL損傷
画像検査:MRIが診断の決め手
レントゲン(X線)では骨折や裂離骨折(靭帯が付着部から骨ごと剥がれた状態)を確認します。靭帯そのものはレントゲンには映らないため、MRI(磁気共鳴画像)が診断の決め手になります。MRIは放射線を使わず、靭帯の断裂の有無・場所・程度を詳しく見ることができ、同時に半月板損傷や軟骨損傷の有無もわかります。
複合靭帯損傷が疑われる場合は、ストレスX線撮影(膝に力をかけた状態での撮影)を行い、関節の緩み具合を数値化することもあります。こうした複数の検査を組み合わせ、どの靭帯がどの程度傷ついているかを正確に把握してから治療方針を決めます。
保存療法と手術療法:どちらを選ぶべきか
膝靭帯損傷の治療方針は、どの靭帯が、どの程度切れていて、本人がどんな活動を希望しているかで決まります。すべてに手術が必要なわけではなく、むしろ保存療法で十分治るケースの方が多数派です。判断の考え方を整理しておきましょう。
MCL単独損傷:ほぼ全例が保存療法で治る
MCLは血流が豊富で治癒力が高いため、単独損傷であれば1度〜3度のいずれも保存療法が原則です。受傷直後はRICE処置(安静・冷却・圧迫・挙上)を行い、痛みが落ち着いたら膝装具を装着して2〜6週間保護します。装具は膝を外向きに倒す力から靭帯を守る役目で、装具をつけながら可動域訓練と筋力訓練を進めていきます。軽症なら3週、重症でも8週ほどでスポーツ復帰が可能です。
LCL単独損傷:軽症は保存、高度断裂は手術
LCLの軽症例は保存療法で治りますが、完全断裂や後外側支持機構(PLC)の合併損傷があると保存では不安定性が残るため、手術が検討されます。特に腓骨神経麻痺を伴う場合や、後述する複合靭帯損傷の一部としてLCLが切れている場合は、早期の手術的修復が必要になります。
ACL損傷:スポーツ希望なら再建術が原則
ACLは関節内を走っていて血流がほぼなく、一度切れると自然には治りません。放置すると膝崩れを繰り返し、半月板や軟骨が二次的に傷んで変形性膝関節症に進みやすくなります。そのため、スポーツへの復帰を希望する方、若い活動的な方には前十字靭帯再建術(ACL再建術)が原則的な選択肢です。
手術は関節鏡(内視鏡)を使った低侵襲な方法で、自分のハムストリング腱や膝蓋腱を移植材料として新しい靭帯を作ります。保存療法が検討されるのは、40歳以上で不安定感が軽く、スポーツ復帰を希望しない方に限られるのが一般的です。
PCL損傷:まず保存、手術は限定的
PCLはACLよりも自己修復の可能性が高く、軽度〜中等度の単独損傷であればまず保存療法が選ばれます。装具で脛骨が後ろに落ちるのを防ぎながら、大腿四頭筋を強化して膝の安定性を補います。多くのケースで3〜6か月程度の保存療法でスポーツ復帰が可能です。
一方で、高度断裂(3度)や他の靭帯との複合損傷、不安定感が強く日常生活に支障が出る場合は再建術が行われます。
複合靭帯損傷:ほぼ全例が手術適応
2本以上の靭帯が同時に切れた膝複合靭帯損傷は、関節の不安定感が単独損傷よりもはるかに大きく、半月板や軟骨の合併損傷が高率に起こります。聖路加国際病院の解説によれば、複合靭帯損傷のほとんどが手術的治療を要するとされます。受傷早期に適切な手術を受けることが、将来の膝の機能を守るうえで重要です。
ACL再建術後のリハビリ:スポーツ復帰までの道のり
ACL再建術を受けたあとのリハビリは、段階的に負荷を上げていく長い道のりです。急いで復帰すると再断裂リスクが跳ね上がるため、医師や理学療法士の指示に従って一段ずつ進めることが何より大切です。一般的なプロトコルを時期別に見ていきます。
術後0〜2週:腫れと痛みを抑える時期
術後数日は入院期間で、患部の冷却と鎮痛剤で炎症を抑えます。装具で膝を固定しながら、足首や太ももに力を入れる筋肉セッティング、タオルつぶし運動、膝を伸ばしたまま脚を持ち上げるSLRを行い、使わない筋肉が痩せるのを防ぎます。松葉杖で部分荷重の歩行練習も始まります。
術後2週〜3か月:膝の動きと筋力を取り戻す時期
2〜3週で装具が外れ、膝の曲げ伸ばしを本格的に練習します。4週で全体重をかけて歩けるようになり、両足スクワットや片足スクワット、フロントランジなどの基本トレーニングを段階的に導入します。3か月を過ぎるとまっすぐなジョギングが許可されます。
術後3〜6か月:ジャンプと切り返しの練習
半年を目安にバイオデックスという機械で筋力を測定し、健側(ケガしていない方)との差が一定以下になればジャンプや切り返し動作の練習を始めます。サイドステップ、両足ジャンプ、片足ジャンプ、ジグザグ走など、競技動作に近い動きを段階的に増やしていきます。
術後6〜9か月:競技復帰の準備
6か月時点ではまだ試合復帰は原則として避けます。練習にはフル参加できても、実試合は9か月以降が安全の目安です。
なぜ9か月ルールが重要か
海外の研究では、ACL再建術後9か月以内に実試合へ復帰した若いアスリートは、9か月以上待った選手と比べて再受傷リスクが約7倍に跳ね上がることが報告されています。移植した腱が新しい靭帯として成熟するには時間が必要で、急ぐほど再断裂の危険が高まります。焦らず、機能が整ってから戻ることが結果的に競技人生を長くします。
なぜ女性のACL損傷は男性の約3倍多いのか
ACL損傷の男女差は、整形外科領域で長年研究されてきた大きなテーマです。日本女性アスリート健康支援委員会や国立病院機構の資料では、女性は男性と比べてACL損傷の発生頻度が約3〜5倍高いと報告されています。バスケットボールでは女子が男子の約3.5倍、競技によっては4.5倍という報告もあります。この差の原因は1つではなく、複数の要素が絡んでいます。
骨格の違い:Q角とknee-in toe-outの起こりやすさ
Q角(きゅーかく)とは、骨盤から膝のお皿、そしてすねに引いた線がつくる角度のことです。女性は骨盤が男性より幅広いため、Q角が大きくなる傾向があり、構造的に膝が内側に入りやすい状態にあります。ジャンプ着地時に膝が内に入りつま先が外を向く「knee-in toe-out」という危険な姿勢が出やすく、この瞬間にACLへ強いねじれが加わります。
筋力バランスの違い:太もも前後のバランス
大腿四頭筋(太もも前)とハムストリングス(太もも裏)の筋力比率は、ACL損傷リスクに大きく影響します。ハムストリングスはACLと同じ方向に働いて脛骨の前方移動を抑える「ACLの味方」です。女性は男性より大腿四頭筋優位の傾向があり、このバランスの偏りが損傷リスクを高めると考えられています。
ホルモンの影響:月経周期でリスクが変動
女性ホルモンの一種エストロゲンには靭帯を緩める作用があり、月経周期のなかでもエストロゲンが多い排卵期前後にACL損傷が起こりやすいという報告があります。女性特有のホルモン環境が、靭帯の強度を周期的に変動させていると考えられています。
神経筋制御の違い:着地動作の癖
ジャンプ着地や方向転換の瞬間、筋肉が膝を守る反応は鍛えられた神経筋制御によって起こります。女性は思春期以降、男性と比べて着地時に膝が内に入りやすく、股関節の使い方が浅くなる傾向があり、これも非接触型ACL損傷の背景因子とされています。
このように女性のACLリスクが高いのは「女性だから仕方ない」ではなく、骨格・筋力・ホルモン・動作の癖という変えられる要素と変えられない要素が混ざった結果です。変えられない骨格やホルモンはあっても、筋力バランスと動作の癖は予防トレーニングで改善できます。
予防プログラムFIFA11+:世界標準の膝ケガ予防
ケガは治療より予防のほうが何倍もコストパフォーマンスが高いというのは、スポーツ医学の共通認識です。FIFA11+(イレブンプラス)は国際サッカー連盟(FIFA)の医学研究センターが開発した15種目・約20分の予防プログラムで、試合前のウォーミングアップに取り入れるだけで、ACL損傷を含む下肢のケガを大きく減らせることが確認されています。
FIFA11+の効果:ケガが約6割まで減ったデータ
FIFA11+を実施したグループと実施しなかったグループを比較した研究では、下肢のケガ全体が6割ほどまで減少したと報告されています。早稲田大学スポーツ科学研究センターが大学女子サッカー選手を対象に3シーズン継続して行った研究でも、足関節や膝関節の靭帯損傷を中心に下肢外傷の予防効果が確認されました。サッカー以外のバスケットボール、バレーボール、ハンドボールなどジャンプ・切り返しの多い競技でも応用が進んでいます。
FIFA11+の3つのパート
FIFA11+は3つのパートから構成されており、全体で15種目・所要時間約20分のプログラムです。
- パート1(ランニング):ストレートランや股関節を開く動きなど、筋肉を温める6種目
- パート2(筋力・プライオ・バランス):プランク、片足バランス、スクワットなど6種目
- パート3(ランニング):スピード走や方向転換を含む3種目
特に重要な「着地と方向転換の動作学習」
プログラムのなかでも、ジャンプ着地時に膝が内に入らないよう意識する動作練習と、方向転換で股関節をしっかり使うドリルが、ACL損傷予防の中心的な要素です。「着地の瞬間につま先と膝の向きをそろえる」「股関節から曲げて着地する」という2点を繰り返し体に覚えさせることで、危険な動作パターンを書き換えていきます。
週に2〜3回、試合前や練習前に継続して行うことで効果が定着します。特に中学〜高校年代の女性アスリートは、骨格や神経筋制御がまさに発達する時期なので、予防効果が高く期待できる層です。
受傷直後の応急処置と受診の目安
膝をひねった直後、あるいはぶつけた直後に正しい応急処置ができるかどうかで、その後の治癒期間が大きく変わります。受傷現場でまず行うべきはRICE処置で、覚えておくと自分にも家族にも役立ちます。
RICE処置の具体的な手順
RICEは応急処置の基本4原則の頭文字をとったもので、受傷後48時間以内に行うことで腫れと痛みを最小限に抑えられます。
- Rest(安静):ケガをした脚は動かさず、歩かない。松葉杖が理想
- Icing(冷却):袋に入れた氷水を20分、皮膚が赤くなったら一度外し、1〜2時間おきに繰り返す
- Compression(圧迫):弾性包帯で軽く圧迫し、腫れを抑える
- Elevation(挙上):心臓より高い位置に脚を上げ、クッションや椅子に乗せる
すぐに整形外科を受診すべきサイン
以下のいずれかに当てはまる場合は、その日のうちに整形外科を受診するのが安全です。時間がたつほど正確な診断がしにくくなるため、様子見はおすすめできません。
- 受傷時に「バキッ」「ポキッ」という破裂音を聞いた
- 数時間以内に膝全体がパンパンに腫れた
- 体重をかけて歩けない
- 膝がガクッと外れる感覚がある
- 足先のしびれやつま先が上がらない
- 膝が明らかに変形している
「歩けるから大丈夫」は危険信号にもなる
PCL損傷やMCL単独損傷では、切れていても歩けてしまうことがよくあります。「歩けるから軽症」と自己判断せず、不安定感や違和感が1週間以上続くなら必ず整形外科を受診してください。見逃した状態でスポーツを続けると、他の組織まで傷つけてしまうことが最も避けたいシナリオです。
よくある質問
よくある質問
Q. 膝靭帯損傷は放っておくと自然に治りますか?
A. 靭帯によって違います。関節の外にあるMCLは血流があるため、軽度〜中等度なら保存療法でほぼ自然治癒します。一方、関節の中にあるACLとPCLは血流がほぼなく、一度切れると自然に元には戻りません。ACLを放置するとスポーツ活動で膝崩れを繰り返し、半月板や軟骨まで傷めて変形性膝関節症に進みやすくなります。
Q. 手術とリハビリにかかる期間はどれくらいですか?
A. ACL再建術の場合、入院は通常2〜4週間程度で、スポーツ復帰までは一般的に8〜10か月かかります。最初の数週間は装具をつけて部分荷重の歩行練習から始まり、段階的に負荷を上げていきます。実試合復帰は9か月以降が推奨されており、9か月以内の復帰では再受傷リスクが約7倍に跳ね上がる研究報告があります。
Q. 日常生活には何か月で戻れますか?
A. ACL再建術後の場合、松葉杖が外れて普通に歩けるようになるのは術後3〜4週間、階段や長距離歩行を含む日常生活への復帰は2〜3か月が目安です。デスクワーク中心の仕事であれば術後2週間前後で復帰できるケースも多いですが、立ち仕事や力仕事は医師と相談しながら時期を決めます。
Q. 再建に使う腱を取った場所は弱くなりませんか?
A. 自分の体から腱(ハムストリング腱や膝蓋腱)を採取しますが、時間をかけて周囲の組織が補強し、日常生活やスポーツに大きな支障は出ないのが一般的です。採取直後は違和感やつっぱり感がありますが、リハビリで改善していきます。
Q. 中年以降でも手術は選べますか?
A. 以前は40歳以上は保存療法が主流でしたが、近年は活動性の高い中高年にも再建術が選択されるケースが増えています。年齢だけでなく、スポーツを続けたい意志や仕事内容、膝の不安定感の程度をふまえて、主治医と相談して決めるのが現在の考え方です。
Q. サプリメントは靭帯損傷の治りに役立ちますか?
A. 靭帯そのものの再生を促す医学的エビデンスが確立されたサプリメントは今のところありません。ただし、リハビリ期間中の筋肉維持や関節周囲の軟骨ケアという観点では、タンパク質・コラーゲン・ビタミンCなどの栄養素を意識する価値はあります。治療の主役はあくまで医療機関でのリハビリと手術である点は忘れないでください。
参考文献・出典
- [1]
- [2]
- [3]
- [4]
- [5]
- [6]
リハビリ期の体づくりをサポート
膝靭帯損傷後のリハビリ期は、筋肉の維持と関節周囲の栄養補給がとても大切な時期です。毎日の食事に加えて、タンパク質やコラーゲンなどをサプリメントで補うことで、回復期の体づくりをサポートできます。まずは生活に取り入れやすい成分から試してみるのもよい選択です。
まとめ
膝靭帯損傷は、4本のどれが傷ついたかで症状も治療方針もまったく違います。ACLとPCLは関節の中にあって血流が乏しく、ACLは手術、PCLは保存療法が原則となります。一方、関節の外を走るMCLとLCLは血流があるため、多くのケースで保存療法によって治癒していきます。受傷時の「バキッ」という音、急激な腫れ、膝崩れ感といった警告サインを見逃さず、早めに整形外科でMRIを含めた正確な診断を受けることが将来の膝を守る第一歩です。
女性のACL損傷が男性の約3倍多いのは、骨格・筋力バランス・ホルモン・動作の癖が複合した結果で、決して「女性だから仕方ない」と片付けられる問題ではありません。FIFA11+に代表される予防プログラムを日々のウォームアップに取り入れれば、下肢のケガを約6割まで減らせるというデータもあります。ケガをしてからの治療より、ケガをしない体づくりのほうが、結果的に時間もコストも最小で済みます。
リハビリ期は長く、特にACL再建術後は実試合復帰まで9か月以上待つ忍耐が必要です。焦らず一段ずつ進むことが、再断裂を防ぎ、長くスポーツや日常を楽しむための最短ルートになります。この記事の情報を、自分の膝を守る判断材料として役立ててください。
続けて読む

2026/4/23
膝の痛みに効く温泉|泉質別効果と日本の療養温泉おすすめ
膝の痛みに効果が期待できる温泉の泉質(含硫黄泉・塩化物泉・放射能泉ほか)、日本各地の療養温泉、正しい入り方、効果の科学的エビデンス、避けるべきケースまで整形外科医監修レベルで解説。温泉療養の決定版ガイド。

2026/4/23
離断性骨軟骨炎(OCD)|成長期の膝の軟骨剥離、症状・治療・復帰ガイド
10〜20代のスポーツ選手に多い離断性骨軟骨炎(OCD)について、原因・症状・診断・保存療法・骨穿孔術・骨軟骨移植術・予後までを整形外科医監修レベルで解説。成長期の膝の軟骨剥離に気づいて早期に治療するための実践知識。

2026/4/23
タナ障害(滑膜ヒダ障害)|膝の引っかかり音の原因と手術適応を解説
膝を曲げ伸ばすと引っかかる・クリック音がするタナ障害(滑膜ヒダ障害)の原因・症状・診断・保存療法・関節鏡手術を整形外科医監修レベルで解説。半月板損傷と似た症状をどう見分けるか、若年女性に多い膝の悩みを解き明かします。

2026/4/23
人工膝関節の寿命は何年?20〜30年成績と再置換手術まで医師解説
人工膝関節置換術(TKA・UKA)の寿命は何年持つのか、20〜30年の長期成績データ、再置換手術の頻度・費用・リスク、永く使うための生活習慣を整形外科医監修レベルで解説。手術を検討している方、術後の方にとって必読の知識。

2026/4/23
膝蓋骨脱臼(膝のお皿が外れる)|症状・治療・再発予防まで医師解説
膝のお皿の骨(膝蓋骨)が外れる膝蓋骨脱臼について、原因・症状・整復・手術(MPFL再建術)・再発率・リハビリ・予防運動までを整形外科医監修レベルで解説。若年女性に多い症状から再発を防ぐ実践ガイドまで網羅します。