
滑膜炎(synovitis)詳細ガイド|膝の腫れと熱感の根本原因
膝の腫れ・熱感・関節液貯留の根本にある「滑膜炎」を整形外科医視点で徹底解説。A型/B型細胞の役割、急性・慢性の違い、感染性・結晶性・自己免疫性・OA性の鑑別、エコーpower Doppler・MRI診断、原疾患別治療と次世代DMOADまでカバー。
この記事のポイント
滑膜炎とは、関節の内側を覆う薄い膜「滑膜」が炎症を起こした状態であり、膝の腫れ・熱感・関節液貯留・可動域制限の直接的な原因です。多くの方は「水が溜まった」「関節が腫れた」という結果だけを見ていますが、その奥には必ず滑膜の炎症があります。
滑膜炎は単一の病気ではなく、原疾患の表現型です。感染性(化膿性関節炎)、結晶性(痛風・偽痛風)、自己免疫性(関節リウマチ)、機械的(変形性膝関節症)、外傷性のいずれかに必ず分類され、治療方針はその原因によってまったく異なります。「とりあえず抗炎症薬」では治らない理由がここにあります。
本記事では、滑膜の解剖と機能から始めて、急性・慢性の病態の違い、超音波power DopplerやMRI造影による診断、原疾患別の治療戦略、そして滑膜を直接ターゲットにする次世代DMOAD(Disease-Modifying Osteoarthritis Drug)の動向までを整形外科医の視点で詳しく解説します。慢性滑膜炎が変形性膝関節症進行の主要なドライバーであることが近年の研究で明らかになっており、滑膜を理解することは膝の長期予後を考えるうえで欠かせません。
目次
はじめに:「膝が腫れる」の本当の意味
「最近、膝が何となく重くて熱っぽい」「正座をすると突っ張る感じがする」「整形外科で水を抜いてもらったが、また溜まってきた」。こうした訴えで外来を受診する中高年は非常に多く、ほとんどの場合、診療の中心にあるのは「滑膜炎(synovitis)」という病態です。患者さんに渡される説明書には「水が溜まっています」「関節が腫れています」とだけ書かれることが多く、滑膜という言葉が出てこないこともしばしばあります。しかし、膝関節で起きているできごとを正しく理解するには、滑膜という組織の存在を抜きに語ることはできません。
関節液は、健康な膝でも常に少量分泌されており、軟骨に栄養を届け摩擦を減らす潤滑剤として働いています。この関節液を分泌しているのが滑膜の表面細胞であり、滑膜が炎症を起こすと関節液の量が増え、性状も変化します。つまり「膝に水が溜まる」現象の本質は、滑膜の細胞が炎症性サイトカインに反応してハイパー活動状態に陥ることであり、水を抜いても滑膜炎が続いていれば関節液は再び増えてくるのです。これが、穿刺しても再貯留する症例の典型的な背景です。
また、滑膜炎は単に「腫れて痛い」だけの問題ではありません。慢性的に活動している滑膜は炎症性サイトカイン、マトリックスメタロプロテアーゼ(MMP)、酸化ストレス物質を産生し続け、軟骨基質を分解します。変形性膝関節症(OA)で慢性滑膜炎を伴う症例は、伴わない症例に比べて軟骨のすり減りが速く、人工関節置換に至るリスクが高いことが報告されています。本記事は、滑膜を主役に据えて膝の腫れと熱感を読み解き、ご自身の膝で起きていることを理解する手がかりを提供する目的で書きました。
滑膜炎とは|関節を覆う膜の炎症
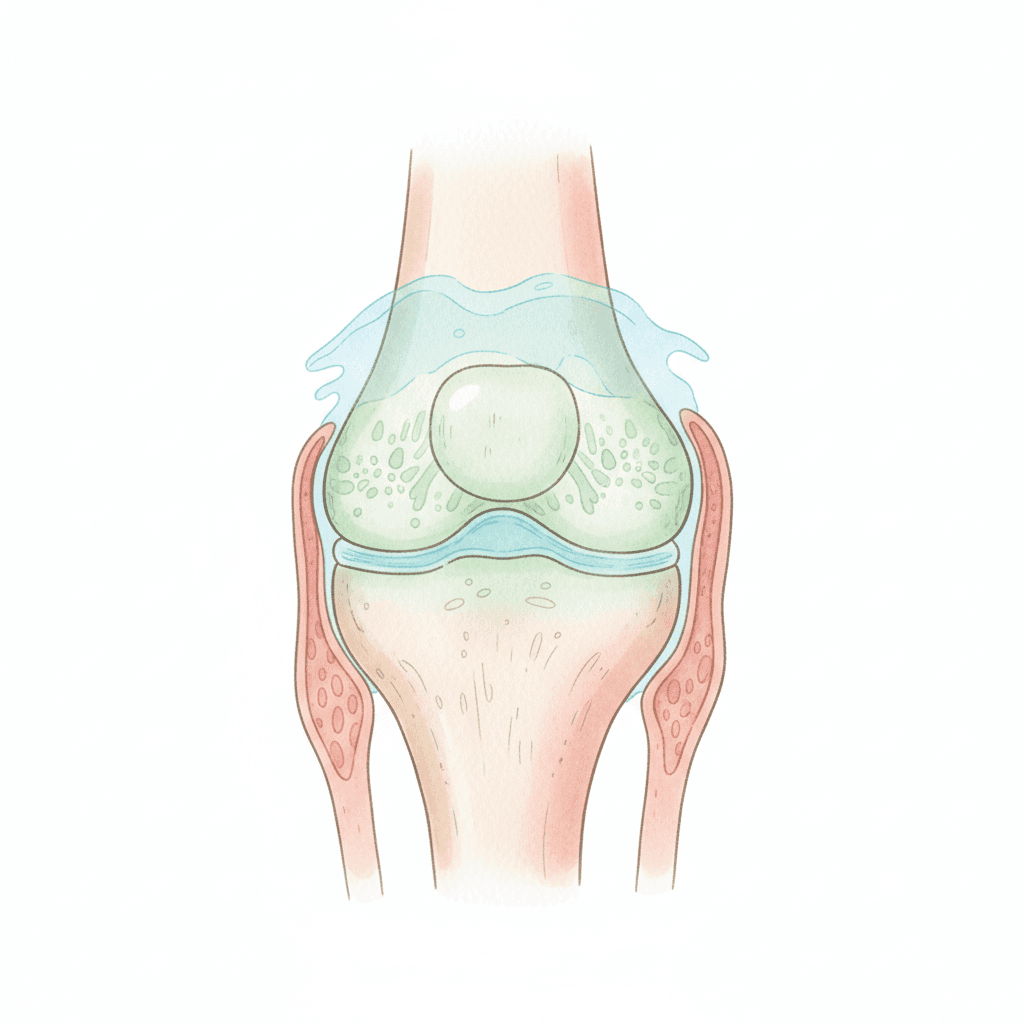
滑膜(synovium、synovial membrane)は、関節包の内側に貼られた厚さ1ミリにも満たない薄いシート状の組織で、関節腔と直接接しています。膝関節では大腿骨と脛骨が向き合う関節面以外のほぼすべての内面を滑膜が覆い、膝蓋上嚢、内側ヒダ、外側ヒダといったヒダ状の構造を形成しています。一般の方には馴染みがありませんが、滑膜は単なる「袋の裏地」ではなく、関節液を分泌・吸収しながら関節環境を恒常的に維持する高度な機能組織です。
滑膜の表面層(intimal layer)は1〜3層の細胞が並んでおり、性質の異なる二種類の細胞から構成されています。マクロファージ系のA型滑膜細胞は、関節内に侵入した異物や老廃物を貪食し、サイトカインを介して免疫応答を司る役割を持ちます。一方、線維芽細胞系のB型滑膜細胞は、ヒアルロン酸とルブリシンという2つの主要な潤滑分子を合成して関節液中に放出し、軟骨同士の摩擦をきわめて低い水準に保つ働きを担っています。健常な膝では、これらA型・B型細胞が均衡を保ち、清潔で粘性のある関節液を一定量だけ循環させているわけです。
滑膜炎が起きると、この精緻なシステムが破綻します。最初に変化するのはB型細胞によるヒアルロン酸合成で、炎症性サイトカイン(TNF-α、IL-1β、IL-6など)の影響でヒアルロン酸の分子量が低下し、潤滑性能が落ちます。同時に血管透過性が亢進して血漿成分が関節腔内へ滲出し、関節液量が増加します。これが「水が溜まった」と表現される状態の正体です。さらにA型細胞が活性化すると、軟骨を分解するMMP-3、MMP-13や、骨吸収を促す因子RANKLなどが分泌され、軟骨と骨の構造的破壊が進みます。つまり滑膜炎は、痛みと腫脹という主観的症状を生むだけでなく、関節構造そのものを壊しに行く能動的な病的プロセスなのです。
もうひとつ重要な視点として、滑膜には自律神経終末と侵害受容器が豊富に分布しており、炎症が起きると微小な圧変化や運動でも痛みとして感知されます。一方で軟骨自体には神経が通っていないため、軟骨だけが磨耗していても痛みは出ません。「軟骨がすり減った膝が痛い」という説明はやや不正確で、正確には「軟骨がすり減った結果として滑膜が刺激され、その滑膜炎が痛みを発信している」と理解する方が病態に近いです。
症状と分類|急性・慢性・原因別
滑膜炎の臨床像は、発症経過の速さによって急性と慢性に大別されます。急性滑膜炎は数時間から数日で完成する強い炎症で、安静時にもズキンとする痛み、はっきりとした熱感、皮膚の発赤、急激な腫脹、関節を動かすことが困難になるほどの可動域制限を伴います。代表は化膿性関節炎、痛風発作、偽痛風発作で、いずれも放置すると軟骨が短期間で破壊されるため、急性滑膜炎は救急的な評価が必要です。とくに発熱を伴う急性単関節炎は、化膿性関節炎を否定するまでは整形外科の緊急対応の対象になります。
慢性滑膜炎は数週間から数か月、時には数年単位で持続する低〜中等度の炎症で、典型的には朝のこわばり、階段昇降時の鈍い痛み、長く座った後の動き始めの不快感、繰り返す軽度の腫脹といった形で現れます。激しい痛みではなくても、滑膜は確実に増殖と肥厚を続け、内部にパンヌス(増殖した炎症性肉芽組織)を形成して軟骨へ侵入していきます。関節リウマチや変形性膝関節症で見られる滑膜炎の多くはこのタイプで、見た目の派手さはないのに長期予後を悪化させる「静かな破壊者」として臨床的に重要視されています。
原因別の分類は、診断と治療を組み立てる上で最も骨太なフレームワークになります。第一に感染性滑膜炎は黄色ブドウ球菌や淋菌などが関節腔内に侵入して起こすもので、緊急の関節洗浄と抗生剤投与が必要な絶対鑑別疾患です。第二に結晶性滑膜炎は尿酸結晶(痛風)やピロリン酸カルシウム結晶(偽痛風/CPPD)が滑膜と関節液中で炎症を引き起こすパターンで、急性発作を反復するのが特徴です。第三に自己免疫性滑膜炎は関節リウマチやスパ系疾患(強直性脊椎炎、乾癬性関節炎)が代表で、自己反応性T細胞・B細胞が滑膜を持続攻撃します。第四に機械的滑膜炎は軟骨片や半月板損傷片が関節内を浮遊して滑膜を物理的に刺激するもので、変形性膝関節症の中後期で頻繁に観察されます。第五に外傷性滑膜炎は捻挫や打撲、靭帯損傷後に起こり、通常は数週間で軽快しますが慢性化することもあります。
これら5つの分類は単独ではなく、しばしば重なり合います。たとえば変形性膝関節症の患者さんが偽痛風を併発したり、関節リウマチの方が二次性OAを呈したりすることは日常的にあり、そのたびに滑膜炎の像が複雑化します。だからこそ「腫れている」「水が溜まっている」だけでは治療に進めず、原因を腑分けする作業が外来診療の出発点になるのです。
感染性・結晶性・自己免疫性・OA性の鑑別
滑膜炎の鑑別は、症状の出方と関節液の性状で大半が方向づけられます。発熱を伴う急性単関節炎、しかも全身状態が悪い場合は、まず化膿性関節炎を疑うのが鉄則です。原因菌として最多なのは黄色ブドウ球菌で、糖尿病、ステロイド使用、免疫抑制状態、関節注射の既往、人工関節の存在などがリスクを高めます。関節穿刺で得られる関節液は黄白色〜膿性、白血球数は5万〜10万/μL以上、好中球優位、グラム染色や培養で原因菌が同定されます。緊急関節洗浄と全身抗生剤が標準治療で、対応の遅れは軟骨融解と敗血症に直結します。
結晶性滑膜炎の代表は痛風と偽痛風です。痛風は尿酸ナトリウム結晶(MSU)が関節内に析出し、滑膜マクロファージがNLRP3インフラマソームを活性化することで激烈な炎症を引き起こします。膝痛風は足の母趾(第一中足趾節関節)の発作と異なり、典型像が分かりにくいことがあるため、関節液の偏光顕微鏡で針状の負の複屈折結晶を確認することが診断の決め手になります。偽痛風はピロリン酸カルシウム二水和物結晶(CPPD)が原因で、菱形〜短桿状の弱い正の複屈折結晶が見られます。レントゲンで関節軟骨内の線状石灰化(chondrocalcinosis)が写ることが鑑別の補助になります。膝のCPPDについては偽痛風(CPPD)の解説記事、痛風については膝の痛風の詳細もご参照ください。
自己免疫性滑膜炎の代表である関節リウマチは、両側性・対称性の小関節炎を主徴としますが、膝のような大関節にも頻繁に滑膜炎が及びます。朝のこわばりが30分以上、6週間以上続くこと、抗CCP抗体やリウマトイド因子の陽性、CRPやMMP-3の上昇、エコー上の血流シグナル増加といった所見が揃えば診断の確度が高まります。早期治療がきわめて重要で、メトトレキサートを基軸にしながら必要に応じて生物学的製剤やJAK阻害薬で滑膜炎を強力に抑え込み、骨びらんと軟骨破壊を未然に防ぐことが現代の標準治療です。
機械的・OA性滑膜炎は、X線で関節裂隙の狭小化、骨棘形成、軟骨下骨の硬化像が確認されることが特徴です。関節液は無色〜淡黄色透明、白血球数は2000/μL未満、結晶も細菌も陰性で、性状としては最も穏やかです。ただし、慢性的に活動性のある滑膜炎を伴うOA症例(いわゆるinflammatory OAフェノタイプ)では、エコーや造影MRIで明らかな滑膜増殖と血流シグナルが見られることがあり、こうした症例ではNSAIDsとヒアルロン酸関節注射に加えて、ステロイド注射やサプリメント、運動療法を組み合わせる必要があります。膝に水が溜まる原因と関節穿刺の記事では、関節液の性状から原疾患を読み解く方法を詳しく解説しています。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
診断と治療|原疾患別アプローチ
診断の出発点は、徹底した問診と理学所見です。発症の経過(突然か、徐々にか)、既往症(糖尿病、リウマチ、痛風、外傷)、関節の数(単関節か多関節か)、左右対称性、朝のこわばりの有無、全身症状(発熱、皮疹、目の症状)を順番に確認していきます。膝の理学所見では膨隆の有無、皮膚の発赤・熱感、膝蓋跳動(patellar tap)、bulge sign(関節液による液の移動)、可動域制限の程度、圧痛点の局在を評価します。膝蓋跳動は関節液が一定量以上たまっているときに陽性となるサインで、滑膜炎の存在を非侵襲的に推定する基本手技です。膝関節の解剖学的理解を深めたい方は膝関節の解剖学もあわせてご覧ください。
画像検査では、まず単純X線で関節裂隙、骨びらん、関節内石灰化、骨棘の有無を確認します。次に大きな役割を果たすのが関節超音波(エコー)で、特にpower Dopplerモードを併用すると、滑膜内部の血流シグナルから炎症活動性を半定量的に評価できます。関節リウマチの早期診断や治療効果判定にエコーが標準的に用いられるようになったのも、この技術の進歩によるものです。MRIはさらに精緻で、Gd造影T1強調像でenhancement(造影効果)が強い領域は活動性のある滑膜と判断されます。MRIは色素性絨毛結節性滑膜炎(PVNS)のような特殊病態の診断にも欠かせません。
関節液分析は、原因鑑別の最も強力なツールです。穿刺で得られた関節液を肉眼的に観察したうえで、白血球数と分画、結晶(偏光顕微鏡)、グラム染色、培養を提出します。化膿性関節炎が疑われる場合は同時に血液培養も取り、抗生剤を経験的に開始します。痛風・偽痛風が疑われる場合は偏光顕微鏡で結晶確認後、関節液貯留に対するアスピレーションそのものが治療効果を持ちます。関節リウマチ疑いでは滑液は補助的で、血液検査(抗CCP抗体、RF、CRP、MMP-3)と画像所見が中心になります。
治療は原疾患により大きく異なります。化膿性関節炎は緊急関節洗浄+静注抗生剤4〜6週、詳しい流れは化膿性膝関節炎を参照してください。痛風急性発作はコルヒチン、NSAIDs、関節内ステロイドで急場をしのぎ、間欠期からは尿酸降下薬(フェブキソスタットなど)で再発予防します。偽痛風は基本的にNSAIDsと関節内ステロイドで対応します。関節リウマチはメトトレキサート+必要に応じて生物学的製剤(TNF阻害薬、IL-6阻害薬、CTLA4-Ig)またはJAK阻害薬で滑膜炎を強力に制御し、骨破壊を防ぎます。OA性滑膜炎は減量、運動療法、外用・内服NSAIDs、ヒアルロン酸関節内注射、ステロイド関節内注射(頻回はNG)が標準で、難治例には関節鏡下滑膜切除術(synovectomy)や、最終的に人工膝関節置換術が選択されます。色素性絨毛結節性滑膜炎などの特殊病態では、滑膜全摘+場合により放射線療法が必要になります。
滑膜炎を理解する5つの要点
ここまでの内容を整理すると、滑膜炎を考えるうえで押さえておくべき本質は次の5点に集約されます。これらを押さえておくと、ご自身の膝で何が起きているのかを医師に正しく伝えやすくなり、治療方針への納得感も格段に高まります。
- 滑膜は関節の「中央管制塔」である:薄い膜だが、関節液の分泌・吸収、軟骨への栄養供給、免疫監視のすべてを担う。滑膜が壊れれば軟骨も骨も守れない。
- 「水が溜まる」は結果、原因は滑膜炎:穿刺で水を抜いても、滑膜炎が消えなければ関節液は再貯留する。原疾患の制御こそが本質的な治療になる。
- 原因鑑別が治療の出発点:感染性、結晶性、自己免疫性、機械的、外傷性の5分類のどれに該当するかで、治療がまったく変わる。「とりあえず湿布」では治らない理由はここにある。
- 急性滑膜炎は救急、慢性滑膜炎は予後決定因子:急性は化膿性関節炎の除外が最優先、慢性はOA進行・骨破壊の主犯として長期管理が必要。
- 滑膜は次世代治療の主戦場:DMOADや生物学的製剤、再生医療の多くが滑膜を標的にしており、今後10年で治療選択肢は劇的に拡大する見込み。
これら5点を意識して外来でのやりとりに臨んでいただくと、医師との会話の解像度が一段上がります。「どの原疾患が疑われていますか」「滑膜炎は急性ですか慢性ですか」「次に評価すべき検査は何ですか」と尋ねるだけで、診療の方向性が共有されやすくなり、治療への協働関係を築きやすくなります。
独自視点|整形外科医が見る滑膜炎の落とし穴
外来で滑膜炎を診ていて、患者さんも医療者もはまりやすい落とし穴がいくつかあります。一つ目は「ステロイド関節内注射への依存」です。膝へのステロイド注射は急性炎症を強力に抑え、その日のうちに痛みが軽くなる劇的な効果があります。ただし、頻回(年4回以上、特に月単位の連投)に行うと軟骨基質の劣化、軟骨細胞のアポトーシス、感染リスク上昇などの不利益が積み重なります。最近のメタアナリシスでは、ステロイド注射を繰り返したOA症例は、プラセボ群より軟骨喪失が進行する可能性が示唆されています。「打てば楽になる」は本物の効果ですが、滑膜炎の根本原因に手を打たないまま注射を重ねるのは、長期予後を犠牲にしているかもしれないという視点が要ります。
二つ目は「水を抜くと癖になる」という都市伝説に縛られて穿刺を避けることです。これは滑膜炎の病態を理解すれば誤解だと分かります。関節液が再貯留するのは穿刺が癖になるからではなく、滑膜炎が継続しているからです。むしろ大量の関節液を貯留させたまま放置すると、関節包が伸展されて支持性が落ち、二次的な変形を促進します。痛みが強く可動域が制限されるレベルの貯留は、原因検索を兼ねた穿刺をためらう理由はありません。
三つ目は「炎症性OA(inflammatory OA)の見落とし」です。膝OAは機械的問題と思われがちですが、実は約3〜4割の症例で持続的な滑膜炎を伴っており、エコーや造影MRIを撮ると活発な血流シグナルや滑膜肥厚が認められます。こうした症例は単純な運動療法だけでは改善しにくく、抗炎症療法や、場合によっては低用量メトトレキサートのような滑膜炎制御薬の臨床研究も進んでいます。「軟骨がすり減ってるからしょうがない」と諦める前に、滑膜炎の活動性が評価されているかを確認する価値があります。
四つ目は次世代DMOADの動向です。長らく「軟骨を直接修復する薬」として語られてきたDMOADですが、近年は滑膜炎制御を作用機序の中心に据える候補が主流になりつつあります。例えばWnt経路阻害剤Lorecivivint(SM04690)、軟骨アンカー型のTPX-100、活性化マクロファージを誘導するAllocetra、新規低分子の4P004といった候補が、滑膜の炎症性表現型を抑え軟骨基質の維持を目指すアプローチで開発されています。これらが標準治療に組み込まれるにはまだ年単位の検証が必要ですが、「滑膜炎を制する者がOAを制する」という方向性は今後10年の整形外科を大きく変えていくでしょう。
五つ目は、患者さん側の落とし穴で「自己判断のサプリ・湿布で済ませる」ことです。グルコサミンやコンドロイチン、コラーゲンといったサプリは、軽度のOA性滑膜炎で症状緩和に役立つ可能性はありますが、原因不明の急性滑膜炎にこれらを使い続けるのは時間の浪費であり、化膿性関節炎や結晶性関節炎を見逃すリスクすらあります。腫れと熱感が強い、発熱を伴う、徐々に悪化しているという3つのサインのうちひとつでも当てはまるなら、自己対処をやめて整形外科を受診する判断が必要です。
よくある質問(FAQ)
Q
Q
Q
Q
Q
Q
Q
Q
参考文献・出典
- [1]Synovitis (Synovial Inflammation): Symptoms & Causes- Cleveland Clinic
滑膜炎の病態、原因(自己免疫・感染・外傷など)、診断と治療を網羅的に解説する米国大手医療機関の解説。
- [2]Synovitis: Joint Lining Inflammation Causes & Treatments- Hospital for Special Surgery (HSS)
整形外科専門病院HSSによる滑膜炎の総説。症状・診断・保存療法・滑膜切除までを丁寧にまとめている。
- [3]
- [4]
- [5]Treatment for chronic synovitis of knee: arthroscopic or open synovectomy- PubMed (Knee Surg Sports Traumatol Arthrosc)
慢性膝滑膜炎に対する関節鏡下滑膜切除と直視下滑膜切除の比較研究。手術適応と治療成績の参考。
- [6]
- [7]
膝の腫れと熱感を自分の身体から減らすために
膝の腫れと熱感を自分の身体から減らすために
滑膜炎は原因によって治療法が大きく異なるため、自己判断で湿布やサプリだけに頼るのは長期予後を考えるとリスクのある選択です。発熱を伴う腫脹、繰り返す関節液貯留、朝のこわばりが30分以上続く、左右対称性の関節痛がある、といったサインがある場合は、必ず整形外科または膠原病・リウマチ専門科を受診してください。早期の正確な診断が、軟骨と骨を守る最大の処方箋になります。
そのうえで、変形性膝関節症や軽度の慢性滑膜炎を抱えている方は、原疾患の治療と並行して日々のセルフケアが体感を確実に変えていきます。減量、太もも筋肉(特に大腿四頭筋)強化、有酸素運動の維持、抗炎症的な食事(オメガ3脂肪酸、野菜と果物の摂取、過度な糖質と飽和脂肪酸の抑制)といった土台を整えることで、滑膜炎の再燃頻度を下げることができます。サプリメントについては、グルコサミン、コンドロイチン、N-アセチルグルコサミン、低分子ヒアルロン酸、ターメリック、N-3系脂肪酸などの選択肢があり、軽度の症状緩和には補助として使われています。当サイトの膝健康関連記事一覧では、症状別・原因別の解説を多数掲載していますので、ご自身の状況に合った情報をぜひ探してみてください。
まとめ
滑膜炎は、膝の腫れ・熱感・関節液貯留の根本にある病態であり、単独の病気ではなく原疾患の表現型です。感染性、結晶性、自己免疫性、機械的、外傷性のいずれに該当するかで治療方針はまったく異なり、診断の出発点は問診・理学所見・関節液分析・画像評価(X線・エコー・MRI)の4本柱です。とくにエコーのpower DopplerモードとMRI造影は、活動性のある滑膜炎を半定量的に捉える強力な武器であり、近年は関節リウマチや炎症性OAの早期診断に標準的に使われています。
治療では、化膿性関節炎は緊急関節洗浄+抗生剤、痛風はコルヒチン+NSAIDs+尿酸降下薬、偽痛風はNSAIDs+関節内ステロイド、関節リウマチはメトトレキサートと生物学的製剤・JAK阻害薬、OA性滑膜炎は減量・運動療法・NSAIDs・関節注射という具合に、それぞれの原疾患に最適化された戦略が必要です。「ステロイド注射の頻回投与」「水を抜くと癖になるという誤解」「炎症性OAの見落とし」「自己判断のサプリ依存」といった落とし穴は、整形外科の現場で繰り返し問題になります。
長期的視点に立てば、滑膜炎を抑えることは関節構造そのものを守ることであり、人工関節を遅らせる最大の戦略でもあります。Lorecivivint、TPX-100、Allocetra、4P004といった次世代DMOAD候補が滑膜炎制御を主作用機序に据えていることからも、「滑膜を制する者がOAを制する」という方向性は今後の整形外科の中心線になっていくでしょう。あなたの膝で起きていることを正しく言葉にし、原因を腑分けし、原疾患に応じた治療を組み立てる。これが、繰り返す膝の腫れと付き合う最も確かな道筋です。
続けて読む

2026/4/27
化膿性膝関節炎(septic arthritis)|緊急対応が必要な膝の感染症ガイド
化膿性膝関節炎(septic arthritis)は黄色ブドウ球菌等の細菌が膝関節内で感染を起こす緊急疾患。突然の激痛・発熱・腫脹で発症、48時間以内の関節穿刺・洗浄・抗菌薬投与が必須。原因菌、診断(関節液分析・CRP)、外科的洗浄(鏡視下/開放)、抗菌薬選択、人工関節感染(PJI)まで整形外科専門医が詳解。

2026/4/28
高齢者の転倒予防と膝|フレイル・サルコペニア時代に膝を守る完全ガイド
高齢者の転倒は年間20〜30%が経験し、膝の骨折(脛骨高原・大腿骨遠位・膝蓋骨)や寝たきり、フレイル進行を招きます。Otago運動・太極拳・環境整備・服薬見直し・ビタミンDなど多面的転倒予防プログラムを整形外科医が解説。膝機能とバランス機能の関係、転倒後の対応、家族の支援まで網羅。

2026/4/28
食事療法と膝OA|地中海食・抗炎症食で関節を守るエビデンス完全ガイド
変形性膝関節症(膝OA)と食事の関係を臨床エビデンスに基づき解説。地中海食・抗炎症食・ω3:ω6比・ポリフェノール・体重減少の効果と、日本人向け実践プランを整形外科医視点で詳しく紹介します。

2026/4/28
スキー・スノーボードと膝損傷|ACL断裂好発スポーツの予防完全ガイド
スキーは膝靭帯損傷が極めて多く、特にACL断裂はphantom foot機転で発生する。スノーボードは上肢損傷が中心だが膝も無視できない。受傷機転、ビンディング解放値、予防トレーニング、復帰までを医学エビデンスで解説。

2026/4/28
腸内細菌と膝OA|「Gut-Joint axis」の最新研究と実践ガイド
膝の変形性関節症(OA)と腸内細菌叢の関係を解説。短鎖脂肪酸、リーキーガット、プロバイオティクス・プレバイオティクスの臨床試験、INSPIRE試験、地中海食、ビタミンD・オメガ3まで、Gut-Joint axisの最新研究と限界を整形外科視点でまとめます。