
脛骨高原骨折(プラトー骨折)の完全ガイド|Schatzker分類・ORIF手術・二次性関節症の長期予後
脛骨高原骨折(プラトー骨折)を整形外科医視点で徹底解説。Schatzker分類I〜VI、高エネルギー外傷と高齢者転倒の違い、ORIF手術と保存療法の判断、二次性変形性膝関節症のリスク、リハビリと復帰時期までを段落中心の文章で詳述します。
この記事の結論
脛骨高原骨折は脛骨の関節面が割れる関節内骨折で、Schatzker分類のType I〜VIで重症度が分かれます。若年者は交通事故やスキーなどの高エネルギー外傷でType V/VIの両側プラトー粉砕骨折を起こしやすく、高齢者は転倒など低エネルギーで外側プラトー単独のType IIが目立ちます。関節面の段差が概ね5mm以上なら原則ORIF(観血的整復固定術)が選択され、Type Iの非転位例だけが保存療法の候補となります。半月板やMCLなど軟部組織損傷の合併が7〜8割と高く、5〜10年で30〜50%に二次性変形性膝関節症が進行するため、解剖学的整復と長期フォローが極めて重要です。
目次
はじめに:膝の「関節内骨折」がもたらす長期影響
脛骨高原骨折(けいこつこうげんこっせつ、英: tibial plateau fracture)は、太ももの大腿骨と接する脛骨の上端、いわゆる「皿状の関節面」が割れたり陥没したりする骨折です。日本ではプラトー骨折とも呼ばれ、膝関節の中で起きる関節内骨折の代表として、整形外科医が最も慎重に扱う外傷の一つに位置付けられています。受傷時のインパクトが軟骨や半月板、靭帯にまで及ぶことが多く、単に「骨が折れた」では済まないのが特徴です。
この骨折に出会う患者像は二極化しています。一方には交通事故やバイク事故、スキー、高所からの転落など、強い力が一気に加わった若年者から中年層がいます。もう一方には、自宅の段差や雨の日の転倒といった低エネルギーで受傷する高齢者がいて、骨粗鬆症の影響で関節面が容易に陥没してしまう。どちらの背景でも、治療の出口を間違えると、5年から10年のスパンで膝が変形性関節症(二次性OA)に進行し、人工関節への道を歩むことになりかねません。
本記事では、脛骨高原骨折の解剖学的な定義から、世界標準のSchatzker分類、保存療法・ORIF・人工関節までの治療選択、リハビリの実際、そして整形外科医が長期予後をどう見ているかまで、段落中心の文章で詳しく解説します。家族や本人がこの骨折と診断されたとき、何を知り、何を医師と話すべきかを一通り把握できる構成としました。なお同じ脛骨上端の病態として、原因不明で軟骨下骨が壊死する大腿骨内顆骨壊死(SONK)もあり、骨折と病態が異なる点も後段で触れます。
脛骨高原骨折とは|関節内骨折の代表
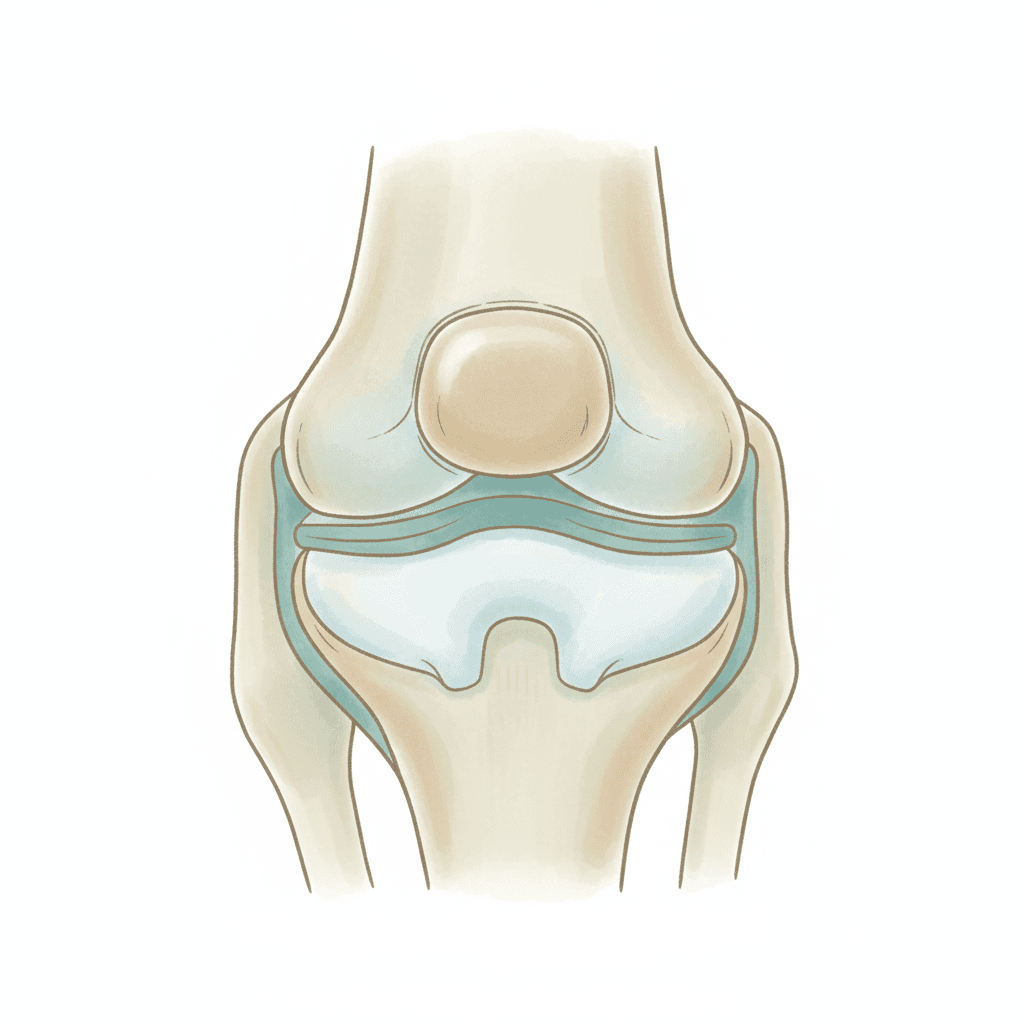
脛骨高原(tibial plateau)とは、すねの骨である脛骨の最上端、大腿骨の丸い顆部を受け止める平らな関節面のことを指します。内側プラトーと外側プラトーの2区画に分かれ、その中央に膝十字靭帯が付着する顆間隆起が立ち上がっています。膝が屈伸するときの体重の通り道がここに集中するため、強い垂直方向の力が加わると、ちょうど薄い氷の上に重い物を落としたように関節面がへこんだり、縦に裂けたりするのです。詳しい構造は膝関節の解剖学のページも合わせて確認すると理解しやすくなります。
この骨折が他の骨折と異なる最大の特徴は、折れた線が関節の内側、つまり軟骨で覆われた荷重面に達する「関節内骨折」だという点にあります。関節内骨折では1mm単位で関節面の段差を直すことが、長期成績を決定づけると言われており、整形外科の世界では「solid fixation, anatomical reduction, early motion(強固な固定・解剖学的整復・早期運動)」が共通の治療原則とされてきました。プラトー骨折はこの原則がもっとも厳格に求められる骨折の一つです。
もう一つ重要なのは、軟部組織損傷の合併率が極めて高いことです。受傷の瞬間に大腿骨顆部が脛骨に押し付けられるため、半月板が挟まれて断裂したり、内側側副靭帯(MCL)や前十字靭帯(ACL)が引き伸ばされて損傷したりします。文献では7〜8割の症例に何らかの軟部組織合併損傷が見つかると報告されており、骨折の治療と並行して半月板損傷や膝靭帯損傷の評価を欠かすことはできません。骨だけ治しても、靭帯や半月板の処置が不十分だと、結局は不安定性や疼痛が残り、二次性関節症へと進んでしまいます。
Schatzker分類と受傷機転
脛骨高原骨折を語るうえで避けて通れないのが、1979年にトロントのSchatzkerらが提唱した6型分類です。単純X線写真の正面像から骨折線のパターンを読み取り、Type IからType VIまでの重症度に並べる体系で、いまも世界中の整形外科医が手術方針を立てる際の共通言語として使っています。Type I〜IIIは外側プラトー、Type IVは内側プラトー、Type V以降は両側にまたがる重症型と覚えておくと整理しやすいでしょう。
下の表は各タイプの特徴と典型的な受傷機転、そして治療選択の方向性をまとめたものです。実際にはCTやMRIによる三次元評価で軟骨下の陥没量や粉砕程度を確認し、最終的な分類が決まることを補足しておきます。
| 分類 | 骨折の特徴 | 典型的な受傷機転 | 治療の方向性 |
|---|---|---|---|
| Type I | 外側プラトーの単純な縦割れ(splitのみ) | 若年者の高エネルギー、骨が硬く陥没しない | 転位なしなら保存療法、転位ありはスクリュー固定 |
| Type II | 外側プラトーの縦割れ+陥没(split-depression) | 中高年〜高齢者の転倒、最も頻度が高い | 陥没整復+プレート固定が標準 |
| Type III | 外側プラトーの純粋な陥没のみ(pure depression) | 骨粗鬆症のある高齢者、低エネルギー | 関節鏡補助下の整復+人工骨補填 |
| Type IV | 内側プラトーの縦割れまたは陥没 | 高エネルギー、膝の脱臼骨折に近い | 解剖学的整復+内側プレート、靭帯評価必須 |
| Type V | 両側プラトーの縦割れ(bicondylar) | 交通事故・転落の高エネルギー | 両側プレート、軟部組織の状態次第で二期的手術 |
| Type VI | 両側プラトー+骨幹端と骨幹の連続性消失 | 非常に高エネルギー、若年男性に多い | 創外固定でステージング、後日ORIF |
Schatzker分類は骨折の重症度がそのまま長期成績と相関することが知られており、Type V・VIの患者は機能スコア(KOOS)が有意に低く、最終的に約12%が人工膝関節置換術へ進むと報告されています。一方でType IやIIIの単純な型でも、関節面の段差を残すと数年単位で関節症変化が進むため、「型が軽いから安心」とは必ずしも言えません。
高エネルギー外傷 vs 低エネルギー外傷の特徴
同じ脛骨高原骨折という診断名でも、若い人が交通事故で受傷したケースと、80代の方が雨の日に転倒したケースとでは、まったく違う病態として扱う必要があります。受傷エネルギーの違いは、骨折型だけでなく軟部組織の損傷度合い、合併症のリスク、リハビリの組み立て方まで広く影響します。臨床現場ではしばしば「同じ脛骨プラトーでも別の病気」と表現されるほどです。
下の表で両者の特徴を整理してみましょう。年齢、骨密度、骨折型、軟部組織損傷、初期治療戦略、合併症リスク、復帰までの時間軸という観点で比較しています。
| 項目 | 高エネルギー外傷(若年〜中年) | 低エネルギー外傷(高齢者) |
|---|---|---|
| 典型例 | 交通事故、バイク、スキー、転落 | 自宅内転倒、屋外の段差での転倒 |
| 骨密度 | 正常、骨は硬い | 骨粗鬆症が背景にある |
| 頻度の高い分類 | Type IV・V・VI、両側プラトー粉砕 | Type II・III、外側プラトー陥没 |
| 軟部組織損傷 | 半月板・ACL・MCLなど多発 | 外側半月板損傷が中心 |
| 皮膚・コンパートメント | 開放骨折、コンパートメント症候群リスク | 皮膚は概ね保たれる |
| 初期戦略 | 創外固定でステージング後にORIF | 速やかに整復+プレート固定 |
| 復帰時期 | 全荷重まで3〜4か月、競技復帰は6〜12か月 | 全荷重まで2〜3か月、ADL復帰中心 |
高エネルギー外傷で見落とされがちなのが、コンパートメント症候群や血管・神経損傷です。脛骨上端のすぐ後ろには膝窩動脈と総腓骨神経が走行しており、Type IV以上の脱臼骨折型では血流障害をきたす可能性があります。受傷直後に足背動脈の拍動が触れにくい、足趾の感覚が鈍い、ふくらはぎが板のように硬いといった所見があれば、骨折治療を後回しにしてでも血流評価と減張切開が優先されます。
一方、低エネルギーで受傷した高齢者の多くは「ちょっと膝をひねっただけ」と訴えてレントゲンを撮らないまま数日が経過し、外側プラトーの陥没が進行してから来院することがあります。歩けても受傷時に「ボキッ」「グシャッ」という音を自覚した、膝に体重をかけられないほど痛い、内出血が広範囲に広がった、といった訴えがあれば、必ず整形外科でX線とCTを撮るべきです。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
治療|保存療法・ORIF・人工関節の選び方
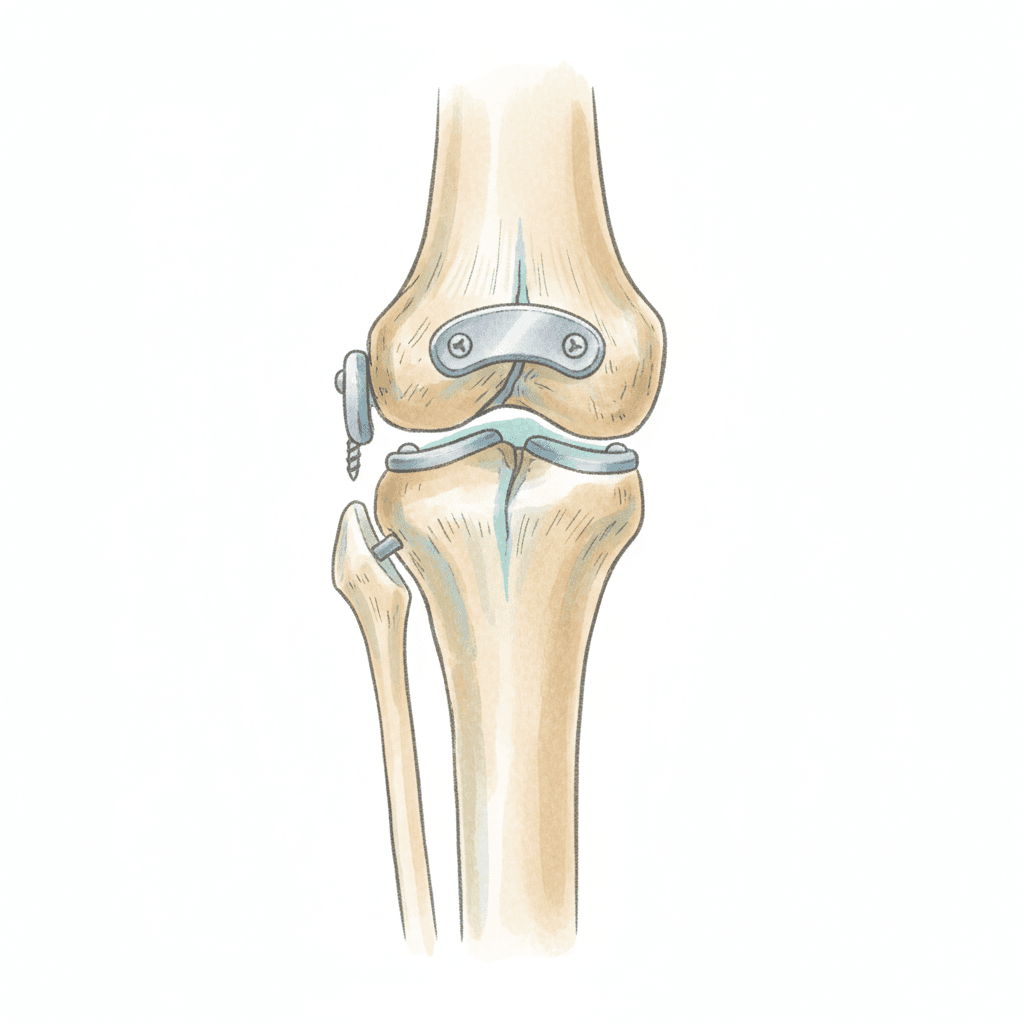
脛骨高原骨折の治療は、関節面の段差と転位の量、患者さんの年齢と活動度、骨質、合併損傷を総合して決まります。世界的なコンセンサスでは関節面の段差が概ね5mmを超える場合、もしくは外側プラトーの幅が広がる「分離(split)」が明らかな場合に手術を選択します。逆に言えばType Iの非転位例で、しかも靭帯損傷を伴わなければ、保存療法の余地が出てくるという理解です。
保存療法を選んだ場合は、ニーブレースで膝を伸展位〜軽度屈曲位に固定し、最初の4〜6週は患肢に体重をかけない非荷重で過ごします。痛みと腫れが落ち着き次第、可動域訓練を平行して始めますが、関節面の再陥没を起こさないよう週単位でX線を撮影してフォローします。骨癒合の所見が確認できる8週前後から部分荷重を開始し、3か月で全荷重を目指すのが一般的な道筋です。
手術になる場合の標準は、ORIF(観血的整復固定術、Open Reduction and Internal Fixation)です。皮膚を切開して陥没した関節面を直視下またはアーチワイヤとCアーム透視で持ち上げ、人工骨や自家骨で空洞を埋めたうえで、ロッキングプレートとスクリューで固定します。Type II・IIIでは関節鏡を併用して半月板下からカメラを入れ、整復精度を1mm単位まで追い込む施設も増えています。Type V・VIのように両側プラトーが粉々になっている例では、まず創外固定で長さと軸を保ちつつ皮膚の腫れが引くのを2週間程度待ち、二期的にプレートで内固定するステージング戦略が安全とされています。
高齢者で骨粗鬆症が強く、関節面そのものが「お煎餅のように崩れて」整復困難な場合や、すでに高度の変形性膝関節症が併存している場合は、ORIFをスキップして一期的に人工膝関節置換術(TKA)を選ぶ施設もあります。70代以降の活動度がそれほど高くない患者では、複雑な再建を頑張るよりもTKAで確実に痛みを取った方が早く生活に戻れるケースがあるためです。ただし骨欠損部にステム付きインプラントを要するなど、通常のTKAより難易度は上がります。
術後リハビリの基本は、固定が強固であることを前提に、可動域訓練を翌日から始めることです。CPM(持続的他動運動装置)でゆっくり90度まで曲げるところから始め、退院までに120度を目標にします。荷重については、Type IやII程度であれば術後4週で部分荷重、8週で全荷重の道筋が標準ですが、Type V・VIの粉砕例では完全免荷を10〜12週続けることも珍しくありません。スポーツ復帰は最短でも6か月、コンタクトスポーツや本格的な走行は1年が目安です。
脛骨高原骨折で押さえるべき5つの要点
ここまでの内容を踏まえて、患者さんとご家族が外来で医師と話すときに必ず確認しておきたい5つの要点を整理します。どれも長期予後を左右する論点であり、退院後の生活設計にも直結する事項です。
第一に、Schatzker分類の確認です。自分の骨折がType IからVIのどれに当たるかを医師に明示してもらいましょう。Type IIなのか、両側にまたがるType Vなのかで、想定すべき復帰期間も二次性関節症のリスクも大きく違ってきます。レントゲンだけでなく、必ずCTを撮って三次元的に把握してもらうことが望ましく、可能ならMRIで半月板と靭帯の状態も同時に評価してもらいましょう。
第二に、関節面の段差がどの程度残ったかです。術後あるいは保存療法後のX線で、関節面の段差が3mm以下に収まっているかを確認します。文献的には2mm以下が理想、5mm以上で長期的にOAリスクが跳ね上がるとされ、整復精度がそのまま将来の膝の寿命を決めると言って差し支えありません。
第三に、合併損傷の評価です。半月板損傷、内外側側副靭帯損傷、十字靭帯損傷の有無は、骨折治療と同じくらい重要です。これらを放置すると骨が癒合しても膝がぐらつき、結果的に荷重バランスが崩れて二次性OAが進みます。MRIでの評価結果と、それに対する治療方針(縫合・再建・保存)を必ず聞いておきます。
第四に、荷重スケジュールの厳守です。術者から指示された非荷重期間は、骨が静かに癒合するための「ガラス細工の時間」です。痛みが減ったから、と勝手に体重をかけ始めると、整復した関節面が再陥没してプレートごと崩壊する事故が起こり得ます。松葉杖や歩行器の使い方を理学療法士から学び、家屋内の段差や絨毯のめくれを事前に整理しておくことが安全な回復の前提になります。
第五に、長期フォローアップです。術後1年で「もう問題ない」と思っても、5〜10年のスパンで関節症変化が出てくる骨折です。年に1回はかかりつけ整形外科でX線を撮影し、関節裂隙の狭小化や軟骨下骨硬化を早期にキャッチすることが、痛みが本格化する前に保存的介入を始める鍵となります。
独自視点|整形外科医が見る脛骨プラトー骨折の長期予後
脛骨高原骨折は、急性期の整形外科医にとっては「いかに正確に整復し、強固に固定するか」のゲームですが、術後10年単位で患者さんを診る立場からは、まったく別の景色が広がります。手術が成功し、X線で完璧な整復が得られていても、5〜10年後に外来で「最近少し膝の内側が痛む」と訴えてくる患者は決して珍しくありません。文献的にも二次性変形性膝関節症の発症率は30〜50%とされ、Schatzker分類の重症度、整復精度、半月板の温存可否がその確率を強く規定します。
長期予後を改善する一番のポイントは、急性期に半月板をできる限り温存することだと考えています。かつては陥没した関節面を露出させるために半月板を切除して視野を確保することが普通でしたが、近年は半月板の縦切開と温存的縫合、あるいは経半月板アプローチで温存する技術が広がっています。半月板を失うと、その区画にかかる荷重ストレスが2倍以上に跳ね上がるため、何としても残すべき構造物だという認識が現場のスタンダードになりつつあります。
もう一つ強調したいのが、術後3か月から1年の「サイレント期」の過ごし方です。プレートで固定された骨は外見上は問題なく癒合しますが、関節軟骨は受傷時のインパクトで微細な損傷を負っており、6か月から1年かけてゆっくり修復されます。この時期に体重を急に増やしたり、過度な負荷をかけたりすると、軟骨の修復が追いつかず関節症変化が早回しに進みます。退院後も体重管理、大腿四頭筋トレーニング、O脚・X脚への足底板など、保存療法的なアプローチを継続することが、5年後の膝を守る最大の投資になります。
最後に、若年で受傷した患者さんに伝えたいのは、「30代で骨折した膝は、40代で違和感を出し、50代で痛みになる」という現実です。脛骨高原骨折は治療が終わった瞬間から、二次性OAとの長い付き合いが始まります。だからこそ、サプリメントや運動習慣、体重管理といった生活レベルの介入を早期から取り入れて、関節を労る発想を持ってほしいと考えています。
よくある質問
よくある質問
Q1. 脛骨高原骨折はどのくらいで歩けるようになりますか?
骨折型と治療法によって大きく異なります。Type Iの保存療法やType IIのORIFでは、術後4週から部分荷重を始め、8週で全荷重、3か月で杖なし歩行が一つの目安です。Type V・VIの粉砕骨折では完全免荷が10〜12週続くこともあり、杖なし歩行までに5〜6か月かかるケースも珍しくありません。担当医のスケジュールに従い、決して焦らないことが肝心です。
Q2. 保存療法で治せるケースはありますか?
あります。具体的にはSchatzker Type Iで関節面の段差が2mm以下、靭帯損傷を伴わない例が代表的です。ただし保存療法を選んだ場合でも、最初の数週間で関節面が再陥没してくる可能性があるため、週単位でのX線フォローと厳格な非荷重管理が前提です。安易に「ギプスだけで治る」と考えるのは危険です。
Q3. プレートは抜釘した方がよいですか?
必須ではありません。骨癒合が完了し、症状もない場合はプレートを残したまま生活する患者さんも多くいます。一方で、皮膚直下にプレートが触れて違和感がある、寒い季節に金属が冷えて痛む、登山やバイクなど活動性が高くインプラント周囲骨折のリスクを下げたい、といった事情があれば術後1〜2年で抜釘を検討します。抜釘自体は外来手術または短期入院で行えます。
Q4. 二次性変形性膝関節症はどのくらいの確率で起きますか?
長期追跡研究では5〜10年で30〜50%に何らかの関節症変化が現れるとされています。Type V・VIの重症型、関節面の段差が5mm以上残った例、半月板を切除した例で特にリスクが高くなります。一方で解剖学的整復に成功し、半月板を温存できれば、20〜30%程度に抑えられるとの報告もあります。
Q5. スポーツ復帰はいつから可能ですか?
軽いジョギングは6か月、ランニングや切り返し動作のあるスポーツは9〜12か月、コンタクトスポーツやスキー・スノーボードは1年が目安です。復帰前には大腿四頭筋とハムストリングの筋力が反対側の85%以上に戻っているか、片脚スクワットや片脚ジャンプテストで左右差が許容範囲内かを評価することが望ましく、自己判断での復帰はおすすめしません。
Q6. 高齢者でも手術は受けられますか?
基本的には受けられます。むしろ高齢者こそ早期にORIFまたはTKAで安定した膝を取り戻し、ベッド上の期間を最小化する方が、寝たきりや認知機能低下を防ぐうえで有利とされています。骨粗鬆症が強い場合は、ロッキングプレートに加えて人工骨補填、骨粗鬆症治療薬の併用などを工夫します。年齢だけで保存療法に流れず、全身状態と活動度から治療を選ぶ時代になっています。
Q7. 交通事故での後遺障害認定はどうなりますか?
脛骨高原骨折は後遺障害認定の対象になりやすい外傷で、可動域制限が大きい場合は12級または10級、痛みや神経症状が残る場合は12級または14級などが目安となります。等級認定には可動域の他動測定、X線・CTでの変形所見、症状固定時期の判断などが必要で、整形外科医による正確な後遺障害診断書の作成が重要です。詳細は弁護士など専門家への相談を併せて検討してください。
Q8. 同じ膝の上端でも、SONK(大腿骨内顆骨壊死)とは何が違うのですか?
脛骨高原骨折は外傷で骨が割れる病態なのに対し、SONKは外傷の有無に関わらず軟骨下骨が虚血で壊死する病態です。発症年齢は重なる部分もありますが、SONKは大腿骨側、プラトー骨折は脛骨側というように、損傷部位の上下が異なります。両者ともに二次性変形性膝関節症の入り口になり得るため、MRIでの早期診断と適切な荷重管理が共通の鍵となります。
参考文献
- [1]Classifications in Brief: Schatzker Classification of Tibial Plateau Fractures- Clinical Orthopaedics and Related Research (PMC)
Schatzker分類の原著解説。Type I〜VIの定義、画像診断との対応、長期成績との相関を整理した整形外科分野の標準的レビュー。
- [2]Schatzker Classification of Tibial Plateau Fractures: Use of CT and MR Imaging Improves Assessment- RadioGraphics
CT・MRIを用いた脛骨高原骨折の画像評価が単純X線より分類精度を高めることを示した放射線科の総説。手術計画への寄与を解説。
- [3]Tibial Plateau Fractures- Physiopedia
脛骨高原骨折の疫学、評価、術後リハビリテーションの段階的進行をまとめた国際的な理学療法リソース。荷重スケジュールと復帰基準を網羅。
- [4]Tibial Plateau Fractures (Orthopaedic Trauma Association Lecture)- Orthopaedic Trauma Association
外傷整形外科学会の教育講義スライド。受傷機転、Schatzker分類、ORIFテクニック、ステージング戦略を体系的に解説。
- [5]
- [6]
膝の長期ケアを考えるあなたへ
膝の長期ケアを考えるあなたへ
脛骨高原骨折は、急性期の治療だけで完結する病気ではありません。骨が癒合した後も、軟骨の修復、筋力の再構築、体重管理、栄養面でのサポートといった保存療法的アプローチを継続することが、5年後10年後の膝の状態を大きく左右します。とりわけ二次性変形性膝関節症の進行を抑えるには、関節の負担を減らす生活習慣と、軟骨成分・抗炎症成分を補うサプリメントが現実的な選択肢として広く検討されています。
当サイトでは、グルコサミン・コンドロイチン・コラーゲン・MSM・プロテオグリカンといった主要成分の科学的エビデンスを比較しながら、膝の長期ケアに役立つサプリメントをランキング形式でまとめています。骨折後のリハビリと並行して、自分の生活に合った一品を選ぶ参考にしてください。
まとめ
脛骨高原骨折は、若年者の高エネルギー外傷から高齢者の低エネルギー転倒まで、幅広い背景で発生する関節内骨折です。Schatzker分類のType I〜VIで重症度が整理され、Type Iの非転位例を除いては原則ORIFが選択されます。半月板や靭帯の合併損傷が7〜8割と高く、これらを的確に処置できるかどうかが将来の機能を決めると言って過言ではありません。
長期的には5〜10年で30〜50%に二次性変形性膝関節症が現れるため、急性期の解剖学的整復と半月板温存に加え、退院後の体重管理、筋力維持、軟骨ケアといった保存療法的アプローチを長期間継続することが重要です。整形外科外来でのフォローを欠かさず、X線で関節の経過を追いながら、必要に応じて人工膝関節置換術などの次の治療段階を検討する。これがプラトー骨折と上手に付き合うための基本姿勢です。骨折を契機に膝への意識が高まったご本人とご家族が、生活の質を長く維持できることを願っています。
続けて読む

2026/4/29
米ARPA-H「NITROプロジェクト」が骨・軟骨再生で動物モデル成功|2027年人間試験開始予定の現実
米連邦機関ARPA-Hの「NITRO」プログラムが2026年4月、Duke・Columbia・CU Boulderの3チームによる骨と軟骨を再生する治療法の動物モデル成功を発表しました。2027年の人間試験開始を目指し、注射剤・3Dプリント膝関節・living knee implantの3本柱で進行中です。本記事では各チームの具体的成果、過去のタネズマブ挫折に学ぶ「FDA Fast Track ≠ 承認」の教訓、日本到来時期の冷静な予測、そして50〜70代読者が今できることまで、整形外科ガイドラインの視点から独自に解説します。

2026/4/28
高齢者の転倒予防と膝|フレイル・サルコペニア時代に膝を守る完全ガイド
高齢者の転倒は年間20〜30%が経験し、膝の骨折(脛骨高原・大腿骨遠位・膝蓋骨)や寝たきり、フレイル進行を招きます。Otago運動・太極拳・環境整備・服薬見直し・ビタミンDなど多面的転倒予防プログラムを整形外科医が解説。膝機能とバランス機能の関係、転倒後の対応、家族の支援まで網羅。

2026/4/28
食事療法と膝OA|地中海食・抗炎症食で関節を守るエビデンス完全ガイド
変形性膝関節症(膝OA)と食事の関係を臨床エビデンスに基づき解説。地中海食・抗炎症食・ω3:ω6比・ポリフェノール・体重減少の効果と、日本人向け実践プランを整形外科医視点で詳しく紹介します。

2026/4/28
スキー・スノーボードと膝損傷|ACL断裂好発スポーツの予防完全ガイド
スキーは膝靭帯損傷が極めて多く、特にACL断裂はphantom foot機転で発生する。スノーボードは上肢損傷が中心だが膝も無視できない。受傷機転、ビンディング解放値、予防トレーニング、復帰までを医学エビデンスで解説。

2026/4/28
腸内細菌と膝OA|「Gut-Joint axis」の最新研究と実践ガイド
膝の変形性関節症(OA)と腸内細菌叢の関係を解説。短鎖脂肪酸、リーキーガット、プロバイオティクス・プレバイオティクスの臨床試験、INSPIRE試験、地中海食、ビタミンD・オメガ3まで、Gut-Joint axisの最新研究と限界を整形外科視点でまとめます。