
変形性膝関節症の手術|TKA・UKA・HTOの選び方と費用を徹底比較
変形性膝関節症の手術には人工膝関節全置換術(TKA)、単顆置換術(UKA)、高位脛骨骨切り術(HTO)の3種類があります。適応・費用・入院期間・耐用年数・合併症を比較し、年代別の選び方と2026年改定のロボット支援TKAも解説。
この記事のポイント
変形性膝関節症の手術には、膝全体を人工関節に置き換えるTKA、膝の片側だけを置き換えるUKA、自分の骨を切って脚のまっすぐさを整えるHTOの3種類があります。年齢や変形の程度、活動性によって最適な術式が変わり、費用は健康保険と高額療養費制度の利用で自己負担はおおむね10万円前後に収まることが多いです。この記事ではそれぞれの手術の特徴と選び方を、医師の解説をもとにやさしく整理しました。
目次
「ヒアルロン酸注射も飲み薬も試したけれど、膝の痛みが取れない」「階段を降りるのがつらくて外出がおっくうになった」。こうした段階まで進んだ変形性膝関節症では、医師から手術を勧められることがあります。ただ、ひとくちに膝の手術といっても選択肢は1つではありません。大きく分けて3つの手術方法があり、どれを選ぶかで入院期間やリハビリの内容、費用、そして手術後の生活まで変わってきます。
この記事では、人工膝関節全置換術(TKA)、人工膝関節単顆置換術(UKA)、高位脛骨骨切り術(HTO)という3つの手術について、医師や学会が公表している情報をもとに比較します。さらに2026年度の診療報酬改定で評価が引き上げられた「ロボット支援TKA」の最新動向もふれ、年代や生活スタイル別の選び方までひと通り分かる内容にまとめました。手術を検討している方やご家族の参考になれば幸いです。
変形性膝関節症で手術を考えるのはどんな時?
変形性膝関節症とは、膝のクッションにあたる軟骨がすり減り、骨が変形していく病気です。初期は立ち上がりのときに少し痛む程度ですが、進むにつれて歩行や階段、正座などに支障が出てきます。日本人工関節学会などの資料によると、国内の人工膝関節手術は年間およそ10万件に達しており、ここ10年で約1.5倍に増えています。それだけ膝の痛みに悩む方が多く、手術が身近な選択肢になってきたということです。
ただし、すべての方がいきなり手術になるわけではありません。まずは薬物療法、ヒアルロン酸注射、運動療法、装具療法などの「手術をせずに治す方法(保存療法)」を半年から1年ほどしっかり試します。それでも痛みが取れず、歩く距離が短くなる、階段が降りられない、夜間も痛みで眠れないといった日常生活への影響が大きいときに、手術が検討の俎上にのってきます。
手術の時期を決める基準は、年齢そのものよりも「その人がどんな生活を取り戻したいか」です。買い物や旅行、孫と遊ぶ、趣味の園芸を続けたい、といった具体的な希望を主治医と共有すると、適切な術式と手術時期が見えてきます。
TKA・UKA・HTO 3つの手術を一覧で比較
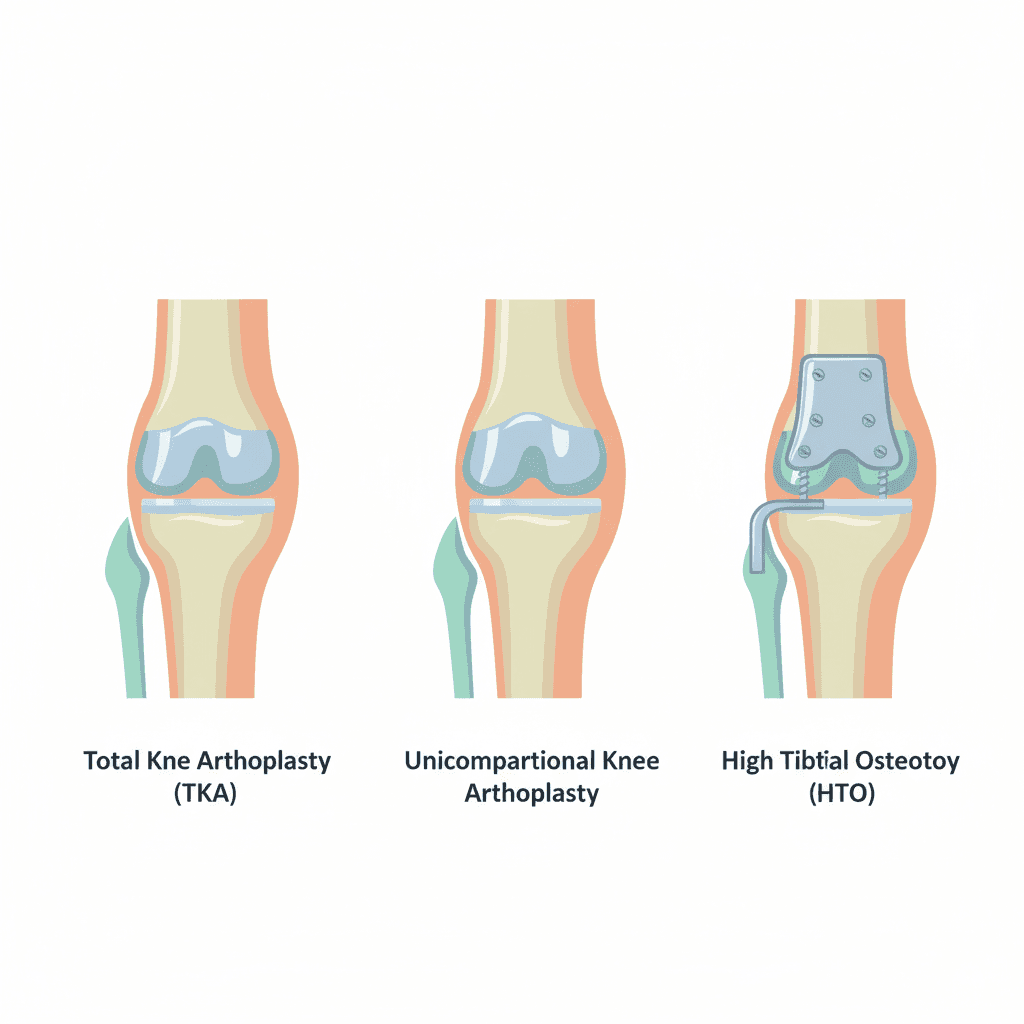
変形性膝関節症の手術は、大きく「人工関節に置き換える手術」と「自分の骨を活かす手術」の2系統に分かれます。前者がTKAとUKA、後者がHTOです。それぞれの位置づけと大まかな特徴を表で並べてみると、自分に合いそうなのはどれか当たりをつけやすくなります。
| 項目 | TKA | UKA | HTO |
|---|---|---|---|
| 正式名称 | 人工膝関節全置換術 | 人工膝関節単顆置換術 | 高位脛骨骨切り術 |
| やることをひとことで | 膝全体を人工関節に | 膝の片側だけ人工関節に | 脚の曲がりを骨ごと矯正 |
| 主な対象年齢 | おおむね65歳以上 | 60〜75歳前後 | 40〜65歳前後 |
| 自分の関節を残す | 残らない | 一部残る | すべて残る |
| 手術時間の目安 | 約1〜2時間 | 約30分〜1時間 | 約1〜2時間 |
| 入院期間の目安 | 3〜4週間 | 2〜3週間 | 3〜5週間 |
| 本格復帰の目安 | 術後3〜6か月 | 術後2〜4か月 | 術後6〜12か月 |
| 耐用年数の目安 | 20〜25年 | 15〜20年 | 10〜15年 |
| スポーツ復帰 | 軽い運動のみ | 軽い運動のみ | 多くの運動が可能 |
ひとくちに言えば、TKAは変形が進んだ方向けの「万能型」、UKAは変形が片側だけに限られた方向けの「低侵襲型」、HTOは比較的若くて活動性の高い方向けの「関節温存型」というすみ分けになります。どの術式にもそれぞれ得意と不得意があり、優劣ではなく「合うかどうか」で選ぶのが原則です。
人工膝関節全置換術(TKA)とは
TKAとは膝関節の全体を人工関節に置き換える手術です。大腿骨(太ももの骨)、脛骨(すねの骨)、膝蓋骨(お皿の骨)が組み合わさる部分の傷んだ表面を削り、金属とポリエチレンでできた人工関節をセメントなどで固定します。日本国内で年間およそ8万件以上と、もっとも多く行われている膝の人工関節手術です。
TKAの主な適応
TKAが向いているのは、膝の軟骨の傷みが広い範囲に及び、O脚やX脚の変形が強くなった方です。関節リウマチによる変形や、保存療法で痛みがコントロールできない重度の変形性膝関節症が代表的な適応となります。膝の内側だけでなく外側やお皿の裏側にも軟骨の傷みが広がっている場合、UKAでは対応しきれないため、TKAが選ばれます。
TKAのメリット
もっとも大きなメリットは「痛みがしっかり取れる」ことです。日本整形外科学会の資料でも、術後1年で歩行時の痛みが大きく軽減する方が大多数と報告されています。さらに変形した脚がまっすぐに整い、見た目の改善と姿勢の安定も期待できます。耐用年数はおおむね20〜25年とされ、70代で手術を受けても一生にわたり入れ替えずに済むケースが多いのも特徴です。
TKAのデメリット
一方で、正座や深くしゃがむ動作は基本的に難しくなります。また骨を削る量がUKAよりも多いため、手術の傷跡や一時的な出血量、術後のリハビリ期間もやや長めです。硬い人工関節が入ることで「膝に違和感が残る」と感じる方が一定数いるのも正直なところで、満足度は「まったく違和感がない」までいかず「手術前に比べて格段に楽」というレベルに落ち着くケースもあります。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
人工膝関節単顆置換術(UKA)とは
UKAとは膝の内側または外側の片側だけを人工関節に置き換える手術です。膝関節は内側・外側・お皿の下という3つの区画に分かれていて、そのうち1つの区画だけが傷んでいる方が対象になります。多くの場合、内側の軟骨だけがすり減って痛みを出しているケースで選ばれます。日本人工関節学会の登録データでは、UKAの初回手術は年間1万4千件ほどで、TKAに比べると少数派ですが確実に選択肢として定着しています。
UKAの主な適応
適応の目安は、膝の変形が軽度から中程度で、傷みが内側か外側の片方に限られていること、前十字靭帯(膝の中心を支える靭帯)がしっかり機能していること、そしてO脚やX脚の曲がりがそこまで強くないことです。年齢的には60代後半から70代前半で、体重管理がある程度できている方によく適応されます。
UKAのメリット
UKAはTKAに比べて骨を削る量が約6分の1ですみ、自分の前十字靭帯や後十字靭帯もそのまま残せます。そのため術後の膝の動きがより自然に近く、「自分の膝が戻ってきた」と感じやすいと言われています。傷口が小さく出血も少ないため、入院期間も2〜3週間とTKAより短く、術後のリハビリの立ち上がりも早いのが特徴です。正座ができる方もいます。
UKAのデメリット
残っている他の区画の軟骨が将来傷んでくると、UKAでは対応しきれず、追加でTKAへ入れ替える再手術が必要になる場合があります。日本人工関節学会のデータでも、UKAの再手術理由の多くは「人工関節のゆるみ」と「他の区画の摩耗」で、TKAより再手術率がやや高めです。耐用年数は15〜20年前後とされ、選ぶ際には「将来もう一度手術になる可能性」も含めて主治医と相談することが大切です。
高位脛骨骨切り術(HTO)とは
HTOとは自分の脛骨(すねの骨)の上部を切って角度を整え、脚のまっすぐさを取り戻す手術です。人工関節は使いません。内側の軟骨だけがすり減っていてO脚になっている方の場合、体重がかかる荷重線を内側から中央〜外側に寄せることで、傷んだ部分にかかる負担を減らす仕組みになっています。金属プレートとスクリューで固定し、半年から1年ほどかけて骨がしっかりつながるのを待ちます。
HTOの主な適応
HTOが向いているのは、40代から60代前半の比較的若く、スポーツや農作業、立ち仕事などで高い活動性を求めたい方です。軟骨の傷みが内側に限られていて、外側の軟骨と膝のお皿まわりが保たれていること、O脚がそこまで強すぎないこと、喫煙していないこと(骨のつきが悪くなるため)などが条件になります。体重が重すぎる方は、先に減量してから検討するケースもあります。
HTOのメリット
最大のメリットは自分の膝関節をそのまま残せることです。手術後も正座や深くしゃがむ動作が可能なことが多く、テニスやゴルフ、ランニングなど比較的活動的なスポーツにも復帰しやすい傾向があります。人工関節のような「耐用年数で入れ替え」という概念がなく、手術を受けた膝でその後の人生を長く過ごせる可能性があります。
HTOのデメリット
デメリットは、骨がつながるまでの期間が長く、入院とリハビリの道のりがもっとも長いことです。一般的には術後3〜5週の入院後、松葉杖や装具を使いながら徐々に体重をかけていき、本格的に元の生活に戻るまでに6か月から1年かかります。さらに、10〜15年ほど経過して変形が進行した場合は、将来的にTKAへ移行するケースもあります。短期的には大変ですが、長期で見ると「自分の膝を温存しながら時間を稼ぐ」治療と理解しておくとよいでしょう。
自分に合う手術の選び方|年代・ライフスタイル別マトリクス

どの術式が合うかは、変形の重症度(レントゲンでの軟骨のすり減り具合)に加えて、年齢、体重、仕事や趣味の活動度、そしてどんな生活を取り戻したいかによって変わります。ここでは典型的なパターンを整理しました。最終判断は主治医との相談が前提ですが、受診前のイメージづくりに役立ててください。
40代〜60代前半で活動性が高い方
第一候補はHTOです。自分の関節を残せるため、術後もゴルフやテニス、登山などのスポーツに戻りやすく、正座も可能なことが多いためです。ただし変形が強すぎたり、外側の軟骨も傷んでいる場合はHTOの適応から外れます。その場合は少し若くてもUKAやTKAを検討することになります。
65〜75歳で日常生活を楽にしたい方
UKAかTKAが中心の選択肢になります。内側のみの変形で靭帯がしっかりしていればUKA、変形が広がっていればTKAという判断が一般的です。この年代は「買い物や旅行を楽にしたい」「孫と公園を歩きたい」というライフスタイル重視で選ばれる方が多く、入院期間の短さで選ぶならUKA、確実に痛みを取りたいならTKAと考えるとよいでしょう。
75歳以上で痛みを確実に取りたい方
基本的にはTKAが選ばれやすくなります。骨の質が弱っている方でも安定して固定でき、耐用年数も20〜25年と長いため、1回の手術で一生をカバーしやすいからです。ただし全身の持病(心臓や呼吸器の病気)がある場合は、術前検査と内科医との連携を十分に行う必要があります。
選ぶ時に主治医に確認したい質問リスト
- 私の変形は内側だけですか、外側やお皿の裏側にも広がっていますか
- 前十字靭帯や後十字靭帯の状態はどうですか
- 3つの術式のうち、自分に合う可能性があるのはどれですか
- それぞれの入院期間とリハビリの見込みを教えてください
- 人工関節の耐用年数と、再手術が必要になる可能性はどれくらいですか
- 術後にやりたい趣味や仕事に戻れそうですか
この質問をメモして受診すると、短い診察時間でも判断に必要な情報が集まりやすくなります。
ロボット支援TKAの最新動向|2026年度診療報酬改定で何が変わったか
ロボット支援TKAとは、ロボットアーム型の手術支援機器を使って、より正確に骨を削り人工関節を設置する手術方法です。代表的な機種にMAKO、CORI、ROSAなどがあり、CTで撮影した患者さん自身の膝の形をもとに、切る角度や深さをミリ単位で調整します。日本国内でも大学病院や関節専門病院を中心に導入が進んでいて、2026年1月には佐賀大学がMAKOを導入するなど、地域基幹病院にも広がりつつあります。
2026年度改定で新設された評価
厚生労働省の2026年度診療報酬改定では「人工膝関節置換術(手術支援装置を用いるもの)」としてロボット支援TKA専用の点数が新設されました。点数は42,190点(約42万円)で、従来のTKA(約38万円)より引き上げられています。これはロボット支援で骨切りの精度が上がり、患者さんの膝の形に合わせた設置ができることを国も評価した動きです。なお、患者さんの自己負担額は健康保険と高額療養費制度の適用対象であり、ロボット支援かどうかで大きく変わるわけではありません。
ロボット支援で何が変わるのか
国内外の研究では、ロボット支援TKAのほうが骨切りの精度(角度や深さのばらつき)が有意に小さく、術後早期の機能回復が早い傾向があると報告されています。手術中にリアルタイムで靭帯のバランスを確認できるため、人工関節が入った後の膝の動きも自然になりやすいと考えられています。ただし、術後1年以上の長期成績については現在データを蓄積中で、「ロボット支援のほうが耐用年数が長い」と断定できる段階にはまだ至っていません。
ロボット支援TKAを受けるときの注意点
すべての病院にロボット支援装置があるわけではなく、地域によっては対応施設が限られます。また装置があっても、執刀医がロボット支援の経験を十分に積んでいるかどうかで結果が変わる可能性もあります。「新しい技術だから絶対によい」ではなく、「自分のケースでどんなメリットがあるか」を主治医とよく話し合うことが大切です。
手術の費用と高額療養費制度|実際の自己負担はいくら?
膝の手術は高そうに思えますが、いずれも健康保険が使える治療で、さらに高額療養費制度を組み合わせると窓口の支払いを大きく抑えられます。実際にどれくらいの出費になるのかを整理します。
総医療費の目安
| 手術 | 入院期間 | 総医療費(保険適用前) |
|---|---|---|
| TKA(全置換) | 3〜4週間 | 約200万〜250万円 |
| UKA(単顆) | 2〜3週間 | 約180万〜220万円 |
| HTO(骨切り) | 3〜5週間 | 約150万円前後 |
総医療費には手術料、人工関節やプレートなどの医療機器代、麻酔料、リハビリ料、食事代、入院基本料などが含まれます。数字だけ見ると大きな金額ですが、保険と高額療養費制度を使うことで実際の支払いはこの数分の1以下になります。
高額療養費制度で実際の自己負担はどれくらいに
高額療養費制度とは、1か月あたりの医療費の自己負担に上限を設ける仕組みです。たとえば年収が約370万〜770万円の方で70歳未満の場合、1か月の自己負担上限は約9万円前後に収まります。年金収入中心の70歳以上の方なら、さらに低く5〜6万円程度になるケースが多く、非課税世帯であれば1か月あたり2万4千円程度まで下がります。つまり多くの方で、1回の入院で病院に支払う金額は10万円前後に落ち着くイメージです。
ただしこの制度には差額ベッド代(個室代)や食事代の一部、病衣のレンタル代などは含まれません。個室を希望するかどうか、入院が月をまたぐかどうかで実際の支払いは変わってくるため、入院前にソーシャルワーカーや事務窓口で概算を聞いておくと安心です。また「限度額適用認定証」を事前に申請しておくと、窓口での支払いが最初から上限までで済むので、退院時の支払いが楽になります。
民間の医療保険やがん保険と手術給付金
加入している医療保険によっては、人工関節置換術や骨切り術に対して手術給付金が支払われることがあります。契約内容によって金額が違うため、手術が決まったら加入している保険会社に連絡して、給付対象になるかと必要書類を確認しておきましょう。入院日数に応じた入院給付金も受け取れる場合が多いです。
入院中のリハビリと退院後の流れ
手術のイメージと同じくらい大切なのがリハビリの流れです。「いつから歩けるのか」「どれくらいで家に戻れるのか」を事前に知っておくと、心の準備も整います。ここでは術式ごとのおおまかなリハビリスケジュールを紹介します。
TKA・UKAのリハビリスケジュール
- 手術当日〜翌日:ベッド上で膝の曲げ伸ばし運動を開始
- 2〜3日目:平行棒や歩行器で立ち上がり、数メートル歩く
- 1週目:歩行器や松葉杖で病棟内を歩く
- 2週目:杖歩行、階段昇降の練習
- 3〜4週目:退院(UKAは2週前後で退院可能なことも)
- 退院後1〜3か月:外来リハビリや自宅運動で動きを戻す
- 3〜6か月:ウォーキング、水中歩行、軽いゴルフに復帰
HTOのリハビリスケジュール
- 手術直後〜1週目:ベッド上の運動、車椅子移動中心
- 2〜3週目:松葉杖で部分的に体重をかけて歩行練習
- 4〜6週目:両松葉杖でほぼ全体重をかけて歩く
- 3か月前後:片松葉杖、または杖なし歩行へ
- 6〜12か月:骨の癒合を確認しながらスポーツへ徐々に復帰
リハビリが順調に進むためのコツ
X(旧Twitter)上でも「術後1週間はとにかく痛かった」「でも2週間目から急に動けるようになった」という体験談が多く投稿されています。一般的に最初の1〜2週間がもっとも痛みとの戦いになりますが、この時期を乗り切ると一気に日常生活が楽になる方が多いのが実態です。大切なのは、痛み止めを我慢せずに使ってリハビリをしっかり行うこと、自宅に帰ってからも毎日10〜15分の膝の運動を続けること、そして転倒しない環境を家族と一緒に整えることです。
合併症リスクと予防|感染症・血栓・ゆるみ
どの手術にもリスクはつきものですが、膝の手術で特に押さえておきたいのは「感染症」「深部静脈血栓」「人工関節のゆるみ」の3つです。それぞれの頻度と予防のポイントを見ていきます。
感染症(深部感染)
手術の傷口や人工関節に細菌が入り込んで炎症を起こすもので、再手術のもっとも多い原因です。日本人工関節学会の登録データでは、TKAの再手術理由の約半数が感染に関連しています。初回手術での発生率はおおむね1〜2%と低く抑えられていますが、糖尿病、関節リウマチで免疫を抑える薬を使っている方、栄養状態が悪い方ではやや上がります。予防のために、手術前から血糖コントロールや歯周病・虫歯の治療、栄養状態の改善を進めておくことが大切です。
深部静脈血栓症(エコノミークラス症候群)
長時間動かないことで脚の静脈に血の塊ができ、それが肺に飛ぶと命に関わることもある合併症です。膝の手術後は発生しやすく、研究ではTKA後で8%前後、HTO後で13%前後という報告があります。現在は術中から弾性ストッキングやフットポンプ、抗凝固薬(血を固まりにくくする薬)を使って予防を徹底しているため、実際に症状が出る方はかなり減ってきています。術後も早い段階から足首を動かす運動を続けることが、自分でできる予防になります。
人工関節のゆるみ・摩耗
長年使っているうちに人工関節と骨の境目にゆるみが出たり、ポリエチレンの部分がすり減ったりすることがあります。TKAでは15年で85〜90%、20年でも70〜80%の方がゆるみなく使い続けられていると報告されています。UKAはTKAより再手術率がやや高めですが、適応を選べば良好な成績が出ています。骨粗しょう症の治療、適正体重の維持、激しいスポーツを避けることが、ゆるみを遅らせるための基本です。
その他のリスク
ほかにも手術中・手術後の出血、神経の一時的な麻痺、術後の膝の可動域制限(膝が十分に曲がらない状態)などが起こる可能性があります。HTOの場合は、プレートやスクリューが皮膚の下で違和感を出すことがあり、骨がしっかりついた1〜2年後に抜去する手術を別途行うケースもあります。どのリスクも主治医にていねいに確認しておくと、術後に不安になったときに対処しやすくなります。
手術を決める前にやっておきたいこと
手術の日程が決まったら、体調を整える時間は意外と限られています。術後の回復をスムーズにするために、手術までの数か月でできることを整理しておきましょう。
体重と筋力の調整
体重が1kg増えると、歩くときに膝にかかる負担は3kg分増えると言われています。これは500mlのペットボトル6本分を膝の上に乗せて歩くようなイメージで、わずかな減量でも手術後の膝にとって大きな助けになります。また太ももの前側の筋肉(大腿四頭筋)は、膝を支えるうえでもっとも重要な筋肉です。手術前から椅子に座って膝を伸ばす運動や、仰向けで足を持ち上げる運動を毎日続けると、術後のリハビリの立ち上がりが早くなります。
持病のコントロール
糖尿病、高血圧、心臓の病気、慢性腎臓病などがある方は、それぞれの主治医と連携して手術前にしっかりコントロールしておきます。特に血糖値(HbA1c)は感染症リスクに直結するため、整形外科医から「もう少し下げてから」と言われることもあります。歯科の受診もぜひ済ませておきましょう。虫歯や歯周病の菌が血流に乗って人工関節にたどり着くと、感染の原因になることがあります。
家の環境整備と家族の協力
退院後の自宅で困らないために、寝室を2階から1階へ移す、玄関や浴室に手すりをつける、床に敷いてあるマットをなくすといった準備をしておくと安心です。最初の1〜2か月は買い物や料理が大変になることもあるため、家族や配偶者と事前に家事分担を話し合い、必要であれば介護保険やデイケアの利用も検討します。
よくある質問
よくある質問
Q. 手術を受けたら正座はできますか?
TKAの場合は基本的に正座は避けるよう指導されます。UKAではできる方もいますが、個人差があります。HTOは自分の関節を残すため、比較的正座しやすい術式です。ただしどの術式でも、膝の可動域は術前の状態と手術内容で変わるため、主治医に自分のケースで可能かを確認してください。
Q. 両膝を同時に手術できますか?
TKAでは両膝同時手術を行っている施設もあります。1回の入院と1回の麻酔で済むメリットがありますが、出血量や心肺への負担が大きく、年齢や全身状態の条件が厳しくなります。多くの施設では数か月空けて左右を別々に手術する方法が一般的です。
Q. 仕事にはいつ復帰できますか?
デスクワークならTKA・UKAで術後6〜8週間、立ち仕事や軽作業で3〜4か月が目安です。HTOは骨の癒合を待つ必要があるため、力仕事の方は半年から1年ほど見ておく必要があります。職場と相談して段階的に復帰するのが無理のないやり方です。
Q. 人工関節が入ると空港の金属探知機で鳴りますか?
チタンやコバルトクロムの人工関節が入っていると、空港の金属探知機で反応することがあります。病院で「人工関節証明書」を発行してもらえるので、旅行前に受け取って持参しておくとスムーズです。最近は国内空港では機器の感度が上がり、鳴ってもすぐ説明できれば問題ないケースがほとんどです。
Q. 手術を受ける病院はどう選べばよいですか?
年間の手術件数、整形外科医の専門性(関節専門か)、リハビリ体制、ロボット支援の有無などが目安になります。日本人工関節学会の認定医がいる施設や、年間100件以上の人工関節手術を行っている施設は、経験値の面で安心材料の一つになります。セカンドオピニオンを受けて複数の医師の意見を聞くのも、納得のいく選択につながります。
参考文献・出典
- [1]
- [2]
- [3]
- [4]
- [5]
手術前の準備と膝の健康維持に
手術のタイミングを少しでも先に延ばしたい方や、手術後の回復をスムーズに進めたい方にとって、毎日の栄養サポートは大切な一歩になります。膝の軟骨や筋肉の材料となる成分を日常的に補うことで、保存療法の効果を高めたり術後のリハビリをサポートしたりできる可能性があります。体質や体調、服用中の薬によって合う合わないがあるため、糖尿病や抗凝固薬の治療を受けている方は主治医や薬剤師に相談してから取り入れましょう。
まとめ|自分と家族で納得できる手術選びを
変形性膝関節症の手術には、膝全体を置き換えるTKA、片側だけを置き換えるUKA、自分の骨を切って整えるHTOという3つの選択肢があります。どれが一番よいという話ではなく、変形の程度、年齢、生活スタイル、体力、そして取り戻したい暮らし方によって最適解が変わってくるのが実際のところです。費用は保険と高額療養費制度で10万円前後の自己負担に収まるケースが多く、経済面だけで手術をあきらめる必要はありません。
2026年度の診療報酬改定ではロボット支援TKAの評価も引き上げられ、より精度の高い手術が身近になりつつあります。一方で、どんな新しい技術も主治医との信頼関係と十分な情報収集の上に成り立ちます。この記事を参考に、ご自身とご家族で納得できるまで質問をぶつけ、自分らしい選択を進めていただけたらと思います。手術はゴールではなくスタートです。術後の生活を少しでも楽しく、活動的に過ごすために、日々のセルフケアと無理のない運動もあわせて続けていきましょう。
続けて読む

2026/4/20
コンドロイチンの効果とエビデンス|グルコサミンとの違い・副作用・選び方
コンドロイチンの効果は本当にある?最新の研究とアメリカ・ヨーロッパの専門学会ガイドラインを整理。グルコサミンとの違い、医薬品とサプリの差、併用効果、推奨量、副作用、選び方を薬学的に徹底解説します。

2026/4/20
2026年 膝OAガイドライン動向|日本・米国・欧州を徹底比較
2025〜2026年の膝の変形性関節症ガイドライン動向を徹底解説。日本のJOA 2023、米国のアメリカリウマチ学会、欧州OARSIの推奨を比較。運動・減量・注射・サプリ・PRPで何が共通し何が違うのか、日本の読者向け要点をまとめます。

2026/4/20
肥満治療薬(GLP-1・SGLT2)の膝OAへの効果|最新臨床研究2025-2026
GLP-1受容体作動薬(セマグルチド等)とSGLT2阻害薬が変形性膝関節症にもたらす影響を、STEP9試験などの最新研究と日本での処方動向から整理。医師監修の立場で冷静に解説します。

2026/4/20
膝の痛みに効く薬|湿布・塗り薬・内服薬の正しい選び方
膝の痛みに使う湿布・塗り薬・飲み薬の違いと選び方を整形外科ガイドライン準拠でわかりやすく解説。市販薬と処方薬、副作用、高齢者の注意点、漢方の位置づけまで網羅します。

2026/4/20
膝が伸びない・曲がらない|拘縮の原因とリハビリ法
膝が伸びない・曲がらないのは拘縮のサインかもしれません。伸展制限・屈曲制限の原因疾患(変形性膝関節症・半月板損傷・術後拘縮など)、自宅リハビリ、受診の目安を理学療法士の視点でわかりやすく解説します。