
膝が腫れる・熱を持つ|原因・対処法・受診の目安を医師監修で解説
膝が腫れて熱を持つとき、考えられる病気(関節水腫・化膿性関節炎・痛風・偽痛風・関節リウマチ)の見分け方、自宅でできるRICE応急処置、すぐ病院へ行くべきRed Flag症状をわかりやすく解説します。
この記事のポイント
膝が腫れて熱を持つ主な原因は、関節の内側で起こる炎症です。多くは関節水腫(かんせつすいしゅ:関節の中に水が溜まる状態)や変形性膝関節症、痛風・偽痛風などが関係します。ただし激しい痛みや発熱をともなう場合は化膿性関節炎のおそれがあり、数日の放置で関節が壊れることもあるため、すぐ整形外科を受診してください。軽い腫れは自宅で冷却・安静・圧迫・挙上(RICE処置)で様子を見つつ、2〜3日で改善しないなら病院で相談しましょう。
目次
朝起きたら膝がパンパンに腫れていた、触ると熱っぽい、曲げると突っ張る。そんな症状に不安を感じて検索される方はとても多いです。膝の腫れと熱感は、関節の中で何らかの炎症が起きているサインで、原因は一つではありません。
軽い使いすぎから深刻な感染症まで幅広く、見分け方を知っておくことは安心に直結します。この記事では、膝が腫れて熱を持つときに考えられる代表的な6つの原因、自宅でできる応急処置、すぐ病院へ行くべきサイン、受診するまでの判断ポイントまで、整形外科の考え方に沿ってわかりやすくまとめました。症状と向き合う最初の一歩として、落ち着いて読み進めてみてください。
膝が腫れて熱を持つとは?体の中で何が起きているのか
膝の腫れと熱感は、関節内部で炎症が起きている体のサインです。関節の内側には滑膜(かつまく)という薄い膜があり、ここから関節液(関節の潤滑油のような液体)がいつも少しずつ出ています。正常な膝には1〜3ミリリットルほどの関節液があり、軟骨に栄養を届けたり動きをなめらかにしたりする役割があります。
ところが何らかの刺激で滑膜が炎症を起こすと、防御反応として関節液が大量に分泌されます。その結果、膝がパンパンに腫れ上がった状態を関節水腫(かんせつすいしゅ)と呼びます。炎症が強い場合は30ミリリットル以上の液体が溜まることもあり、これは牛乳パックの約3割に相当する量です。膝の中に小さな水風船が膨らんでいるイメージで、皮膚が張って熱を持ち、曲げ伸ばしが苦しくなります。
熱感と発赤(赤み)が意味するもの
患部の皮膚が熱っぽく感じたり、赤みが出たりする理由は、炎症を抑えるために血流が急に増えているからです。体は傷ついた組織を修復するため、白血球や修復物質を現場に送り届けようとします。その結果、血管が広がって温度が上がり、赤みや腫れが生じます。
ただし、この「熱感」にはレベルの違いがあります。触れてほんのり温かい程度なら軽い炎症の可能性が高いですが、明らかに左右の膝で温度差を感じるほど熱い場合、細菌感染など強い炎症が疑われます。さらに全身の発熱(37.5度以上)をともなうときは、体全体が感染と戦っているサインで、自己判断せずに医療機関へ相談することが大切です。
腫れ方のタイプで原因がある程度わかる
腫れ方の「スピード」も重要な手がかりです。数時間から半日で急に腫れ上がる急性の腫れは、ケガ・痛風・偽痛風・化膿性関節炎などの可能性が高くなります。これに対して、数日から数週間かけてじわじわ腫れていく場合は、変形性膝関節症や関節リウマチなど慢性の炎症が関係していることが多いです。
次の章で、代表的な6つの原因を見分けるポイントとともに詳しく解説します。ご自分の症状と照らし合わせながら読み進めてみてください。
膝が腫れて熱を持つ6つの原因と見分け方
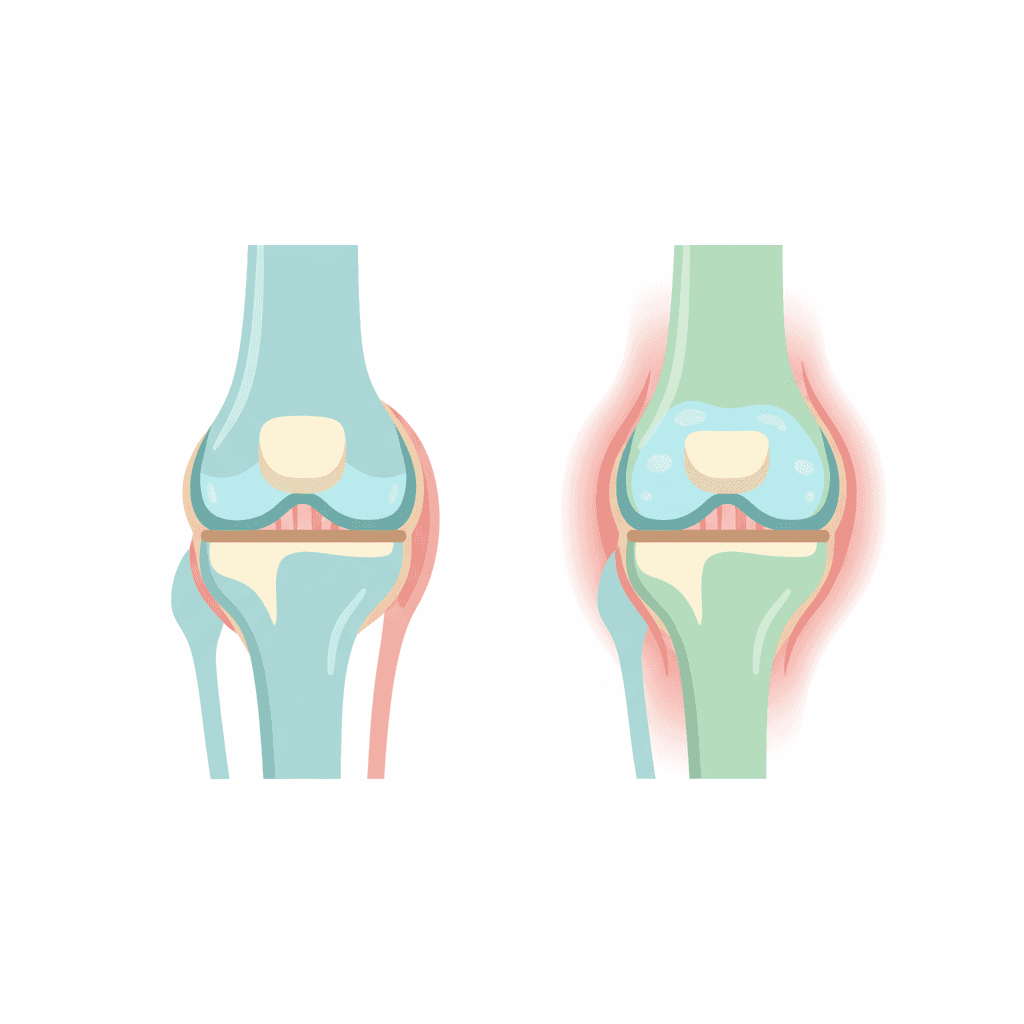
膝の腫れと熱感を起こす代表的な原因は6つあります。それぞれ発症の仕方・痛みの強さ・年齢傾向が違うため、症状のパターンから絞り込むことができます。下の表で全体像をつかんでから、各疾患の特徴を順に見ていきましょう。
| 原因 | 腫れ方 | 熱感・赤み | 痛みの強さ | 発熱 | なりやすい人 |
|---|---|---|---|---|---|
| 関節水腫(変形性膝関節症) | じわじわ | 軽度 | 動かすと痛い | なし | 中高年・女性 |
| 化膿性関節炎 | 急激に悪化 | 強い赤み・熱 | 安静時も激痛 | 38度以上 | 糖尿病・高齢者 |
| 痛風 | 数時間で急に | 赤く腫れる | 激痛 | 軽度あり | 中年男性 |
| 偽痛風 | 突然・激痛 | 赤く腫れる | 激痛 | 高熱も | 70代以降・女性 |
| 関節リウマチ | 左右対称にじわじわ | 軽〜中等度 | 朝のこわばり | 微熱 | 30〜60代女性 |
| 外傷(半月板・靭帯) | ケガ直後〜数時間 | 内出血あり | ひねった瞬間 | なし | スポーツ中・転倒後 |
1. 関節水腫(変形性膝関節症にともなうもの)
中高年の膝の腫れで最も多いのがこのタイプです。年齢とともに膝のクッション(軟骨)がすり減り、削れたかけらが滑膜を刺激して炎症を起こします。ある研究では、膝に痛みを持つ変形性膝関節症の方のうち、約3人に2人に中等度以上の関節水腫が認められたと報告されています。
特徴は「数日かけてじわじわ腫れる」「朝より夕方に強くなる」「階段の下りや立ち上がりで痛む」こと。熱感は軽く、全身の発熱はありません。動きが制限されて正座ができなくなる、ズボンのひざが急にきつくなるといった変化が目安になります。
2. 化膿性関節炎(最も危険・緊急受診)
化膿性関節炎(かのうせいかんせつえん)は、関節の中に細菌が入り込んで膿(うみ)がたまる病気で、6つの原因のなかで最も危険です。数日放置すると軟骨が溶け始め、関節機能に永続的な障害が残るおそれがあります。
典型的な症状は、急激に膝が赤く腫れて熱を持ち、安静にしていても激しく痛むこと。さらに38度以上の発熱、寒気、倦怠感など全身症状をともないます。糖尿病・関節リウマチの方、最近関節注射を受けた方、免疫が落ちている高齢者はなりやすい傾向があります。少しでも疑わしいときは夜間でも救急外来を受診してください。
3. 痛風(にょうさんが原因の発作)
痛風は血液中の尿酸(にょうさん)が関節で結晶となり、激しい炎症を起こす病気です。ビールや肉類が好きな中年男性に多く、典型的には足の親指の付け根に発症しますが、膝に出ることも珍しくありません。
特徴は「夜中や明け方に突然始まる」「風が吹いても痛いと言われるほどの激痛」「赤く腫れて熱を持つ」こと。発作は数時間で急速に悪化し、3〜10日ほどで自然に治まりますが、放置すれば再発を繰り返します。健康診断で尿酸値が7.0mg/dLを超えていた方は要注意です。
4. 偽痛風(ぎつうふう)
偽痛風は、ピロリン酸カルシウムという結晶が関節にたまって炎症を起こす病気で、その名のとおり痛風によく似た発作を起こします。70代以降の女性に多く、80代では有病率が3割から5割にのぼるという報告もあります。
膝は偽痛風の好発部位で、発作の半数以上が膝関節で起こります。前ぶれなく突然、膝が赤く腫れ上がって高熱をともなうこともあるため、化膿性関節炎との区別が難しく、受診時の検査が欠かせません。発作は1〜2週間で落ち着くことが多いですが、繰り返すケースが珍しくありません。
5. 関節リウマチ
関節リウマチは、自分の免疫が誤って関節を攻撃してしまう自己免疫疾患です。30代から60代の女性に多く、進行すれば関節の変形につながるため早期発見が鍵になります。
見分けるポイントは「左右対称に腫れる」「朝起きたときに膝や手指がこわばって30分以上続く」「微熱や倦怠感をともなう」こと。膝だけでなく手指や手首にも腫れが出ている場合、リウマチ内科の受診をおすすめします。
6. 外傷性の腫れ(半月板・靭帯・骨折)
スポーツ中にひねった、転倒した、階段を踏み外した。そんなきっかけのあとに膝が腫れて熱を持つときは、半月板損傷や靭帯損傷、まれに骨折が疑われます。ケガの直後から数時間で膝が急にふくらむのが特徴で、関節の中に血液がたまる「関節血腫(かんせつけっしゅ)」を起こしていることもあります。
半月板の損傷では、膝がカクッと引っかかる・曲げ伸ばしで音がする・不安定感があるといった症状も加わります。ケガから24時間以内は腫れと熱感が強く出やすく、応急処置のあと整形外科でMRI(精密な画像検査)を受けるのが基本です。
すぐ病院へ|見逃してはいけないRed Flag症状
膝の腫れと熱感のなかには、「様子を見ても良い症状」と「即受診すべき症状」があります。特に化膿性関節炎は時間との勝負で、発症から3日以内に治療を始めないと関節の破壊が進む可能性があります。以下のサインに一つでも当てはまるなら、夜間でも救急外来を検討してください。
即受診が必要なRed Flagサイン
- 38度以上の発熱と膝の腫れが同時にある
- 安静にしていてもズキズキと強く痛む
- 膝が真っ赤で、皮膚が破裂しそうに熱い
- 体重をかけられない、膝を動かせない
- 寒気・悪寒・冷や汗をともなっている
- 糖尿病・関節リウマチ・免疫が落ちている持病がある
- 最近膝に注射や手術を受けた後に腫れた
これらは化膿性関節炎を強く疑うサインです。特に糖尿病を持つ方は、感染が広がっても症状がマイルドに出ることがあるため、「いつもよりちょっとおかしい」と感じた段階で相談することをおすすめします。
24〜48時間以内に受診すべきサイン
- ひねった・ぶつけた直後から急に腫れた
- 膝がカクッと引っかかる、または「ガクッ」と外れる感覚がある
- 腫れが片膝だけで、数日間引かない
- 曲げ伸ばしが明らかに狭くなり、正座や深くしゃがむことができない
- 痛風発作と思われるが、初めての発症である
これらはケガの精密検査(MRI)や、痛風・偽痛風の区別が必要な状態です。応急処置をしながら、翌日以降の早めのタイミングで整形外科を予約しましょう。
2〜3日様子を見てから判断してよいサイン
- 軽度の腫れと熱感で、歩けるし安静時は痛くない
- きっかけは不明だが、左右差が少ない軽いふくらみ
- 冷やすと明らかに楽になる
このタイプは自宅のRICE処置で改善することもあります。ただし3日経っても変化がない、または悪化している場合は迷わず受診してください。「様子を見る」は判断を先延ばしにすることではなく、「セルフケアしながら3日だけ観察する」という意味で使うのがコツです。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
自宅でできる応急処置|RICE処置の正しいやり方
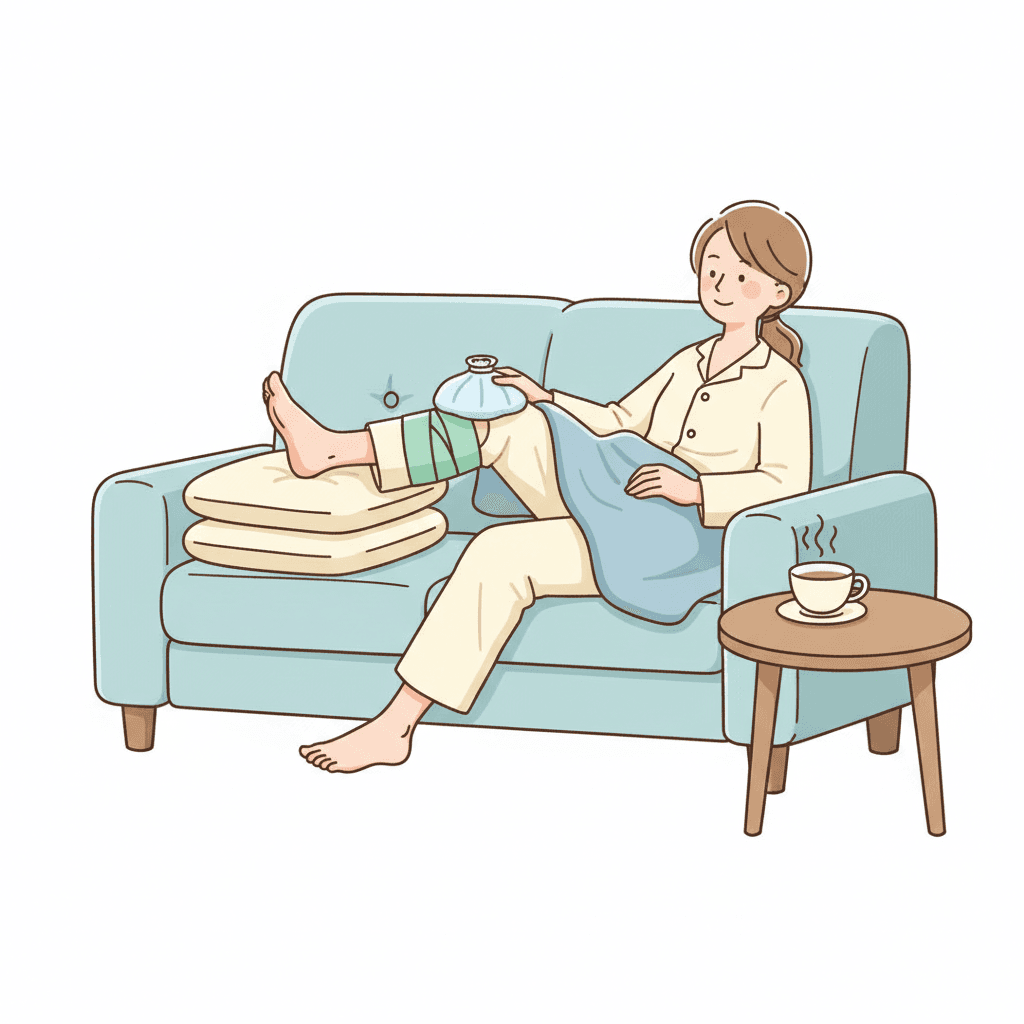
軽い腫れや外傷後の急性期(発症から48〜72時間以内)に役立つのが、応急処置の基本であるRICE(ライス)処置です。Rest(安静)、Ice(冷却)、Compression(圧迫)、Elevation(挙上)の頭文字を取った呼び方で、早めに始めるほど腫れや痛みを抑えられます。ただし化膿性関節炎が疑われる場合は、RICEよりも受診を優先してください。
Step 1: Rest(安静)
まずは膝を動かさないことを第一に考えます。歩くこと自体が炎症を広げる刺激になるため、できるだけ座ったり横になったりして膝を休ませましょう。目安は症状が出てから最低でも24〜48時間で、立ち仕事や長時間の歩行は控えます。
どうしても歩く必要があるときは、松葉杖や杖を使って膝にかかる体重を分散させると回復が早まります。ベッドで横になるときは、クッションを膝の下に入れて軽く曲げた姿勢のほうが楽になるケースが多いです。
Step 2: Ice(冷却)
冷やすことで膝周辺の血管が収縮し、腫れと痛みを抑えられます。氷を入れたビニール袋や保冷剤をタオルで包んで、膝のお皿の周りに当てましょう。直接肌に当てると凍傷のリスクがあるため、必ず布越しに冷やしてください。
1回あたり15〜20分が目安で、ピリピリとした痛みから無感覚になったら一度外します。皮膚の感覚が戻ってから再び当てて、これを1〜2時間おきに数回繰り返すと効果的です。受傷から48〜72時間は冷却を中心に、その後は温めに切り替えるのが基本の流れになります。
Step 3: Compression(圧迫)
弾性包帯や膝用サポーターで軽く圧をかけることで、内出血や腫れの広がりを防ぎます。ポイントは「少しきつめ」ではなく「指が1〜2本入る余裕」で巻くことです。強く巻きすぎると血流が悪くなり、足先がしびれたり紫色になったりします。
しびれや色の変化を感じたら、すぐに緩めてください。就寝時は外して、日中だけ使う方法がおすすめです。市販のサポーターを使う場合は、膝のお皿が開いているタイプを選ぶと圧迫が分散しやすくなります。
Step 4: Elevation(挙上)
膝を心臓より高い位置に保つと、血液が足先にたまりにくくなり、腫れが引きやすくなります。仰向けに寝て、クッションや折りたたんだ毛布を膝からふくらはぎの下に敷きましょう。高さの目安は10〜15センチ、枕1〜2個分くらいです。
寝る前や休憩時に20〜30分ほど続けるだけでも、翌朝の腫れ方が変わってきます。痛みが強くて眠れないときは、膝の下にクッションを入れて軽く曲げた状態を保ちながら寝るのも良い方法です。
RICE処置で注意したいこと
RICE処置はあくまで応急処置で、根本的な治療ではありません。2〜3日続けても改善しない場合や、腫れが大きくなっていく場合は、病院で原因を調べることが大切です。また、熱を持った膝を長風呂や温泉で温めるのは急性期には逆効果で、炎症をさらに広げてしまいます。
急性期を過ぎてからの温熱ケアや運動療法は効果的ですが、切り替えるタイミングは医師に相談するのが安全です。市販の痛み止め(ロキソニン・イブなど)を使う場合は、胃腸への負担を避けるため空腹時を避けて服用しましょう。
受診の目安と病院で行われる検査・治療
「いつ病院に行けばいい?」という判断は意外と難しいものです。ここでは症状別の受診タイミングと、実際に病院でどのような検査・治療を受けるのかを整理しました。事前に流れを知っておくと、受診のハードルが下がります。
症状別・受診タイミングの目安
| 症状のパターン | 受診の目安 | 診療科 |
|---|---|---|
| 発熱+膝の激痛・赤み | すぐ(夜間も) | 救急・整形外科 |
| ケガ後の急な腫れ | 24時間以内 | 整形外科 |
| 突然の激痛発作(痛風疑い) | 1〜2日以内 | 整形外科・内科 |
| 数日間続くじわじわ腫れ | 3〜5日以内 | 整形外科 |
| 朝のこわばり+左右対称 | 1週間以内 | リウマチ内科 |
病院で行われる主な検査
整形外科では、まず問診で「いつから」「何がきっかけ」「どんな痛み方か」を詳しく聞かれます。次に医師が膝を触って腫れの質(柔らかい水っぽさか、硬い腫れか)や動かせる範囲を確認します。必要に応じて以下の検査が追加されます。
- レントゲン:骨の変形・骨折・石灰化を確認
- 血液検査:CRP(炎症の強さ)・白血球数・尿酸値
- 関節液検査:水を抜いて細菌・結晶の有無を調べる
- MRI:半月板・靭帯・軟骨の詳しい状態を確認
- 超音波(エコー):滑膜の厚みと水の量を見る
関節液検査は確定診断の決め手になることが多く、化膿性関節炎・痛風・偽痛風を見分けるのに欠かせません。水を抜くこと自体は数分で終わる処置で、抜くと膝の張りが一気に楽になる方がほとんどです。
代表的な治療法
治療は原因によって大きく異なります。化膿性関節炎では抗菌薬の点滴と関節内の洗浄が中心で、入院治療になるケースが多いです。痛風・偽痛風の急性発作には、非ステロイド性消炎鎮痛薬やステロイド関節内注射で炎症を抑えます。
変形性膝関節症にともなう関節水腫では、水を抜く処置(関節穿刺)のあと、ヒアルロン酸注射でなめらかさを補う方法が定番です。症状が落ち着いてからは、大腿四頭筋(だいたいしとうきん:太ももの前の筋肉)を鍛える運動療法に移行して、再発を防ぐ流れになります。
「水を抜くとクセになる」という説を耳にしますが、これは医学的には誤解です。水がたまり続けるのは原因の炎症が残っているためで、抜くこと自体が原因を作るわけではありません。必要な処置は受けながら、原因への対処を並行して進めるのが正しい順序です。
やってはいけないNG行動と再発予防のポイント
膝が腫れて熱を持っているとき、良かれと思ってやった行動が症状を悪化させることがあります。特に急性期の数日間は、安静と冷却を最優先にしてください。
急性期にやってはいけない7つのこと
- 長風呂・温泉・サウナで温める(炎症が広がる)
- アルコールを飲む(血管が広がり腫れが悪化)
- マッサージで強く揉む(組織を痛める)
- 痛みをこらえて歩き回る(関節液がさらに増える)
- 温湿布を急性期に貼る(冷湿布が正解)
- 「水は自然に引く」と放置する(原因が残ると再発する)
- 自己判断で市販薬を長期連用する(胃腸障害のリスク)
特に入浴は悩ましいところですが、発症から48時間以内はシャワーですませ、熱い湯船は避けるのが無難です。体は清潔に保ちながら、膝だけは温めないという工夫が大事になります。
再発を防ぐ5つの生活習慣
一度腫れを経験した膝は、原因によっては繰り返しやすい性質を持っています。日常生活で気をつけることで、再発のリスクを大きく減らせます。
- 体重管理:1kg減量で膝への負担が歩行時3kg軽くなる
- 大腿四頭筋の強化:椅子に座って足を伸ばす運動を1日10回
- 正座や深いしゃがみを避ける:和式生活を椅子座に切り替え
- クッション性の高い靴を選ぶ:ヒールや薄底は避ける
- 違和感があれば早めに休ませる:無理をしないのが最大の予防
体重が1kg増えると、歩くたびに膝には3kgの負担が余分にかかります。これは500mlペットボトル6本分を膝の上に乗せて歩くイメージで、想像するとかなりの重さですよね。逆に1kg減らせば、毎歩3kg分の負担が消えることになり、日々の積み重ねで大きな差になります。
栄養面からのサポートも忘れずに
軟骨のすり減りが関係している腫れの場合、毎日の食事だけでは不足しがちな成分を補うことも再発予防に役立ちます。具体的には、軟骨の材料になるグルコサミン・コンドロイチン、関節の潤滑油となるヒアルロン酸、炎症をやわらげるオメガ3脂肪酸などです。
魚(さば・いわし)、鶏の軟骨、ネバネバ食品(納豆・オクラ・山芋)を意識して取り入れるほか、日々の食事で補いきれない分をサプリメントで補うという選択肢もあります。医薬品ではないため即効性は期待できませんが、3〜6ヶ月続けることで「違和感が減ってきた」と感じる方が多い成分です。
よくある質問
よくある質問
Q1. 片方の膝だけ腫れて熱を持つのはなぜ?
片側だけの腫れは、関節水腫・痛風・偽痛風・外傷など単発的な炎症が原因のことが多いです。両側に腫れが出ている場合は、関節リウマチや全身性の炎症性疾患が疑われるため、左右差があるかどうかは重要な手がかりになります。どちらの場合も、2〜3日様子を見ても引かないときは整形外科で相談してください。
Q2. 冷やすと温める、どっちが正解?
急性期(腫れと熱感がある数日間)は冷却が正解です。熱を持っている状態をさらに温めると、炎症が広がって悪化することがあります。腫れが引き、熱感がなくなって慢性的な重だるさだけが残る段階になったら、温めてこりをほぐすケアに切り替えてください。迷ったら「触って熱っぽければ冷やす、冷たければ温める」と覚えると判断しやすいです。
Q3. お風呂に入っても大丈夫?
発症から48時間以内は、熱い湯船を避けてシャワーで済ませるのが安全です。急性期を過ぎてぬるめのお風呂に入る場合も、膝を長時間お湯に浸けっぱなしにせず、のぼせない程度の10〜15分に留めましょう。化膿性関節炎が疑われる場合は、治療が終わるまで入浴を控えて受診を優先してください。
Q4. 市販のロキソニンを飲んでもいい?
短期間なら問題ないことが多いですが、胃腸障害や腎機能への負担があるため、3〜5日以上の連続使用は避けてください。痛みが強くて市販薬を繰り返し飲みたくなる状況は、受診のサインです。特に高齢の方、胃潰瘍の既往がある方、血液をサラサラにする薬を飲んでいる方は、自己判断せず薬剤師や医師に相談しましょう。
Q5. 膝の水は放置すれば自然に引きますか?
軽い関節水腫なら、安静とRICE処置で自然に吸収されることもあります。ただし、炎症の原因が残っていれば水は再び溜まりますし、長く放置すると滑膜が慢性的に厚くなり、かえって水が引きにくい体質になります。「毎回引くから大丈夫」と油断せず、繰り返すときは一度原因を調べてもらうことをおすすめします。
Q6. サプリメントで膝の腫れは予防できますか?
サプリメントは医薬品ではないため、急性の腫れや熱感を直接治すものではありません。ただし、軟骨成分(グルコサミン・コンドロイチン)やヒアルロン酸、オメガ3脂肪酸などは、長期的に続けることで関節の状態をサポートし、再発のしにくさにつながるという報告があります。急性期の治療を受けながら、予防の一環として取り入れるのが上手な使い方です。
参考文献・出典
- [1]
- [2]
- [3]
- [4]
- [5]
急な腫れや熱感への応急処置と受診はもちろん大切ですが、落ち着いたあとは「繰り返さない膝」を育てるケアを始めてみませんか。軟骨成分やヒアルロン酸を補うサプリメントは、毎日の食事で不足しがちな栄養を継続的にサポートしてくれます。当サイトでは編集部が成分と価格を比較した膝サプリランキングを用意しているので、再発予防の参考にご活用ください。なお本記事は一般的な情報提供を目的としたもので、医学的な診断や治療に代わるものではありません。症状が続く場合は必ず医療機関にご相談ください。
まとめ
膝が腫れて熱を持つ原因は、関節水腫・化膿性関節炎・痛風・偽痛風・関節リウマチ・外傷の6つが代表的です。原因によって緊急度が大きく異なるため、「急激な腫れ+高熱+激痛」の3つがそろう場合は夜間でも救急受診を検討してください。それ以外の軽い腫れは、RICE処置(安静・冷却・圧迫・挙上)で2〜3日様子を見て、改善しなければ整形外科を受診するのが安全な流れです。
特に避けたいのは、急性期の入浴やマッサージ、痛みをこらえて歩き続けることです。炎症が落ち着いたあとは、体重管理と大腿四頭筋の強化が再発予防の柱になります。日々の食事やサプリメントで軟骨の栄養を補いながら、違和感を感じたら早めに休ませる習慣を身につけていきましょう。膝の腫れは体からの大切なサインです。落ち着いて原因を見極め、適切なケアへつなげていくことが、長く歩ける膝を保つ第一歩になります。
続けて読む

2026/4/20
コンドロイチンの効果とエビデンス|グルコサミンとの違い・副作用・選び方
コンドロイチンの効果は本当にある?最新の研究とアメリカ・ヨーロッパの専門学会ガイドラインを整理。グルコサミンとの違い、医薬品とサプリの差、併用効果、推奨量、副作用、選び方を薬学的に徹底解説します。

2026/4/20
変形性膝関節症の手術|TKA・UKA・HTOの選び方と費用を徹底比較
変形性膝関節症の手術には人工膝関節全置換術(TKA)、単顆置換術(UKA)、高位脛骨骨切り術(HTO)の3種類があります。適応・費用・入院期間・耐用年数・合併症を比較し、年代別の選び方と2026年改定のロボット支援TKAも解説。

2026/4/20
2026年 膝OAガイドライン動向|日本・米国・欧州を徹底比較
2025〜2026年の膝の変形性関節症ガイドライン動向を徹底解説。日本のJOA 2023、米国のアメリカリウマチ学会、欧州OARSIの推奨を比較。運動・減量・注射・サプリ・PRPで何が共通し何が違うのか、日本の読者向け要点をまとめます。

2026/4/20
肥満治療薬(GLP-1・SGLT2)の膝OAへの効果|最新臨床研究2025-2026
GLP-1受容体作動薬(セマグルチド等)とSGLT2阻害薬が変形性膝関節症にもたらす影響を、STEP9試験などの最新研究と日本での処方動向から整理。医師監修の立場で冷静に解説します。

2026/4/20
膝の痛みに効く薬|湿布・塗り薬・内服薬の正しい選び方
膝の痛みに使う湿布・塗り薬・飲み薬の違いと選び方を整形外科ガイドライン準拠でわかりやすく解説。市販薬と処方薬、副作用、高齢者の注意点、漢方の位置づけまで網羅します。