
膝のヒアルロン酸注射の効果・費用・副作用・回数|打ち続けても大丈夫?次の一手まで
膝のヒアルロン酸注射について、効果のエビデンス・推奨回数・保険での費用・副作用・ステロイドとの違い・効かない時の次の選択肢までを整形外科医監修の視点でやさしく解説します。
この記事のポイント
膝のヒアルロン酸注射は、変形性膝関節症の痛みをやわらげる保存療法(手術せずに治す方法)の代表格です。週1回を5回続けるのが基本で、保険が使えるため自己負担は1回あたり数百円から千円台が目安。副作用は軽く、日本整形外科学会の2023年ガイドラインでも「実施することを提案する」と推奨されています。
目次
ヒアルロン酸注射を迷っているあなたへ
「膝が痛くて整形外科に行ったら、ヒアルロン酸注射をすすめられた」「もう何年も打っているけど、このまま続けていいのだろうか」こうした疑問を持つ方はとても多いです。膝のヒアルロン酸注射は、変形性膝関節症(へんけいせい・しつかんせつしょう)の保存療法として長く使われてきた治療で、日本では特に普及しています。
ただし、効果や続ける期間、費用、副作用については誤解も多く、「続けていれば軟骨が再生する」「打ち続けると癖になる」といった情報が混在しています。この記事では、整形外科診療の現場で実際に使われている知識と、日本整形外科学会の2023年ガイドラインや厚生労働省の添付文書情報をもとに、ヒアルロン酸注射の全体像をやさしくまとめました。
主な対象は、50代から70代で膝に違和感や痛みを抱えている方です。難しい医学用語は平易なことばに置きかえ、数字もできるだけ日常の感覚でわかるように書いています。読み終えたときに、自分の膝と向き合うための判断材料が増えているはずです。
膝のヒアルロン酸注射とは?関節の潤滑油を補う治療
ヒアルロン酸はもともと私たちの関節の中にある成分で、関節液(かんせつえき)というサラサラした液体の主役です。関節液は膝のクッションと潤滑油の役目を果たしており、骨と骨の間をなめらかに動かすために欠かせません。変形性膝関節症になると、この関節液のヒアルロン酸が減って粘り気が落ち、関節の動きがギシギシしやすくなります。
ヒアルロン酸注射は、膝のお皿のすぐ横から細い針で関節の中に直接ヒアルロン酸を入れる治療です。関節に直接入れるので関節穿刺(かんせつせんし)とも呼ばれますが、難しい手技ではなく、外来で数分で終わります。注入されたヒアルロン酸は、減ってしまった関節液を補うだけでなく、関節の内側の膜(滑膜:かつまく)の炎症をしずめる働きもあるとされています。
どんな成分?安全性はどうか
医療用のヒアルロン酸の多くは、にわとりのとさかや、微生物が作り出したものから精製されます。人間の関節に元々ある成分と同じ構造なので、体に受け入れられやすく、アレルギーを除けば基本的に安全性の高い治療です。日本では1987年から保険適用されており、長年の臨床使用の実績があります。
対象になる病気は?
保険が使える対象は、主に変形性膝関節症と関節リウマチによる膝の痛み、そして肩の五十肩(肩関節周囲炎)です。変形性膝関節症は、加齢とともに膝のクッションである軟骨(なんこつ)がすり減って起こる病気で、50歳以降の女性に特に多く、日本では2,500万人以上が関わると推計されています。つまり、中高年の約3人に1人は関係がある身近な病気です。
ヒアルロン酸注射の効果とエビデンス(ガイドラインの評価)
ヒアルロン酸注射で期待できる効果は主に3つです。1つ目は関節の滑りをなめらかにして動かしやすくすること、2つ目は関節の炎症をしずめて痛みを減らすこと、3つ目はすり減った軟骨への刺激をやわらげることです。いずれも症状を和らげる対症療法であり、すり減った軟骨そのものを元に戻す力はありません。
日本整形外科学会ガイドライン2023の評価
日本整形外科学会が2023年に出した変形性膝関節症診療ガイドラインでは、ヒアルロン酸関節内注射について「行うことを提案する」という推奨が出されています。推奨度は2でエビデンス強度はBで、つまり「専門家が条件次第で効果が見込めるとおすすめしている」レベルです。12件の大規模な比較試験をまとめた分析で、痛みと関節の動きやすさの両方に統計的に意味のある改善が確認されました。
どれくらい痛みが軽くなるのか
臨床現場での感覚では、初期から中期の変形性膝関節症で「歩いたときの痛みが半分くらいになった」「階段がこわくなくなった」と感じる方が多いです。海外のまとめ分析では、注射後4週から6か月にかけてプラセボ(偽薬)よりも有意に痛みが軽くなる結果が報告されています。一方で、軟骨がほとんどなくなった進行期では効果を感じにくいという限界もあります。
効きやすい人と効きにくい人
効果が期待しやすいのは、軟骨がまだ残っていて関節の隙間(すきま)が比較的保たれている初期から中期の方です。逆に、骨と骨が直接ぶつかるほど進行した末期の方や、膝に水がたまって腫れが強い急性期の方は、ヒアルロン酸単独ではあまり手応えを感じないことがあります。自分の膝がどの段階にあるかは、レントゲンやMRIで医師に確認してもらうのが確実です。
推奨される回数と間隔|週1回×5回が基本
ヒアルロン酸注射は1回打てば終わり、という治療ではありません。関節の中のヒアルロン酸濃度を一定の期間保つために、連続して数回打つのが基本です。多くの整形外科で使われている標準的なスケジュールは「週1回を5回連続」で、これで約1か月かけて膝の環境を整えていくイメージです。
初期治療の流れ
最初の5回の注射が「初期導入」にあたります。この間に効果が出るかどうかをみて、その後の方針を決めていきます。5回終わった後で明らかに痛みが楽になった方は、2〜4週間に1回の維持療法に移るのが一般的です。痛みがほぼ消えた方は一旦お休みし、痛みが戻ってきたら再開する柔軟なスタイルも選ばれます。
製剤ごとの違いと回数の目安
日本で使われているヒアルロン酸製剤には、大きく3つのタイプがあります。どの製剤を使うかで注射の回数や間隔も少し変わってきます。
| 製剤タイプ | 代表的な商品名 | 投与スケジュール |
|---|---|---|
| 低分子量タイプ | アルツ | 週1回を5回、その後必要に応じて継続 |
| 高分子量タイプ | スベニール | 週1回を5回、持続期間がやや長い |
| 架橋(かきょう)タイプ | サイビスク、ジョイクル | 週1回を3回または4週に1回、持続期間が長い |
最近は4週間に1回でよいタイプや、月1回でよい持続性のタイプも使われるようになってきました。通院回数を減らしたい方は、主治医に「どのタイプが自分に合うか」を相談してみるとよいでしょう。
打ち続けてよい上限はあるか
ヒアルロン酸注射に「これ以上打ってはいけない」という明確な回数制限はありません。長期間の研究でも、繰り返し注射による重篤な問題は報告されていません。ただし、効果を感じなくなっているのに漫然と続けるのは避けたいところです。3か月から半年ごとに「今の治療で本当に楽になっているか」を医師と一緒に見直すのが理想的です。
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
費用の目安|保険適用で1回いくら?
膝のヒアルロン酸注射は健康保険が使えるため、費用は想像よりもずっと安いのが特徴です。変形性膝関節症や関節リウマチと診断されていれば、整形外科の外来で保険診療として受けられます。保険適用されれば、自己負担は年齢や所得による1〜3割となり、数百円から千円台に収まります。
自己負担額の目安(片膝1回あたり)
初診や再診の料金、注射の手技料、ヒアルロン酸の薬剤費を合わせた1回あたりの自己負担は、以下が目安です。受診する医療機関や使う製剤によって多少前後します。
| 負担割合 | 片膝1回 | 両膝1回 |
|---|---|---|
| 1割負担(75歳以上中心) | 約300〜500円 | 約500〜1,000円 |
| 3割負担(現役世代) | 約800〜1,500円 | 約1,500〜2,500円 |
初回と再診で金額が変わる
初めて受診するときは初診料やレントゲン撮影代が加わるため、3割負担で3,000円〜5,000円ほどかかることが多いです。2回目以降は再診料と注射代のみで済むため、費用は一気に下がります。月に4回通院する場合、3割負担でも合計3,000〜6,000円くらいが目安で、家計への負担は比較的軽い治療といえます。
自費診療との違い
美容クリニックなどで行う美容目的のヒアルロン酸注射とは、使う製剤も目的もまったく違います。膝の保存療法としてのヒアルロン酸注射は厚生労働省が認めた医療用の製剤を使い、保険適用のルールに沿って行います。自費で数万円かかるケースがあるとすれば、それは特殊な用途か、保険の対象外の製剤を使っている場合です。通常の膝痛治療では保険診療が基本です。
副作用と禁忌|知っておきたいリスク
ヒアルロン酸注射は比較的安全性の高い治療ですが、まったくリスクがないわけではありません。医師から事前に説明されることが多いですが、自分自身でも知っておくと安心です。副作用は大きく「軽いもの」と「まれに起こる重いもの」に分けられます。
よくある軽い副作用
注射後に膝の周りがしばらく痛んだり、腫れや熱っぽさが出たりすることがあります。これは注射針を刺した刺激や、関節内に新しい液体が入ったことへの一時的な反応で、通常は1〜3日で自然におさまります。注射針が小さな血管にあたってあざや内出血ができる場合もありますが、ほとんどは数日で消えます。
製剤別の副作用頻度は、アルツが約0.5%、スベニールが約1.3%、サイビスクが約5.5%と報告されています。つまり、一般的な製剤なら100人に1〜2人、架橋タイプでも20人に1人程度の発生頻度です。ほとんどが軽症で、重症化するケースは極めてまれです。
まれに起こる重い副作用
もっとも注意すべきは関節内の感染(化膿性関節炎:かのうせい・かんせつえん)です。発生頻度は1万回に1回未満と極めてまれですが、注射から数日以内に膝が赤く腫れて強い痛みや発熱が出た場合は、すぐに受診が必要です。また、ごくまれに蕁麻疹(じんましん)や呼吸困難などのアナフィラキシーが報告されており、注射後30分は院内で様子をみるクリニックも多くあります。
注射を受けられない人(禁忌)
以下の方はヒアルロン酸注射を受けられない、または慎重な判断が必要です。特に鶏卵アレルギーの方は要注意で、多くの医療用ヒアルロン酸がにわとりのとさかから作られているため、交差反応(同じ系統のアレルギー反応)のリスクがあります。
- 注射する部位の皮膚に感染症がある方
- 膝関節に感染が疑われる方
- 鶏卵アレルギーや鳥類アレルギーがある方
- ヒアルロン酸製剤に過去アレルギーを起こした方
- 血液が固まりにくくなる薬を飲んでいて出血リスクが高い方
アレルギー歴のある方は、問診票だけでなく口頭でもしっかり医師に伝えるようにしましょう。発酵法で作られた製剤もあるため、代替品を使える可能性があります。
注射後に気をつけたいこと
注射を受けた当日は、激しい運動や長時間の歩行、長風呂を避けてください。入浴はシャワー程度にとどめ、翌日から普段どおりに戻すのが一般的です。2〜3日たっても膝の腫れや熱感が強くなる場合、痛みが増す場合は、遠慮せず医療機関に連絡しましょう。
ヒアルロン酸注射とステロイド注射の違い
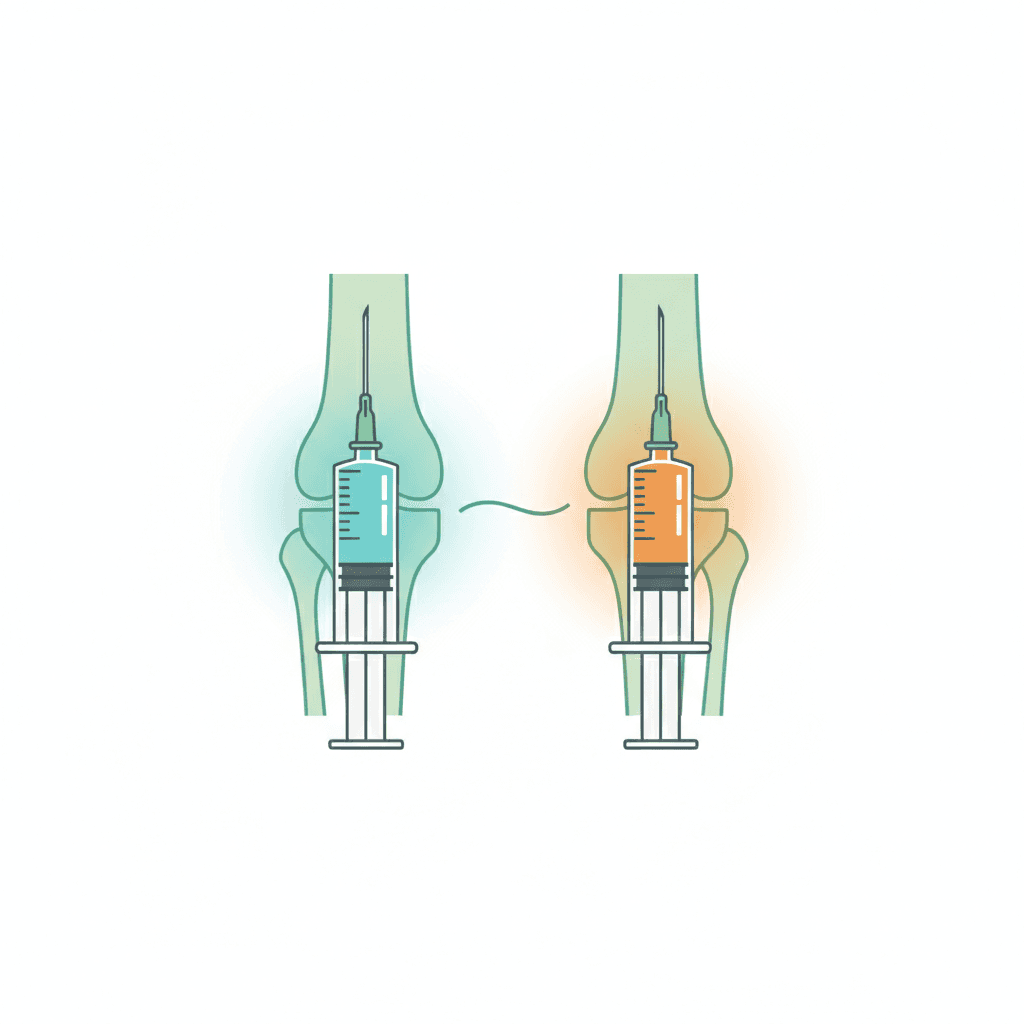
膝の関節内注射にはもう一つ、ステロイド注射という選択肢があります。どちらも膝の痛みに使いますが、効き方も使いどころもまったく違う治療です。間違って覚えている方も多いので、ここで整理しておきましょう。
作用のしくみが違う
ヒアルロン酸注射は関節の潤滑油と炎症をしずめる働きの両方でじわじわ効くタイプで、効果が出るまでに数回必要なこともあります。一方、ステロイド注射は強力な抗炎症作用で一気に炎症を抑え込むタイプで、効果が早く、膝に水がたまってパンパンに腫れているような急性期に特に力を発揮します。
比較表で一目でわかる違い
| 比較項目 | ヒアルロン酸注射 | ステロイド注射 |
|---|---|---|
| 主な作用 | 潤滑を補う、軽い抗炎症 | 強い抗炎症、鎮痛 |
| 効果が出る速さ | 数日から1週間 | 数時間から数日 |
| 効果の持続 | 約2週間から数か月 | 約1か月から2か月 |
| 繰り返し打てるか | 基本的に安全、長期使用可 | 年3〜4回まで、軟骨への影響に注意 |
| 向いている場面 | 慢性的な痛みの維持 | 急性期、水がたまっているとき |
使い分けの考え方
強い炎症で膝がパンパンに腫れているときは、まずステロイドで火を消し、おさまってからヒアルロン酸で維持する、という段階的な使い方がよくあります。逆に、慢性的にじわじわ痛む初期の変形性膝関節症には、最初からヒアルロン酸で様子をみるのが一般的です。どちらを選ぶかは、膝の状態を診察してもらった上で医師と相談して決めましょう。
ステロイドの注意点
ステロイドは強力な薬であるがゆえに、頻繁に打ち続けると軟骨そのものを弱めたり、腱(けん)を傷めたりする可能性が指摘されています。そのため年3〜4回を上限とするのが一般的です。一方のヒアルロン酸は、長期使用での軟骨への悪影響は今のところ報告されておらず、継続的な治療向きといえます。
続ける期間の目安|いつまで打ち続けるか
「ヒアルロン酸注射はいつまで続ければいいの?」という質問は非常に多いです。明確な終わりが決まっている治療ではないため、迷う方が多いのも当然です。基本的には「効いている間は続け、効かなくなってきたら見直す」のがシンプルな考え方になります。
効果があるうちは続けてよい
最初の5回で明らかに楽になった方は、その後2〜4週間に1回のペースで続けて半年から1年ほど様子をみるのが典型的なパターンです。長期使用でも重大な問題は報告されていないため、「痛みが軽くなる、歩きやすくなる」という手応えがあるうちは続けていて大丈夫です。
見直しを考えるべきサイン
一方で、次のようなサインが出てきたら、治療方針を見直すタイミングです。ここで自己判断せず、主治医に率直に伝えるのが大事です。
- 前回は2週間もっていた効果が、今回は3日で切れた
- 注射直後から痛みがあまり変わらない
- 階段の上り下りや外出を以前より避けるようになった
- レントゲンで「隙間が狭くなっている」と言われた
- 膝に水がたまりやすくなってきた
「打ち続けると癖になる」は誤解
よく「ヒアルロン酸を打ち続けると癖になる」「やめると反動で痛くなる」と言われますが、これは医学的な裏付けのない誤解です。実際には、注射で痛みを抑えていた分だけ、やめたときに元の痛みが戻って感じられているだけです。関節の状態そのものが注射で悪くなるわけではありません。
セルフケアを並行することが長続きのコツ
注射だけに頼っていると、効果の持続期間がだんだん短くなる傾向があります。太ももの前の筋肉(大腿四頭筋:だいたいしとうきん)を鍛える運動や、体重を少し減らすといったセルフケアを並行すると、注射の効きが長持ちしやすくなります。体重が1kg増えると歩くたびに膝には約3kgの負担が余分にかかります。これは500mlペットボトル6本分を膝の上に乗せて歩くイメージで、たった5kgの減量でも体感的には大きな変化になります。
効かなくなったときの次の選択肢
ヒアルロン酸注射を続けても手応えが弱くなってきた、または最初から効きが悪いという場合、次のステップを検討することになります。選択肢は大きく「保存療法の強化」「再生医療」「手術」の3つです。ここでは、それぞれの位置づけをやさしく整理します。
①保存療法の強化(まず見直したい部分)
注射に加えて、次のような治療や生活習慣の見直しを徹底することで、再び効果が出始めることがあります。いきなり次の段階に進む前に、これらを試していないなら最初に検討する価値があります。
- リハビリ(運動療法)で太ももと股関節の筋力を強化する
- 体重管理で膝にかかる負担を物理的に減らす
- 足底板(インソール)や膝サポーターで荷重バランスを整える
- 鎮痛薬(のみ薬、湿布、塗り薬)を併用する
②再生医療(PRP療法・APS療法)
ヒアルロン酸の次の注射として近年選ばれているのが、自分自身の血液を使う再生医療です。PRP(多血小板血漿:たけっしょうばん・けっしょう)療法は血小板の修復成分を濃縮して注射する方法で、APS(自己タンパク質溶液)療法はさらに抗炎症成分を濃縮したタイプです。効果の持続は半年から1年ほどとされ、一度の注射で長く効くのが特徴です。
ただし再生医療はほぼ自費診療で、1回10万円台から数十万円とまとまった費用がかかります。保険適用のヒアルロン酸と比べて経済的な負担は大きいため、メリットとデメリットをよく考えて選ぶ必要があります。
③手術療法(骨切り術・人工膝関節)
軟骨がほとんどなくなって骨同士が直接ぶつかっている末期の段階では、手術が視野に入ってきます。比較的若い方には骨切り術(こつきりじゅつ、膝の角度を調整する手術)、高齢の方には人工膝関節置換術(じんこうしつかんせつ・ちかんじゅつ、傷んだ関節を金属とプラスチックの部品に置き換える手術)が選ばれます。人工関節は現在では15年以上もつケースも多く、日常生活の質を大きく改善する手段です。
選ぶ順序の考え方
一般的には、軽度→中等度→重度と進行度に応じて、保存療法強化→再生医療→手術と段階的に進みます。ただし、年齢、活動レベル、経済状況、仕事や介護の事情などによって最適な順序は人それぞれです。1つの医療機関だけで決めずに、必要に応じてセカンドオピニオン(別の医師の意見)をとるのも選択肢の一つです。
独自分析|ガイドライン国際比較でわかる「日本でよく使われる理由」
膝のヒアルロン酸注射は、日本では非常にポピュラーな治療ですが、実は国によって評価が大きく分かれているという事実はあまり知られていません。ここでは、主要な国のガイドラインを比べながら、日本で広く使われ続けている背景を独自に分析します。
主要国ガイドラインの推奨度比較
同じヒアルロン酸関節内注射でも、海外と日本では推奨レベルが異なります。以下に主要な国・学会の評価をまとめました。
| 学会・国 | 推奨度 | コメント |
|---|---|---|
| 日本整形外科学会(2023) | 行うことを提案する(推奨度2B) | 国内での臨床実績・安全性を評価 |
| 国際変形性関節症学会(OARSI、2019) | 条件付きで推奨 | 個別の患者に応じて検討 |
| 米国整形外科学会(AAOS、2021) | 推奨しない | プラセボとの差が小さいとの分析に基づく |
なぜ評価が分かれるのか
ガイドラインごとに評価が割れる理由はいくつかあります。まず、ヒアルロン酸は製剤ごとに分子量や架橋の有無が異なり、「ひとまとめに評価しにくい」という特徴があります。また、注射という行為自体にプラセボ効果(実際の薬がなくても気分的に効く現象)が働きやすく、偽の生理食塩水と差が出にくいという統計上の課題もあります。
2022年にBMJという国際医学雑誌で発表された大規模分析では「プラセボとの差は臨床的に意味のある最小値を下回った」と報告された一方、2015年の米国承認製剤に限定した分析では「4週から26週にわたって明確に有効」と結論されています。どの製剤を、どんな重症度の患者に、どのくらいの期間使ったかで結果が変わるため、一律に「効く」「効かない」と言えないのが実情です。
日本で支持され続ける3つの理由
こうした国際的な議論がありながらも、日本でヒアルロン酸注射が長年使われ続けているのには、日本ならではの理由があります。1つ目は保険適用で費用が安いため患者の選択肢として提示しやすい点、2つ目は外来で数分で終わる手軽さ、3つ目は副作用が少なく高齢者にも使いやすい点です。
さらに、日本では整形外科への通院文化が根付いており、「定期的にクリニックで診てもらう」という受診行動そのものが膝の状態の早期発見にもつながっています。ガイドラインの数字だけでは見えない、こうした臨床の実用性も日本で支持される背景にあるといえるでしょう。
よくある質問
よくある質問
Q. ヒアルロン酸注射は痛いですか?
針を刺すときにチクッとする痛みはありますが、多くの方が我慢できる範囲です。麻酔なしで行うのが一般的で、注射自体は数十秒で終わります。どうしても痛みが心配な方は、事前に医師に相談すれば麻酔クリームを塗ってくれるクリニックもあります。
Q. 何回までなら打って大丈夫ですか?
医学的に明確な上限は決まっていません。長期使用の研究でも重大な副作用は増えないと報告されています。ただし、効果を感じなくなっているのに続けるのは意味が薄いので、3〜6か月ごとに効果を見直すことが大切です。
Q. 効果はいつから感じられますか?
早い方では1〜2回目で、一般的には3〜5回目で痛みの軽減を感じる方が多いです。ただし個人差があり、5回打っても効果を感じない場合は、膝の状態を改めて評価してもらう必要があります。
Q. 注射の日にお風呂や運動はできますか?
当日はシャワーのみにして、湯船や長風呂は避けるのが安全です。激しい運動や長時間の歩行も翌日まで控えましょう。翌日からは通常どおりの生活に戻して問題ありません。
Q. 注射を途中でやめるとどうなりますか?
やめたからといって膝の状態が悪化するわけではありません。ただし、注射で抑えられていた痛みが元のレベルに戻るため、痛くなったと感じやすくなります。これは「反動」ではなく、元の痛みが再び表に出ただけです。
Q. 両膝に同時に打っても大丈夫ですか?
両膝同時の注射は医学的にはまったく問題ありません。通院回数も減らせるため、両膝に症状がある方には効率的です。費用は両膝分になりますが、3割負担で1回1,500〜2,500円ほどが目安です。
Q. 高齢でも受けられますか?
年齢の上限はありません。80代、90代の方でも受けている治療です。副作用が少なく全身への影響が小さいため、内科の持病がある高齢者にもむしろ適しているといえます。
Q. 膝に水がたまっています。注射できますか?
水がたまっている状態では、まず水を抜く処置(関節穿刺)を行い、その後で状況に応じてヒアルロン酸またはステロイドを注射します。膝が熱を持って強く腫れているときはステロイドの方が向いている場合があります。
参考文献・出典
- [1]
- [2]
- [3]
- [4]Honvo et al. Drugs & Aging 2019(変形性膝関節症に対するヒアルロン酸のメタアナリシス)- Drugs & Aging(査読済み学術誌)
ヒアルロン酸関節内注射の効果持続期間と安全性を評価した国際的メタ解析
- [5]
膝のヒアルロン酸注射と並行して、毎日のケアとして関節成分を体の中から補うサプリメントを取り入れる方も増えています。グルコサミン・コンドロイチン・ヒアルロン酸・プロテオグリカンなど、膝のクッションに関わる成分をバランスよく配合した商品を選ぶと続けやすく、注射の効果を長持ちさせる土台づくりにも役立ちます。サプリメントは薬ではないため過度な期待は禁物ですが、運動や食事と組み合わせて毎日の習慣にするのがおすすめです。
まとめ|ヒアルロン酸注射と上手につきあうために
膝のヒアルロン酸注射は、変形性膝関節症の保存療法として長い歴史を持つ安全性の高い治療です。週1回を5回という基本スケジュールからはじまり、保険が使えるため1回あたり数百円から千円台で受けられるのが大きな利点です。2023年の日本整形外科学会ガイドラインでも「行うことを提案する」と位置づけられており、初期から中期の膝の痛みを和らげる現実的な選択肢となっています。
一方で、ヒアルロン酸注射は軟骨そのものを元に戻す治療ではなく、効果には個人差があります。前回より効果が短くなってきた、生活への支障が強くなっている、そんなサインが出てきたら、漫然と続けずに見直すことが大切です。次の一手としては、リハビリや体重管理の強化、PRPやAPSなどの再生医療、そして骨切り術や人工膝関節といった手術療法が待っています。
どの治療を選ぶかは、自分の膝の状態、年齢、ライフスタイル、経済的な事情を踏まえて主治医と相談しながら決めるのが何よりも大切です。この記事が、納得して治療を続けたり、次のステップへ踏み出したりするための材料になれば幸いです。膝の健康は、小さな毎日の積み重ねで大きく変わります。今日からできるセルフケアと、信頼できる医療を上手に組み合わせて、長く自分の足で歩ける未来を作っていきましょう。
執筆者
ひざ日和編集部
編集部
膝の健康に関する情報を発信。医学的な根拠と専門家の知見をもとに、膝の痛みや不調に悩む方に役立つ情報をお届けしています。
続けて読む

2026/4/20
コンドロイチンの効果とエビデンス|グルコサミンとの違い・副作用・選び方
コンドロイチンの効果は本当にある?最新の研究とアメリカ・ヨーロッパの専門学会ガイドラインを整理。グルコサミンとの違い、医薬品とサプリの差、併用効果、推奨量、副作用、選び方を薬学的に徹底解説します。

2026/4/20
変形性膝関節症の手術|TKA・UKA・HTOの選び方と費用を徹底比較
変形性膝関節症の手術には人工膝関節全置換術(TKA)、単顆置換術(UKA)、高位脛骨骨切り術(HTO)の3種類があります。適応・費用・入院期間・耐用年数・合併症を比較し、年代別の選び方と2026年改定のロボット支援TKAも解説。

2026/4/20
2026年 膝OAガイドライン動向|日本・米国・欧州を徹底比較
2025〜2026年の膝の変形性関節症ガイドライン動向を徹底解説。日本のJOA 2023、米国のアメリカリウマチ学会、欧州OARSIの推奨を比較。運動・減量・注射・サプリ・PRPで何が共通し何が違うのか、日本の読者向け要点をまとめます。

2026/4/20
肥満治療薬(GLP-1・SGLT2)の膝OAへの効果|最新臨床研究2025-2026
GLP-1受容体作動薬(セマグルチド等)とSGLT2阻害薬が変形性膝関節症にもたらす影響を、STEP9試験などの最新研究と日本での処方動向から整理。医師監修の立場で冷静に解説します。

2026/4/20
膝の痛みに効く薬|湿布・塗り薬・内服薬の正しい選び方
膝の痛みに使う湿布・塗り薬・飲み薬の違いと選び方を整形外科ガイドライン準拠でわかりやすく解説。市販薬と処方薬、副作用、高齢者の注意点、漢方の位置づけまで網羅します。