
膝の内側が痛い|原因疾患・セルフチェック・自宅ケア
膝の内側が痛むときに考えられる4つの原因疾患(変形性膝関節症・鵞足炎・内側半月板損傷・MCL損傷)の見分け方、年代別傾向、自宅ケア、受診の目安をまとめた完全ガイド。
膝の内側が痛いときの主な原因
膝の内側が痛むときに考えられる主な原因は、変形性膝関節症(内側型)、鵞足炎(がそくえん)、内側半月板損傷、内側側副靭帯(MCL)損傷の4つです。年齢や痛む場所、きっかけによって見分けがつきます。2週間以上続く痛みや腫れがあれば整形外科を受診しましょう。
目次
はじめに
膝の痛みは外側や前側にも出ますが、内側に痛みを感じる方が圧倒的に多いと言われます。これは体重のかかり方や膝の構造上、内側に負担が集中しやすいためです。歩くたびに膝の内側がズキッとする、階段を降りるときにつらい、朝起きて立ち上がるときが一番痛い。こうした訴えは年代を問わず整形外科でよく聞かれます。
ただし同じ「内側の痛み」でも、原因となる病気は一つではありません。軟骨がすり減って起こるもの、腱の炎症、半月板の損傷、靭帯のケガなど、仕組みが違えば対処法も変わります。自分の痛みがどの可能性が高いかを知ることで、自宅でできるケアと病院で受けるべき治療を見分ける手がかりになります。
この記事では、膝の内側が痛いときに考えられる代表的な4つの疾患を取り上げ、痛む場所や動き方からの見分け方、年代別にどの病気が多いかの傾向、自宅でできるセルフケア、病院に行くべき判断基準までを整理します。中高年の方にも読みやすいよう、専門用語には読み仮名や説明を添えています。
なぜ膝の内側に痛みが集中するのか
膝は太ももの骨(大腿骨:だいたいこつ)と、すねの骨(脛骨:けいこつ)が上下で合わさる関節です。その間に軟骨と半月板というクッションが挟まっていて、歩くときや階段を降りるときの衝撃を吸収しています。さらに靭帯が骨どうしを、強いゴムバンドのようにつなぎ止めています。
ここで重要なのが、人の膝は左右均等に体重を支えているわけではないという点です。多くの方は歩くとき、膝の内側に体重の6割ほどがかかると言われます。O脚の傾向がある方ではさらに内側寄りに負担が偏り、時間をかけて内側の軟骨や組織を傷めていきます。
加えて内側には、鵞足(がそく)と呼ばれる3本の腱が集まる部分、内側側副靭帯、内側半月板といった、負担を受けやすい組織が集中しています。ちょっとしたひねりや使いすぎ、加齢による組織の衰えが、そのまま「内側の痛み」として現れやすい構造になっているのです。
つまり膝の内側の痛みは、単なる疲れではなく、体重のかかり方と解剖学的な弱点が重なった結果として出ている場合が多いと考えられます。原因を正しく知ることが、正しいケアの第一歩になります。
考えられる4つの原因疾患と特徴
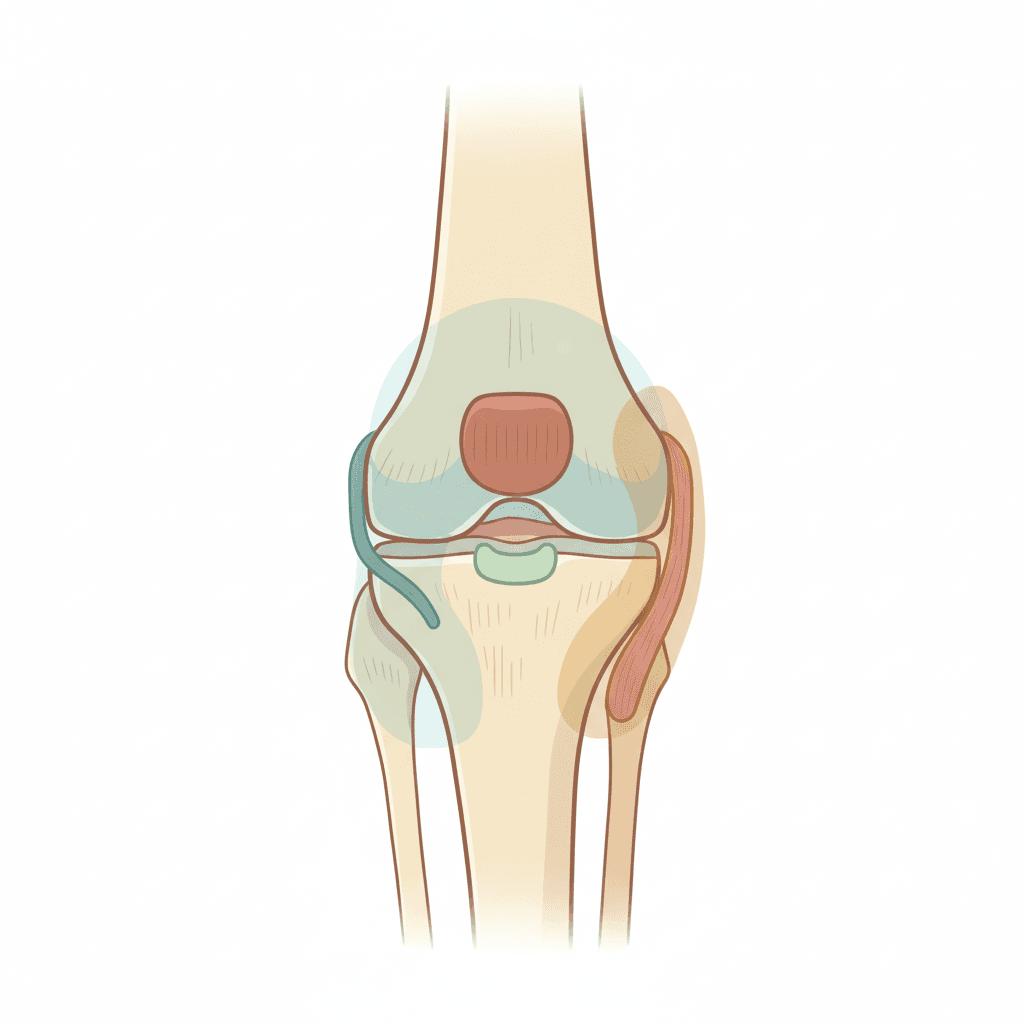
膝の内側が痛いときに、まず疑うべき病気は大きく4つです。それぞれ痛む場所、出方、きっかけが違います。まずは一覧で違いを把握しましょう。
| 疾患名 | 痛む場所 | 特徴的な症状 |
|---|---|---|
| 変形性膝関節症(内側型) | 膝の内側、関節の隙間 | 動き始めに痛い、正座がつらい |
| 鵞足炎(がそくえん) | 膝の皿の下5〜7cm内側 | ピンポイントで押すと痛い |
| 内側半月板損傷 | 膝の内側、関節の中 | ひねると痛い、引っかかる感じ |
| MCL(内側側副靭帯)損傷 | 膝の内側、広い範囲 | ぶつけた直後から痛い、ぐらつく |
1. 変形性膝関節症(内側型)
加齢や体重の負担で、膝のクッションである軟骨が少しずつすり減っていく病気です。特に内側の軟骨から先に減りやすく、内側型と呼ばれます。厚生労働省の統計では、日本で膝に痛みを感じる高齢者は男女あわせて多数にのぼり、60代以上では身近な病気のひとつとされています。
典型的な症状は、朝起きて最初の一歩が痛い、立ち上がるときに痛い、階段の下りがつらいというものです。しばらく歩くと楽になるのに、休憩後にまた痛むのも特徴です。進行するとO脚が強くなり、正座や深くしゃがむ動作が難しくなっていきます。
2. 鵞足炎(がそくえん)
鵞足とは、膝の内側の少し下で、3本の腱が鳥の足のように集まっている部分を指します。この腱の付着部や、その下の滑液包(かつえきほう:クッションの役割をする袋)が炎症を起こした状態が鵞足炎です。
痛む場所がとても限局的なのが特徴で、膝の皿のすぐ下から内側に指5〜7cmほどずらした位置を押すと、ピンポイントで強い痛みが出ます。ランニングや階段の昇降を繰り返す方、立ち仕事の方に多く、O脚や太ももの筋肉の硬さが関係しています。
3. 内側半月板損傷
半月板は膝の中にあるC字型の軟骨で、内側と外側にひとつずつあります。衝撃を吸収し、関節の動きを滑らかにする役割を担います。内側半月板は外側よりも動きが制限されており、ひねる動作で傷つきやすい組織です。
若い方ではスポーツでのひねり動作、中高年では加齢による組織の変性で小さなきっかけでも裂けることがあります。しゃがむ動作で痛む、膝を曲げ伸ばしすると引っかかる感じがある、膝が急に動かなくなる(ロッキング)といった症状があれば可能性を考えます。
4. MCL(内側側副靭帯)損傷
MCLは膝の内側にある靭帯で、膝が外側に折れ曲がらないよう支える役割を持ちます。サッカーやスキーで外側から膝をぶつけられたり、転倒して膝が外に開く力がかかったりしたときに損傷します。
受傷の瞬間を覚えていることが多く、ぶつけた直後から内側に強い痛みが出ます。程度によっては腫れや内出血、膝がぐらつく感覚(不安定感)を伴います。慢性的にじわじわ痛むというよりも、明らかなケガの経過があるのが特徴です。
セルフチェック:痛みの場所と動きで見分ける

どの疾患の可能性が高いかを、自分でおおまかに判断するためのセルフチェックを紹介します。あくまで目安であり、確定診断は医師の診察とレントゲンやMRIが必要です。痛みが強い、腫れがひどい、歩けない場合はチェックを飛ばして整形外科へ向かってください。
ステップ1:痛む場所を指で特定する
まず椅子に座り、痛む方の膝を軽く曲げます。反対の手の指で、膝の内側を上から下へ、そっと押していきます。どこで一番痛みが出るかを確認しましょう。
- 膝の皿のすぐ横、関節の隙間が痛い:変形性膝関節症の可能性
- 膝の皿の下から指5〜7cm下の内側で一点だけ強く痛む:鵞足炎の可能性
- 関節の隙間で、中に何か挟まっている感じがする:半月板損傷の可能性
- 内側の広い範囲が痛く、靭帯に沿って鈍く痛む:MCL損傷の可能性
ステップ2:動きでの痛みを確認する
次に、どんな動きで痛みが出るかをチェックします。朝起きて立ち上がるとき、階段を下りるとき、正座してみるとき、それぞれで痛み方を意識してみましょう。
動き始めに痛く、歩くうちに楽になるタイプは、変形性膝関節症の特徴的な症状です。運動後やたくさん歩いた日の夜に痛みが増すなら、鵞足炎や慢性的な使いすぎを疑います。膝をひねったときや深く曲げたときに引っかかる感じがあれば、半月板損傷の可能性が高まります。
ステップ3:きっかけと経過を思い出す
最後に、いつから痛いか、きっかけになった出来事はあったかを振り返ります。明らかなケガ、転倒、ぶつけた記憶があればMCL損傷や半月板損傷の可能性が高く、思い当たる出来事なく徐々に痛くなったのであれば、変形性膝関節症か鵞足炎が考えられます。
セルフチェック判定表
| チェック項目 | 最も疑わしい疾患 |
|---|---|
| 朝の一歩目が痛い/階段の下りがつらい | 変形性膝関節症 |
| 皿の下5〜7cm内側を押すと鋭く痛む | 鵞足炎 |
| 膝をひねる動きで痛む/引っかかる | 内側半月板損傷 |
| ぶつけた記憶があり広い範囲が痛い | MCL損傷 |
あなたの膝に合ったサプリメントは?
厳選した膝サプリメントをランキング形式で比較できます
年代別に多い原因と独自分析
同じ「膝の内側が痛い」という訴えでも、どの疾患が原因になりやすいかは年代で大きく変わります。ここでは年代ごとに優先的に疑うべき病気と、その背景にある生活要因を整理しました。自分の世代と照らし合わせてみてください。
10代〜30代:スポーツ外傷が中心
若い世代で膝の内側が痛む場合、多くはスポーツや転倒によるケガがきっかけです。サッカー、バスケットボール、スキー、ラグビーなど、接触や急なひねりがある競技でMCL損傷や内側半月板損傷が起きやすくなります。
特にMCL損傷はスポーツ現場でよく起こる靭帯のケガのひとつで、若い選手の内側痛の典型的な原因です。痛みとともにぐらつく感覚があれば、自己判断せず早めに整形外科で検査を受けましょう。
40代〜50代:使いすぎと体重増加の影響
40代から50代では、明らかなケガがなく徐々に出てくる痛みが主体になります。鵞足炎がこの年代に目立ち、特に女性に多いと言われます。ウォーキングを始めた、立ち仕事が増えた、体重が増えたといったきっかけで発症するケースが典型です。
この年代ではまた、変形性膝関節症の初期段階が始まる方も少なくありません。朝のこわばりや動き始めの痛みが出始めたら、軟骨のすり減りが進行する前にケアを始めるタイミングと考えられます。
60代以降:変形性膝関節症が最多
60代以降になると、内側痛の原因として変形性膝関節症が圧倒的に多くなります。日本では、膝に痛みを抱える高齢者が非常に多く、2人に1人以上は何らかの膝の違和感を経験すると言われます。軟骨がすり減る変化は年齢とともにゆっくり進むため、気づいたときには進行していることも珍しくありません。
この年代では、変形性膝関節症と鵞足炎が同時に存在するケースもあります。膝関節自体の変形に加えて、かばう動きで鵞足部分に負担がかかり、二次的に炎症を起こすパターンです。両方の視点から対処することが大切になります。
独自分析:年代×症状の優先度マトリクス
競合記事では疾患ごとに解説するものがほとんどですが、実際の読者が知りたいのは「自分の年齢と症状から、どれを一番先に疑えばよいか」です。以下の表は年代別に疑う優先順位をまとめた独自の整理です。
| 年代 | 優先1位 | 優先2位 | 優先3位 |
|---|---|---|---|
| 10〜30代 | MCL損傷 | 内側半月板損傷 | 鵞足炎 |
| 40〜50代 | 鵞足炎 | 変形性膝関節症 | 内側半月板損傷 |
| 60代以上 | 変形性膝関節症 | 鵞足炎 | 内側半月板損傷 |
この表はあくまで傾向を示すもので、年代に関わらずすべての疾患が起こり得ます。ただし最初に疑うべき病気を把握することで、自分に合ったケアを選びやすくなります。
自宅でできる対処法とセルフケア
膝の内側の痛みが軽度で、強い腫れや変形がない場合は、まず自宅でのセルフケアから始めてよいとされます。大切なのは、炎症を抑える対処と、膝にかかる負担を減らす工夫を同時に行うことです。ここでは疾患の種類を問わず使える基本的なケアと、症状別のコツを紹介します。
基本その1:急な痛みには冷やす、慢性には温める
ぶつけた直後や運動後に腫れや熱を感じる場合、最初の2〜3日は冷やすのが基本です。保冷剤をタオルで包み、痛む部位に10〜15分ほど当てます。冷やしすぎは逆効果なので、肌がヒリヒリしてきたら外してください。
一方で、数週間以上続く慢性的な痛みやこわばりには、温めることで血流を促し筋肉の緊張をほぐす方が効果的です。入浴時にゆっくり湯船に浸かる、蒸しタオルを当てるなどの方法があります。どちらにしても、心地よいと感じる温度が目安です。
基本その2:体重を1kg減らすだけで負担が減る
体重が膝にかける負担は、想像以上に大きいものです。歩くときには体重の約3倍、階段を下りるときには約5倍の負荷が膝にかかると言われます。つまり体重が1kg増えると、歩くたびに膝には3kg分の負担が余分にかかる計算です。500mlのペットボトル6本分を膝の上に乗せて歩くイメージに近いと言えます。
逆に言えば、少し体重を落とすだけでも膝の負担は目に見えて軽くなります。無理なダイエットは膝の筋肉まで落としてしまうので、ウォーキングや水中歩行などの膝にやさしい運動と組み合わせましょう。食事面では、たんぱく質をしっかり摂りながら炭水化物と脂質を見直すのが基本です。極端な糖質制限は筋肉量を減らしやすく、かえって膝を不安定にする可能性があるため注意してください。
基本その3:太ももの筋肉を鍛える
膝を守る一番の筋肉が、太ももの前側にある大腿四頭筋(だいたいしとうきん)です。この筋肉が衰えると、膝関節の安定性が下がり内側への負担がさらに増えます。椅子に座って片足ずつ膝を伸ばす運動は、痛みが出にくく続けやすい基本のトレーニングです。
1セット10回を朝晩行うところから始めてみましょう。痛みが出るほど強く行う必要はなく、無理なく続けることが一番の近道です。慣れてきたら、足首に1kgほどの軽い重りを付けて負荷を少しずつ増やすと効果的です。大腿四頭筋に加えて、お尻の筋肉である中殿筋(ちゅうでんきん)も鍛えると、O脚傾向の方でも膝の内側への偏った負担が和らぎやすくなります。
基本その4:歩き方と靴を見直す
日常動作のなかで最も頻度が高いのが歩行です。膝の内側に負担をかける歩き方の典型は、つま先が外を向いた「がに股歩き」や、着地の瞬間に膝が内側に入る「ニーイン」と呼ばれる歩き方です。鏡や窓に映る自分の姿を時々確認し、つま先と膝が同じ方向を向いているかをチェックしてみましょう。
靴選びも重要です。かかとが極端にすり減った靴や、クッション性の弱いペタンコ靴を長時間履くと、衝撃がそのまま膝に伝わります。底の厚みがあり、かかとがしっかり包まれるウォーキングシューズに替えるだけでも、膝の内側の負担は軽くなると言われます。
症状別のコツ
- 変形性膝関節症:杖やサポーターで負担を軽減、温めて動かすのが基本
- 鵞足炎:運動量を一時的に減らし、太ももの内側と裏側のストレッチを習慣化
- 半月板損傷:深くしゃがむ動作を避け、症状がある間は正座を控える
- MCL損傷:急性期はサポーターで固定、自己判断せず医師の指示を仰ぐ
病院に行くべき3つのサイン
セルフケアを続けても改善しない場合や、次のような症状が出ているときは、自己判断を続けず整形外科を受診しましょう。早く受診するほど、選べる治療の選択肢も増えます。
サイン1:2週間以上痛みが続く
市販の湿布やサポーター、軽いストレッチを続けても、2週間たって痛みが軽くならない場合は専門家の判断が必要です。変形性膝関節症や鵞足炎は、早い段階で運動療法や薬物療法を始めた方が改善しやすいと言われます。放置して悪化させるより、一度診断をつけてもらう方が安心です。
サイン2:腫れや熱感、水がたまる
膝の内側に腫れやぼってりした熱っぽさがあるときは、関節の中で炎症が強く起きているサインです。いわゆる「膝に水がたまった」状態は、関節液が通常より多く分泌されている状態で、半月板損傷や進行した変形性膝関節症で見られます。市販品では水を抜くことはできず、医療機関での処置が必要になります。
サイン3:歩けない、ぐらつく、引っかかる
歩くのが困難なほどの痛み、膝がぐらぐらと外れそうな不安定感、曲げ伸ばしの途中で引っかかって動かなくなるロッキング現象は、いずれも自然には良くならないサインです。MCL損傷や半月板損傷、進行した変形性膝関節症の可能性があり、MRIでの精密検査が検討されます。このような症状があれば、できるだけ早く整形外科を受診してください。
何科を受診すればよいか
膝の内側の痛みは、基本的には整形外科が専門です。接骨院や整体にまず相談するという方もいますが、ケガや病気の可能性がある場合は、最初に画像検査ができる整形外科で原因を特定することが推奨されます。必要に応じて、その後リハビリや運動指導のために理学療法士のいる施設を併用すると、より効率的に改善に近づけます。
よくある質問
よくある質問
Q1. 膝の内側の痛みは放置しても治りますか?
軽い使いすぎによる一時的な痛みは、安静にすることで自然に治まることがあります。ただし2週間以上続く痛み、腫れ、ぐらつきを伴う痛みは自然治癒が期待しにくい状態です。特に変形性膝関節症は進行性の病気で、早めに対処するほど進行を遅らせやすいとされています。放置せず、一度整形外科で原因を確認することをおすすめします。
Q2. サポーターはどんなときに使えばよいですか?
膝の不安定感がある、歩くときにぐらつく、長時間立つ仕事で負担が気になるといった場面ではサポーターが役立ちます。ただし、常時装着していると筋力が落ちる可能性もあるため、運動時や負担のかかる場面に限って使うのが基本です。どのタイプを選べばよいか迷うときは、医師や理学療法士に相談するとよいでしょう。
Q3. 正座はしないほうがよいですか?
膝の内側が痛む間は、正座や深くしゃがむ動作は控えたほうが無難です。これらの動作は膝関節を深く曲げるため、変形性膝関節症や半月板損傷では痛みを悪化させることがあります。症状が落ち着いてから、短時間ずつ様子を見て再開するのが安全です。
Q4. サプリメントは効果がありますか?
膝の痛み対策として、グルコサミンやコンドロイチンなどの成分を含むサプリメントが広く市販されています。これらは医薬品ではなく食品に分類されますが、軽度から中等度の症状のある方で飲み続けることで楽になったと感じる方もいます。医師の治療と併用する補助的な選択肢として検討するとよいでしょう。
Q5. 運動したほうがよい?安静にすべき?
急性期で腫れや熱感がある場合は、数日間の安静が基本です。一方で慢性的な膝の内側痛、特に変形性膝関節症では、運動療法が最も自信を持っておすすめされている治療法のひとつです。適度な運動で筋肉を維持することが、長期的な膝の安定につながります。何をどのくらいやればよいかは、症状に応じて専門家に相談しましょう。
Q6. 湿布は冷湿布と温湿布どちらを選べばよい?
ぶつけた直後や運動後にジンジンする痛みには、冷感タイプが向きます。冷たい感覚で炎症部位の不快感を和らげる働きがあります。対して、動き始めがこわばるような慢性的な痛みには温感タイプを選ぶ方がしっくりくるケースが多いです。どちらも貼りっぱなしでかぶれることがあるので、肌の様子を見ながら使いましょう。
Q7. 整形外科と整骨院、どちらへ行けばよい?
原因がはっきりしない内側の痛みや、ケガをした可能性がある場合は、まず整形外科でレントゲンやMRIなどの検査を受けて診断をつけるのが安心です。診断が確定した後で、運動療法や電気治療を受けるために整骨院やリハビリ施設を併用する選び方が、多くの場合効率的です。
参考文献・出典
- [1]
- [2]
- [3]
- [4]
膝の内側痛にサプリメントでの対策を
膝の内側の痛みと長く付き合う方にとって、日々の体への栄養補給は大切なセルフケアのひとつです。医療機関での治療と並行して、膝の健康をサポートする成分を含んだサプリメントを取り入れる方も増えています。自分に合った一本を選ぶための参考情報として、成分別の比較ランキングをご用意しています。
※サプリメントは医薬品ではなく、治療の代わりになるものではありません。強い症状がある場合は必ず医師の診察を優先してください。
まとめ
膝の内側が痛いとき、まず考えるべき原因は変形性膝関節症、鵞足炎、内側半月板損傷、MCL損傷の4つです。痛む場所をピンポイントで押してみる、どんな動きで痛いかを確認する、きっかけとなった出来事を思い出すという3ステップのセルフチェックで、どの疾患の可能性が高いかの当たりをつけられます。
年代によって疑う順番も変わります。若い方ならスポーツによる靭帯や半月板のケガ、40〜50代では鵞足炎や初期の変形性膝関節症、60代以降は変形性膝関節症を優先的に考えるのが現実的です。自宅では、冷却と温めの使い分け、体重コントロール、太ももの筋力維持という3つの基本が共通するセルフケアになります。
ただし2週間以上痛みが続く、腫れや熱がある、膝がぐらつくといったサインがあれば、迷わず整形外科を受診してください。正しい診断を受けてから始めるセルフケアが、長期的に膝と上手く付き合っていくための一番確実な近道になります。
続けて読む

2026/4/20
コンドロイチンの効果とエビデンス|グルコサミンとの違い・副作用・選び方
コンドロイチンの効果は本当にある?最新の研究とアメリカ・ヨーロッパの専門学会ガイドラインを整理。グルコサミンとの違い、医薬品とサプリの差、併用効果、推奨量、副作用、選び方を薬学的に徹底解説します。

2026/4/20
変形性膝関節症の手術|TKA・UKA・HTOの選び方と費用を徹底比較
変形性膝関節症の手術には人工膝関節全置換術(TKA)、単顆置換術(UKA)、高位脛骨骨切り術(HTO)の3種類があります。適応・費用・入院期間・耐用年数・合併症を比較し、年代別の選び方と2026年改定のロボット支援TKAも解説。

2026/4/20
2026年 膝OAガイドライン動向|日本・米国・欧州を徹底比較
2025〜2026年の膝の変形性関節症ガイドライン動向を徹底解説。日本のJOA 2023、米国のアメリカリウマチ学会、欧州OARSIの推奨を比較。運動・減量・注射・サプリ・PRPで何が共通し何が違うのか、日本の読者向け要点をまとめます。

2026/4/20
肥満治療薬(GLP-1・SGLT2)の膝OAへの効果|最新臨床研究2025-2026
GLP-1受容体作動薬(セマグルチド等)とSGLT2阻害薬が変形性膝関節症にもたらす影響を、STEP9試験などの最新研究と日本での処方動向から整理。医師監修の立場で冷静に解説します。

2026/4/20
膝の痛みに効く薬|湿布・塗り薬・内服薬の正しい選び方
膝の痛みに使う湿布・塗り薬・飲み薬の違いと選び方を整形外科ガイドライン準拠でわかりやすく解説。市販薬と処方薬、副作用、高齢者の注意点、漢方の位置づけまで網羅します。